妊娠合并心臟病患者不良妊娠結局的影響因素
喬璞
(南陽市第一人民醫院 婦產科,河南 南陽 473000)
妊娠合并心臟病為產科嚴重合并癥,可分為妊娠誘發的心臟病與妊娠前即存在的心臟病,是導致孕產婦死亡的重要原因之一[1-2]。妊娠、分娩等均可加重心臟病患者心臟負擔,該癥患者流產、早產、新生兒窒息、胎兒窘迫等不良妊娠結局發生率明顯增高,嚴重時甚至會誘使患者發生心力衰竭,導致孕產婦死亡[3-4]。因此,對妊娠合并心臟病孕婦進行嚴密監護,并給予合理的妊娠期干預措施,盡可能減少相關并發癥,對降低不良妊娠結局發生率具有重要意義。本研究旨在探討妊娠合并心臟病患者不良妊娠結局的影響因素,以期為該癥患者妊娠期監護提供參考。
1 資料與方法
1.1 一般資料回顧性分析2018年1月至2019年12月于南陽市第一人民醫院接受治療的110例妊娠合并心臟病患者的臨床資料,入選者年齡22~43歲,平均(29.16±2.68)歲;分娩孕周37~42周,平均(39.45±0.75)周。
1.2 入選標準納入標準:(1)符合妊娠合并心臟病相關診斷標準[5];(2)妊娠期或妊娠前接受超聲、心電圖檢查結果顯示存在心臟病;(3)臨床資料完整。排除標準:(1)孕周<20周時終止妊娠;(2)合并惡性腫瘤;(3)肝、腎等器官功能嚴重損傷;(4)存在溝通障礙或精神疾病,無法配合本次研究。
1.3 不良妊娠結局評估記錄所有入選者妊娠結局,將足月分娩且新生兒Apgar評分≥8分的患者判定為妊娠結局良好,將流產、引產、早產、發生產后出血或新生兒存在出生缺陷、新生兒Apgar評分<8分的患者判定為不良妊娠結局。
1.4 一般資料采集詳細記錄患者年齡、孕次、分娩孕周、是否合并妊娠高血壓、心功能分級、心理狀況等資料,旨在找出妊娠合并心臟病患者不良妊娠結局的影響因素。妊娠高血壓:通過血壓儀(歐姆龍,HEM-7130)定期檢測患者血壓水平,將收縮壓≥140 mmHg(1 mmHg=0.133 kPa)、舒張壓≥90 mmHg的患者判定為妊娠高血壓,反之則判定為無妊娠高血壓。心功能分級:Ⅰ級,即患有心臟病,但日常活動不受限制;Ⅱ級,即患有心臟病,體力活動受到輕度限制;Ⅲ級,即患有心臟病,體力活動明顯受限;Ⅳ級,即患有心臟病,無法從事任何體力活動。心理狀況:通過心理彈性量表(Connor-Davidson resilience scale,CD-RISC)[6]對所有入選者心理彈性進行評估,該表包含25個條目,每個條目0~4分,總分100分,將評分≥60分的患者判定為心理狀況良好,將評分<60分的患者判定為心理狀況不佳。
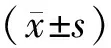
2 結果
2.1 妊娠合并心臟病患者不良妊娠結局發生情況110例患者中妊娠結局良好64例,占58.18%;妊娠結局不良46例,占41.82%。
2.2 妊娠合并心臟病患者發生不良妊娠結局的單因素分析單因素分析顯示,妊娠合并心臟病患者發生不良妊娠結局與孕次、分娩孕周無關(P>0.05);妊娠合并心臟病患者發生不良妊娠結局與年齡、是否存在妊娠高血壓、心功能分級、心理狀況有關(P<0.05)。見表1。

表1 妊娠合并心臟病患者發生不良妊娠結局的 單因素分析[n(%)]
2.3 妊娠合并心臟病患者發生不良妊娠結局的多因素logistic回歸分析將2.2分析結果得到的差異有統計學意義的變量作為自變量并賦值(見表2),將妊娠合并心臟病患者不良妊娠結局發生情況作為因變量(發生賦值為1,未發生賦值為0)。Logistic回歸分析顯示,年齡≥35歲、有妊娠高血壓、心功能分級為Ⅲ~Ⅳ級、心理狀況不佳是妊娠合并心臟病患者發生不良妊娠結局的影響因素(OR>1,P<0.05)。見表3。

表2 主要自變量說明

表3 妊娠合并心臟病患者發生不良妊娠結局的多因素 logistic回歸分析
3 討論
妊娠合并心臟病是嚴重妊娠期合并癥。隨孕周增加,母體內分泌系統發生改變,代謝水平不斷增高,極大程度上增加母體對氧、循環血量的需求,增加心臟工作量,從而增加心臟病發生風險。妊娠合并心臟病患者具有較高的病死率,積極采取有效的干預措施,加強孕期保健十分必要。
本研究經單因素分析并建立多元回歸模型,結果顯示,年齡≥35歲、有妊娠高血壓、心功能分級為Ⅲ~Ⅳ級、心理狀況不佳是妊娠合并心臟病患者發生不良妊娠結局的影響因素。分析其原因在于,年齡較大的妊娠合并心臟病患者卵子質量相對較差,極易受外界因素影響,結構畸形及染色體畸形發生風險較高。此外,年齡較大的產婦精力、體力均不如年輕女性,故而分娩期間難產發生率較高,易發生產后出血等并發癥[7-8]。心功能分級為Ⅲ~Ⅳ級的妊娠合并心臟病患者心功能較差,可對胎兒血供情況產生不良影響,胎兒供血不足,長期處于低氧狀態,易使胎盤結構及功能發生異常,降低胎兒心輸出量與心肌收縮力,從而增加胎兒窘迫、新生兒窒息、宮內死胎等不良事件[9-11]。妊娠高血壓為孕婦常見并發癥,以血壓異常升高為主要臨床表現,嚴重時可使患者出現視物模糊、頭痛等癥狀,若未能及時給予有效的處理措施,可引起全身痙攣甚至昏迷。妊娠高血壓伴有的全身小動脈廣泛痙攣可降低心臟收縮力,增加外周血管阻力,從而進一步降低妊娠合并心臟病患者心功能,增加不良妊娠結局發生率[12-14]。受疾病因素影響,妊娠合并心臟病孕婦極易出現焦慮、緊張等不良心理狀況,加之激素水平變化,可影響大腦中情緒調節的神經遞質產生,進一步加重孕婦不良情緒,可導致患者出現應激反應,影響母體及新生兒健康,增加不良妊娠結局發生風險[15]。
綜上所述,妊娠合并心臟病患者不良妊娠結局發生率較高,年齡≥35歲、有妊娠高血壓、心功能分級為Ⅲ~Ⅳ級、心理狀況不佳是妊娠合并心臟病患者發生不良妊娠結局的影響因素,臨床應嚴密監測該癥患者妊娠高血壓發生狀況,盡早采取對應干預措施,同時盡可能改善患者心功能分級,并給予心理疏導,減輕患者心理負擔以降低不良妊娠結局發生率。

