血清MCP-1、SFRP5水平與急性ST段抬高型心肌梗死患者心功能及預后的關系研究*
張秀金,王建軍,張海燕,郭 新,唐永軍
赤峰學院附屬醫院:1.急診科;2.心內科,內蒙古赤峰 024000
急性ST段抬高型心肌梗死(ASTEMI)是臨床常見的急性冠狀動脈綜合征亞型之一,嚴重危害人類的生命健康[1]。近年來,經皮冠狀動脈介入術的廣泛應用有效地挽救了ASTEMI患者的生命,但患者術后近期預后仍不理想,主要不良心臟事件(MACE)時有報道[2]。慢性炎癥是促進心血管疾病發生、發展的重要因素,而慢性炎癥急劇惡化即可導致ASTEMI,及早監測炎性指標及其調控物質的水平變化,可指導臨床制訂有效的診療策略[3]。單核細胞趨化蛋白-1(MCP-1)是趨化因子家族成員之一,其可趨化并激活單核細胞、巨噬細胞等炎癥細胞,進而釋放炎癥因子加速靶組織炎性損傷[4]。分泌型卷曲相關蛋白5(SFRP5)是分泌型卷曲相關蛋白家族成員之一,其可通過抑制Wnt信號轉導,進而發揮抗炎、抗動脈粥樣硬化及抑制心肌梗死后不良修復的作用[5]。ASTEMI的發生及進展與炎性反應密切相關,炎癥相關因子MCP-1、SFRP5可能參與其中,但相關研究鮮有報道。鑒于此,本研究通過分析血清MCP-1、SFRP5水平與ASTEMI患者心功能及預后的關系,以期為ASTEMI患者的有效診治及預后改善提供幫助。現報道如下。
1 資料與方法
1.1一般資料 選取2017年1月至2019年1月于本院行經皮冠狀動脈介入術治療的ASTEMI患者215例作為研究對象。患者納入標準:(1)ASTEMI的診斷符合《急性ST段抬高型心肌梗死診斷及治療指南》中的相關標準[6];(2)具備相關手術指征,24 h內急診行經皮冠狀動脈介入術;(3)經皮冠狀動脈介入術后,梗死血管TIMI血流分級≥3級。排除標準:(1)有心肌梗死病史;(2)合并風心病、心肌病、心肌炎、心力衰竭;(3)合并急性感染、結核、惡性腫瘤、免疫性疾病;(4)合并嚴重的肝、腎功能不全;(5)隨訪期間失訪。入組患者均簽署知情同意書,本研究已經獲得本院倫理委員會的審批同意。
1.2治療方法 患者于入院當天予以阿司匹林(300 mg)、氯吡格雷(300 mg)、肝素(100 μg/kg)治療,后經橈動脈路徑行冠狀動脈造影,確定梗死相關動脈,均由同一組醫師參照血管和支架1.0∶1.1比例的直徑置入支架。后予以雙聯抗血小板治療(阿司匹林100 mg+氯吡格雷75 mg),維持至術后6個月,并配合他汀類、抗凝、血管緊張素轉換酶抑制劑類及β-受體阻滯劑等藥物治療。
1.3觀察指標
1.3.1臨床資料 記錄患者的性別、年齡、體質量指數(BMI)、吸煙史、飲酒史、糖尿病病史、高血壓病史、梗死相關動脈、冠狀動脈病變類型、支架置入數、Killp分級,左心室射血分數(LVEF),血清MCP-1、SFRP5、肌鈣蛋白I(cTnI)、肌酸激酶同工酶(CK-MB)、總膽固醇(TC)、三酰甘油(TG)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)水平。
1.3.2檢測方法 所有患者均于入院當天治療前采集靜脈血5 mL,1 h內以3 500 r/min離心5 min(離心半徑15 cm),取上清液分裝,置于-80 ℃冰箱中備用。嚴格按照檢測試劑盒說明書操作,使用雙抗體夾心酶聯免疫吸附法檢測血清中MCP-1和SFRP5的水平,MCP-1檢測試劑盒購于武漢博士德生物工程有限公司,SFRP5檢測試劑盒購于武漢優爾生科技股份有限公司。使用AU480型全自動生化分析儀(美國貝克曼庫爾特公司)檢測血清中cTnI、CK-MB、TC、TG、LDL、HDL水平。
1.4隨訪 對所有患者進行為期6個月的隨訪,隨訪方式為電話隨訪或門診復查,發生MACE的患者納入預后不良組,未發生MACE的患者納入預后良好組。MACE定義為:再發性心肌梗死、靶血管再次手術血運重建、支架內血栓形成、心力衰竭、致死性心律失常及心源性死亡。

2 結 果
2.1預后情況 215例ASTEMI患者預后不良的發生率為27.91%(60/215),其中再發性心肌梗死10例、靶血管再次手術血運重建7例、支架內血栓形成9例、心力衰竭13例、致死性心律失常11、心源性死亡10例;預后良好率為72.09%(155/215)。
2.2ASTEMI患者預后不良影響因素的單因素分析 預后不良組患者血清SFRP5水平、LVEF明顯低于預后良好組(P<0.05),而血清MCP-1水平、支架置入數、冠狀動脈多支病變率、Killp分級高于預后良好組(P<0.05),兩組患者的年齡、BMI、性別、吸煙史、飲酒史、高血壓病史、糖尿病病史、cTnI、CK-MB、TC、TG、LDL、HDL水平比較差異均無統計學意義(P>0.05),見表1。
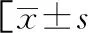
表1 ASTEMI患者預后不良影響因素的單因素分析或n(%)]
2.3血清MCP-1、SFRP5與心功能指標的相關性 ASTEMI患者血清MCP-1水平與LVEF呈負相關(r=-0.704,P<0.001),而SFRP5水平與LVEF呈正相關(r=0.723,P<0.001);ASTEMI患者血清MCP-1水平與Killp分級呈正相關(r=0.544,P<0.001),而SFRP5水平與Killp分級呈負相關(r=-0.563,P<0.001)。
2.4ASTEMI患者預后不良影響因素的多因素Logistic回歸分析 以ASTEMI患者預后作為因變量(預后不良=1,預后良好=0),以MCP-1(實測值)、SFRP5(實測值)、LVEF(實測值)、支架置入數(實測值)、冠狀動脈病變類型(多支病變=1,單支病變=0)、Killp分級(Ⅰ=0,Ⅱ=1,Ⅲ=2,Ⅳ=3)為自變量,建立多因素Logistic回歸分析模型(進入法),結果顯示,MCP-1、冠狀動脈多支病變及Killp分級是ASTEMI患者預后不良的危險因素(P<0.05),SFRP5是其保護因素(P<0.05),見表2。
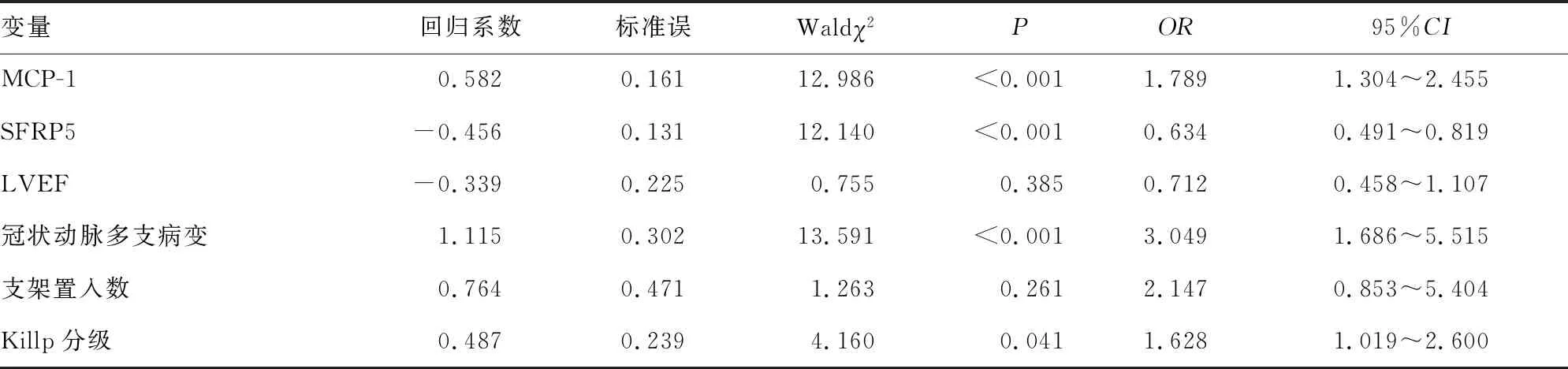
表2 ASTEMI患者預后不良影響因素的多因素Logistic回歸分析
2.5MCP-1、SFRP5對ASTEMI患者預后不良的預測價值 MCP-1、SFRP5預測ASTEMI患者預后不良的曲線下面積(AUC)分別為0.804、0.821,MCP-1聯合SFRP5預測患者預后不良的AUC為0.902,高于MCP-1、SFRP5單項預測,見表3、圖1。

表3 MCP-1、SFRP5對ASTEMI患者預后不良的預測價值

圖1 MCP-1、SFRP5預測ASTEMI患者預后不良的ROC曲線
3 討 論
ASTEMI發病急、病死率高,是心血管系統疾病中導致患者死亡的主要原因之一,據統計30%~50%的ASTEMI患者死于院外發病1 h內[7-8]。經皮冠狀動脈介入術是ASTEMI患者臨床急救的主要方式,其可有效挽救缺血心肌壞死的患者,但術后冠狀動脈病變的風險依然存在,有部分患者預后較差,研究顯示,急性冠狀動脈綜合征患者術后短期內不良事件的發生率超過20%[9-10],這與本研究27.91%的預后不良率接近。本研究觀察到,預后不良組患者LVEF低于預后良好組,而支架置入數、冠狀動脈多支病變率、Killp分級高于預后良好組,進一步分析顯示,冠狀動脈多支病變及Killp分級是ASTEMI患者預后不良的危險因素。冠狀動脈病變支數越多,心肌缺血范圍越大,再灌注效果亦越差,心肌及心功能受損越嚴重,患者術后不良事件發生率也越高;而Killp分級越高,患者心力衰竭越嚴重,病死率相應提升[11-12]。目前,臨床常用的評估ASTEMI患者預后的指標包括脂蛋白、脂肪酸結合蛋白等,但這些指標易受多種疾病的干擾[13-14]。因此,積極尋找有效評估ASTEMI患者預后的生物學指標仍是臨床的工作重點之一。
MCP-1屬于趨化因子CC亞家族成員之一,是一種堿性蛋白,主要由活化的T細胞產生,其可誘導單核細胞趨化并激活,產生大量的白細胞介素(IL)-1、IL-6,還可以趨化激活嗜堿性粒細胞釋放大量組胺,進而介導炎性反應的發展[15]。冠狀動脈粥樣硬化是ASTEMI發病的基礎,其亦是慢性炎癥疾病的急性發作過程,有研究證實,MCP-1在冠狀動脈斑塊中表達增多,其介導了斑塊中巨噬細胞的浸潤[16-17]。還有研究發現,MCP-1可加速血管內皮細胞受損,促進脂質浸潤,降低一氧化氮功能,釋放大量自由基,導致血管痙攣,加速冠狀動脈硬化的進程。此外,MCP-1在疾病進展及斑塊破裂中也發揮一定作用[18]。ZHU等[19]的研究發現,急性心肌梗死患者入院時MCP-1與早期心肌功能改善呈負相關,可能是由于MCP-1長期的趨化介導作用,加速梗死心肌肉芽組織形成,進而影響心肌損傷的修復。本研究結果顯示,預后不良組患者血清MCP-1水平明顯升高,且其與LVEF呈負相關,而與Killp分級呈正相關,提示MCP-1水平升高可能加重了患者心肌梗死程度、加快了心功能下降速度,進而導致患者預后不良。鑒于此,筆者進一步分析顯示,MCP-1是患者預后不良的危險因素,這也進一步證實MCP-1是反映患者預后的可靠指標,抑制其表達可能是未來ASTEMI治療的方向之一。
SFRP5是近年來發現的一種具有抗炎功能的脂肪細胞因子,其廣泛分布于脂肪組織、肌肉組織及胰腺等細胞中,其還可在心肌細胞中表達,并在抑制炎性損傷、抑制肥胖及抑制糖尿病的進展中發揮重要作用[20],而炎癥、肥胖、糖尿病均是導致冠狀動脈粥樣硬化的重要因素,因此,SFRP5對急性心血管事件的發生、進展亦可能起到抑制作用[21]。本研究結果顯示,預后不良組患者血清SFRP5水平明顯低于預后良好組,且其與LVEF呈正相關,而與Killp分級呈負相關,這提示SFRP5對梗死心肌及心功能可能具有一定的保護作用,這與DU等[22]的報道基本一致,其與患者預后亦有密切的關系。為明確SFRP5對ASTEMI患者預后的影響,本研究經多因素Logistic回歸分析結果顯示,SFRP5是患者預后不良的保護因素,表明SFRP5水平越高,患者預后不良風險越低。SFRP5的保護作用機制主要有兩種,一種是其通過抑制心肌成纖維細胞活化來抑制成纖維細胞中α-平滑肌肌動蛋白及膠原蛋白的表達,進而減輕心肌梗死后心肌纖維化[23]。另一種是SFRP5可抑制Wnt信號通路,而Wnt信號通路可通過抑制基質金屬蛋白酶及調節蛋白激酶的表達進而促進心肌炎癥和纖維化,該信號通路還可促進IL-6的分泌,加速心力衰竭,SFRP5通過抑制上述過程而發揮心肌保護作用[24-25]。本研究推測,預后不良組患者心肌損傷更嚴重,血清SFRP5為發揮保護作用而出現消耗性水平下降。
此外,本研究還發現,MCP-1、SFRP5預測ASTEMI患者預后不良的AUC分別為0.804、0.821,二者聯合檢測的AUC高于單項檢測,說明二者聯合檢測有助于患者預后不良的早期評估,或許可指導臨床制訂有效的干預措施以改善患者預后。
綜上所述,血清MCP-1、SFRP5均可較好地反映ASTEMI患者心功能損傷程度,且二者是患者預后不良的預測因子,二者聯合檢測可能有助于ASTEMI患者的治療及預后評估。

