血常規結合C反應蛋白檢驗在鑒別診斷小兒細菌感染與病毒感染中的臨床價值
張愛芬
(博愛縣婦幼保健院,河南 博愛 454450)
小兒常見疾病例如水痘、咽喉炎以及上呼吸道感染等,均是由于細菌感染或病毒感染引發,上述兩種致病因素均有起病急、疾病進展速度較快等特點,同時因小兒機體發育尚不完善,免疫功能以及抵抗能力均較差,若不能及時診斷并干預,極易造成更為嚴重的后果[1]。臨床常用的檢驗方法包含血常規以及CRP檢驗,兩種方式均能夠判斷機體是否存在感染源。目前,有關兩種檢驗方法的單一應用報道較多,而聯合檢驗進行對比方面的研究較少[2-3],為進一步明確兩種檢驗方法聯合應用提高診斷準確率的價值,本研究就此展開探討。
1 資料與方法
1.1 一般資料 選取醫院2020年1月至2021年1月收治的細菌性感染患兒46例為研究組,另選擇同期46例病毒性感染患兒作為對照組。研究組男28例,女18例;年齡4個月至10歲,平均(5.17±1.35)歲;病程1~4 d,平均(2.35±0.87)d。對照組男32例,女14例;年齡5~12歲,平均(5.19±1.44)歲;病程1~5 d,平均(2.39±0.84)d。納入標準:(1)所有血液樣本符合《諸福棠實用兒科學》中的小兒細菌以及病毒感染標準[4];(2)患兒存在發熱、咳嗽等癥狀;(3)患兒家長均為自愿參與、并已簽署同意書。排除標準:(1)存在手術治療后感染的患兒;(2)患有病毒性心肌炎或因其他疾病產生感染的患兒;(3)存在先天性重要器官功能不全的患兒;(4)不能參與研究全過程的患兒。經統計,上述兩組患者資料對比無顯著性差異(P>0.05)。
1.2 方法 入組后,清晨采集兩組患兒空腹靜脈血2 ml進行血常規檢驗,具體操作如下:選擇血常規檢驗儀(深圳邁瑞,五分類BC-5390),將樣本血液放入抗凝管中,檢驗前為保證有效性,應充分搖勻,避免出現凝固,檢驗樣本中WBC計數和CRP濃度,檢驗過程中嚴格遵循操作原則。
1.3 觀察指標 (1)計算兩組患兒樣本中WBC、CRP濃度。正常參考值:CRP<10 mg/L,4×109/L
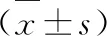
2 結果
2.1 患兒WBC、CRP濃度情況 表1結果表明,兩組患兒的WBC、CRP濃度具顯著性差異(P<0.05),研究組高于對照組。
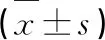
表1 兩組患兒WBC、CRP濃度
2.2 患兒WBC、CRP陽性檢出率情況 表2結果表明,兩組患兒WBC陽性檢出率、CRP陽性檢出率均具顯著性差異(P<0.05),研究組高于對照組。

表2 兩組患兒WBC、CRP的陽性檢出率(n,%)
3 討論
小兒常見感染性疾病的病因主要分為細菌感染以及病毒感染,兩種因素導致的臨床癥狀極為相似,且患兒均伴有發熱、咳嗽等表現,因此僅通過對癥狀進行鑒別,診斷的準確率較低[5]。由于兩種病因導致的疾病,采用的治療方式存在一定差異,因此臨床常需借助有效的檢驗手段幫助區分,從而避免因診斷不清導致濫用抗生素、治療效果不理想等現象出現。血常規檢驗是通過觀察患兒細胞數目變化以及動態分布情況,進而判斷患兒血液情況,對疾病作出診斷。針對感染性疾病,患兒血常規結果中白細胞計數是最具有參考性的一項結果[2]。該數值出現明顯增高,常見于患兒出現急性感染、組織損傷等疾病,WBC作為血清中的主要免疫細胞,在機體出現感染或遭受損傷時表達上升,但WBC的升高既有生理因素也有病理因素,因此易出現診斷不準確的現象,所以單獨作為檢驗患兒感染類型,缺乏準確性。隨著臨床生物檢測技術的不斷發展,CRP檢驗逐步得到廣泛應用,該檢驗方法操作簡便、所需的樣本血液數目較少,因主要針對CRP濃度進行檢查,所以檢測結果受患兒自身因素、以及藥物影響因素較少[6]。CRP主要存在于小兒肝臟中,與白細胞同樣能夠在機體遭受感染時自動出現增高,是強有力的預示因子,在正常狀態時,患兒血清含量較低,但研究顯示,當患兒出現急性感染時,肝臟內CRP會表現出增高現象,可以作為臨床大部分感染性疾病的參考指標[7]。雖然檢驗結果中,WBC出現明顯升高,但有可能依舊在正常范圍內,因此單一采用WBC進行診斷,結果過于片面,有學者研究證實,將血常規與C反應蛋白聯合用于檢測,能夠有效鑒別感染類型,提升臨床診斷準確率[3]。依據本研究結果可得,采用血常規聯合C反應蛋白的檢測方法,研究組患兒WBC以及CRP濃度均高于對照組(P<0.05),表明通過兩種檢驗方式,能夠有效鑒別出患兒的感染類型。表2 結果顯示,研究組患兒WBC陽性檢出率、CRP陽性檢出率均高于對照組,且聯合檢測陽性檢出率更高(P<0.05),表明在檢驗過程中將兩種方式進行結合,陽性檢出率更高,給患兒治療方案的選擇提供診斷保障,同時能夠有效規避因診斷不清造成的醫療事故以及抗生素濫用現象,該結果與李恭鵬等[8]研究結論相似。
綜上所述,血常規聯合CRP檢驗在鑒別診斷小兒細菌感染與病毒感染中準確度較高,值得推廣應用。

