化肝解毒湯聯合N-乙酰半胱氨酸治療慢性乙肝的臨床研究
吳波
(河南省周口市傳染病醫院中醫內科 周口 466000)
慢性乙肝(Chronic Hepatitis B,CHB)是主要由乙肝病毒(HBV)引起的傳染疾病。現階段,臨床上多以清除或持續抑制HBV復制為主要治療原則,但多數有效率低,不良反應大。有研究發現,在肝纖維化形成過程中,氧化應激反應與CHB患者肝功能和肝臟損傷密切相關[1]。N-乙酰半胱氨酸是細胞內還原型谷胱甘肽前體,有助于修復組織細胞損傷,可緩解炎癥反應、氧化應激反應所致的組織器官損傷。隨著中醫藥在傳承中不斷創新和發展,中西醫結合在傳染疾病的診療中彰顯出了一定優勢。近年來臨床實踐顯示,CHB多是因濕熱夾毒侵犯脾胃、蘊結肝膽,病久而氣血傷,故采用清化濕熱、化解肝毒的中藥治療此病有其理論基礎。本研究擬通過化肝解毒湯聯合N-乙酰半胱氨酸治療CHB,觀察其治療效果且初步探討作用機制。現報道如下:
1 資料與方法
1.1 一般資料選取2018年10月~2019年12月于周口市傳染病醫院診治的CHB患者132例為研究對象。按隨機數字表法將患者分為對照組及治療組各66例。兩組一般資料比較無顯著性差異(P>0.05)。見表1。
表1 兩組一般資料比較(±s)
表1 兩組一般資料比較(±s)
組別 n 男(例) 女(例) 平均年齡(歲) 病程(年)治療組對照組t/χ2 P 66 66 38 28 37 29 0.00 0.98 34.96±5.94 34.59±5.87 0.36 0.72 7.40±2.53 7.18±2.42 0.51 0.61
1.2 診斷標準中醫診斷參考《慢性乙型肝炎(ALT≥2×ULN)中醫證候診斷標準》[2]進行,證型為肝郁脾虛證,主癥為胸肋不適、胃脘脹滿、便溏不爽、情緒抑郁,次癥為惡心噯氣、煩躁易怒、神疲懶言,舌質淡紅,脈弦緩。西醫診斷符合《慢性乙型肝炎診斷標準(2015年版)》[3]相關診斷標準及首次抗病毒條件,即乙肝病毒的脫氧核糖核酸(HBV-DNA)、乙肝e抗原(HBeAg)及乙肝病毒表面抗原(HBsAg)陽性,陽性結果連續保持12個月以上。
1.3 入組標準納入標準:(1)有完整病史資料;(2)治療過程中未使用過皮質激素;(3)未合并其他嚴重原發性疾病;(4)未合并惡性腫瘤、肝占位性病變或肝膿腫;(5)入組前2周未服用相關藥物,依從性好;(6)簽署知情同意書。排除標準:(1)合并酒精性、脂肪性肝病及自身免疫性肝病者;(2)妊娠期、哺乳期女性;(3)患精神疾病者;(4)對核苷、核苷類似物高度過敏者;(5)對研究藥物過敏或不能完成試驗者;(6)1年內曾接受抗病毒藥物或免疫調節劑治療者。
1.4 治療方法兩組入組后均接受護肝、降酶、降黃、免疫調節、抗病毒等綜合治療方案,并予乙酰半胱氨酸注射液(國藥準字H20051788)40 ml加入10%葡萄糖注射液250 ml中靜脈滴注,1次/d。持續治療6周。治療組在對照組基礎上加用化肝解毒湯治療,草藥湯劑由本院中藥房提供。組方:虎杖、垂盆草、平地木各20 g,土茯苓、黨參、白術各15 g,貫眾、紫草、黑料豆各10 g,甘草3 g。溫水煎服,每日1劑,分早、晚2次于餐后服用。持續治療6個月。
1.5 觀察指標兩組患者分別于治療前次日6:00以及治療后次日6:00時空腹采集外周靜脈血5 ml,離心處理(10 min,3 500 r/mim)取上清液,采用羅氏Cobas8000c701型全自動生化分析儀(購自于瑞士羅氏公司)測定補體(C3、C4)、氧化應激蛋白[丙二醛(MDA)、超氧化物歧化酶(SOD)、過氧化氫酶(CAT)]以及丙氨酸氨基轉移酶(ALT)、天冬氨酸氨基轉移酶(AST),采用酶聯免疫吸附法測定HBeAg及HBsAg水平,采用實時熒光定性聚合酶鏈式反應測定法測定HBV-DNA定量,轉陰定義:低于1 000 IU/ml的最低檢測值。
1.6 統計學方法采用SPSS22.0軟件分析,計量資料以(±s)表示,采用t檢驗,計數資料用%表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組HBeAg、HBsAg、HBV-DNA轉陰率比較治療后,治療組HBeAg、HBsAg、HBV-DNA轉陰率較對照組高,差異有統計學意義(P<0.05)。見表2。
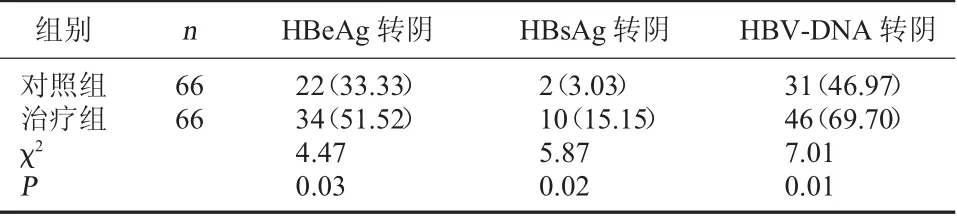
表2 兩組HBeAg、HBsAg、HBV-DNA轉陰率比較[例(%)]
2.2 兩組AST、ALT比較治療前兩組AST、ALT比較無顯著性差異(P>0.05);治療后兩組AST、ALT均呈降低趨勢,且治療組較對照組低(P<0.01)。見表3。
表3 兩組AST、ALT比較(U/L,±s)
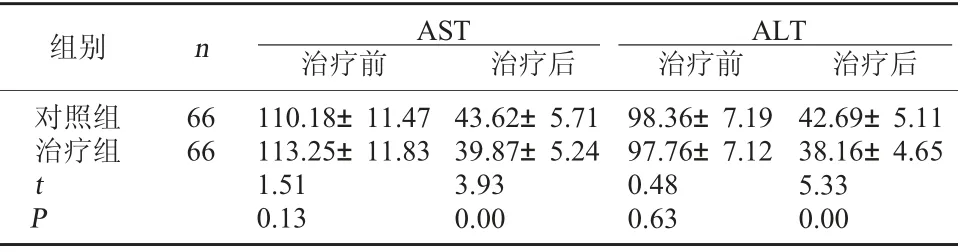
表3 兩組AST、ALT比較(U/L,±s)
ALT治療前 治療后對照組治療組組別 n AST治療前 治療后66 66 t P 110.18±11.47 113.25±11.83 1.51 0.13 43.62±5.71 39.87±5.24 3.93 0.00 98.36±7.19 97.76±7.12 0.48 0.63 42.69±5.11 38.16±4.65 5.33 0.00
2.3 兩組氧化應激蛋白比較治療前兩組MDA、SOD、CAT比較無顯著性差異(P>0.05);治療后兩組MDA均呈降低趨勢,且治療組較對照組低(P<0.01);兩組SOD、CAT均呈升高趨勢,且治療組較對照組高(P<0.01)。見表4。
表4 兩組氧化應激蛋白比較(U/L,±s)
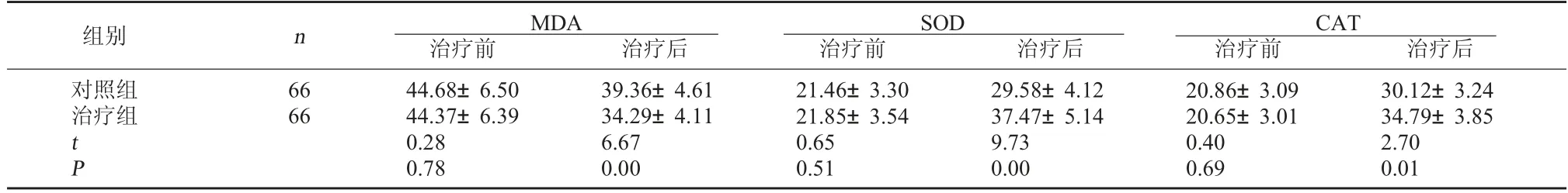
表4 兩組氧化應激蛋白比較(U/L,±s)
CAT治療前 治療后對照組治療組組別 n MDA治療前 治療后SOD治療前 治療后66 66 t P 44.68±6.50 44.37±6.39 0.28 0.78 39.36±4.61 34.29±4.11 6.67 0.00 21.46±3.30 21.85±3.54 0.65 0.51 29.58±4.12 37.47±5.14 9.73 0.00 20.86±3.09 20.65±3.01 0.40 0.69 30.12±3.24 34.79±3.85 2.70 0.01
2.4 兩組補體C3、C4比較治療前兩組補體C3、C4比較無顯著性差異(P>0.05);治療后兩組補體C3、C4均呈升高趨勢,且治療組較對照組高(P<0.01)。見表5。
表5 兩組補體C3、C4比較(mg/L,±s)
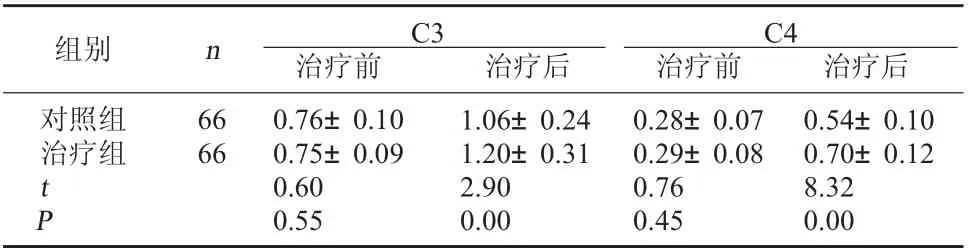
表5 兩組補體C3、C4比較(mg/L,±s)
C4治療前 治療后對照組治療組組別 n C3治療前 治療后66 66 t P 0.76±0.10 0.75±0.09 0.60 0.55 1.06±0.24 1.20±0.31 2.90 0.00 0.28±0.07 0.29±0.08 0.76 0.45 0.54±0.10 0.70±0.12 8.32 0.00
3 討論
中醫學將CHB歸于“肝著”范疇,認為病機為正氣虛弱,復感濕熱疫毒、郁結肝氣,致使肝臟疏泄失常而影響氣機活動,知肝傳脾,且濕邪困阻脾胃,以致濕熱疫毒伏氣血、肝郁脾虛絡脈瘀,如此惡性循環則促使疾病日久難愈,治應從清熱解毒、疏肝解郁、活血化瘀立方。本研究所用方劑中,平地木利濕、活血;垂盆草可起到利濕退黃、清熱解毒之功;虎杖具有清熱解毒、散瘀止痛之效;土茯苓解毒、除濕、通利關節;黨參健脾益肺、補中益氣;白術健脾益氣、燥濕利水;貫眾清熱解毒、涼血止血;紫草涼血活血、清熱解毒;黑料豆治水、消脹、下氣、制風熱而活血解毒;甘草則可調和諸藥藥性以共奏健脾、益氣及疏肝三效。全方諸藥配伍能夠清熱解毒、疏肝解郁、活血化瘀,重在祛邪,輔以扶正,以除病機之根本。錢小洲[4]研究指出,化肝解毒湯輔以西藥治療CHB整體效果較佳,且對炎癥介質具有一定抑制作用。徐蓉等[5]同樣證實,保肝解毒湯輔助治療CHB的臨床效果理想,可明顯減輕肝細胞炎癥損傷。N-乙酰半胱氨酸本身作為直接抗氧化劑,可直接發揮抗氧化應激作用,同時亦能夠調節細胞代謝活性和信號轉導,防治細胞壞死,提高組織供氧量,有利于損傷組織的再生,已被廣泛應用于慢性腎炎、藥物性肝損傷、肝衰竭等疾病的診療。本研究通過化肝解毒湯聯合N-乙酰半胱氨酸治療CHB患者,結果顯示兩者聯合的治療效果顯著優于N-乙酰半胱氨酸治療者,提示兩者可通過不同作用機制發揮協同作用,顯著抑制HBV增殖,共同促進患者病情緩解。
臨床研究發現,CHB患者常伴不同程度的肝纖維化,而其血清諸多氧化應激相關分子,如MDA、SOD、CAT等均有不同程度的改變,提示過度氧化應激反應與CHB病情發展存在明顯相關性。而補體是具有抗感染、免疫調節和維持內環境穩定的生物大分子,既往多數國內外專家學者均證實補體水平與CHB患者病理學分級及肝臟的纖維化程度有關,可在肝功能評價及損傷嚴重程度判斷中起到積極的參考價值。本研究結果顯示,治療組MDA較對照組更低,而SOD、CAT及補體C3、C4則較對照組更高,提示化肝解毒湯聯合N-乙酰半胱氨酸對CHB療效可能與恢復異常的氧化應激蛋白水平、改善患者補體系統有關。綜上所述,化肝解毒湯聯合N-乙酰半胱氨酸對CHB療效確切,且能恢復異常的氧化應激蛋白及補體水平。

