甲狀腺癌術后TSH抑制治療患者骨質疏松及其與自我效能、應對方式的關系
毛娟妃,梁冠冕,葉秀珍
[中國科學院大學附屬腫瘤醫院(浙江省腫瘤醫院),浙江 杭州]
0 引言
甲狀腺癌是最常見的內分泌系統惡性腫瘤[1],手術治療仍是主要的治療方法與手段,術后給予超過生理劑量的左旋甲狀腺素(L-thyroxine,L-T4)抑制治療已成為術后常規治療,以減少患者的遠期復發風險[2]。但是,長期服用L-T4對體內的促甲狀腺素(thyroid stimulating hormone,TSH)進行抑制會導致患者處于亞臨床甲狀腺亢進狀態,從而引起心血管系統及骨質代謝等一系列改變。本研究對甲狀腺癌術后TSH抑制治療患者進行骨質疏松風險評估及其自我效能情況、醫學應對方式進行調查,進一步探討三者之間的關系。
1 對象與方法
1.1 對象
隨機選取2019年6月至2020年6月本院甲狀腺癌術后TSH抑制治療的100名患者為對象,其中男24例,女76例。入選標準:年齡≥18歲;經病理確診為分化型甲狀腺癌,且行甲狀腺全切手術;需終身服用甲狀腺激素片;既往無精神疾病和意識障礙;患者知情同意,自愿參與調查研究。排除標準:有認知和語言障礙;同時患有其他癌癥或嚴重的慢性病。
1.2 研究工具
1.2.1 一般情況調查
根據研究目的設計而成,主要分人口學資料和一般情況。
1.2.2 國際骨質疏松癥基金會骨質疏松癥風險一分鐘測試和亞洲人骨質疏松自我篩查工具(osteoporosis selfscreening tool for asians,OSTA)[3]
國際骨質疏松癥基金會骨質疏松癥風險一分鐘測試評估其是否存在骨質疏松的風險,共含10個問題,其中只要有一道回答“是”即存在發生骨質疏松的風險。OSTA指數=(體重-年齡)×0.2[2]。OSTA指數>-1為骨質疏松低風險,-1--4為骨質疏松中度風險,<-4為骨質疏松高風險。OSTA指數越低提示風險越大。
1.2.3 一般自我效能感量表(general self-efficacy scale, GSES)
GSES涉及患者遇到問題和挫折的自信心,采用李克特4點量表形式,各項目均為1-4分。總分10-40分,得分<20,水平偏低;20-30分,水平中等;>30分,患者自我效能感水平較高。
1.2.4 醫學應對方式量表(medical coping modes questionnaire,MCMQ)[4]
MCMQ有20個條目,包含面對、回避和屈服3個維度,按1-4分逐級評分,其中8個條目反向計分,得分越高,說明患者采用這種應對方式的傾向性越大。
1.3 統計學方法
使用SPSS17.0統計軟件進行統計學處理,計量資料數據以(±s)表示,相關關系采用Logistic回歸分析法,以P<0.05為差異有統計學意義。
2 結果
2.1 問卷回收情況
發放問卷100份,回收有效問卷100份,有效回收率100%。
2.2 甲狀腺癌TSH抑制治療患者的骨健康情況
本研究患者骨質疏松存在風險率為66%,患骨質疏松低度風險為96%,中度風險為1%,高度風險為3%。
2.3 不同骨質疏松風險的患者自我效能得分
患者其自我效能處于中等偏低水平,見表1。
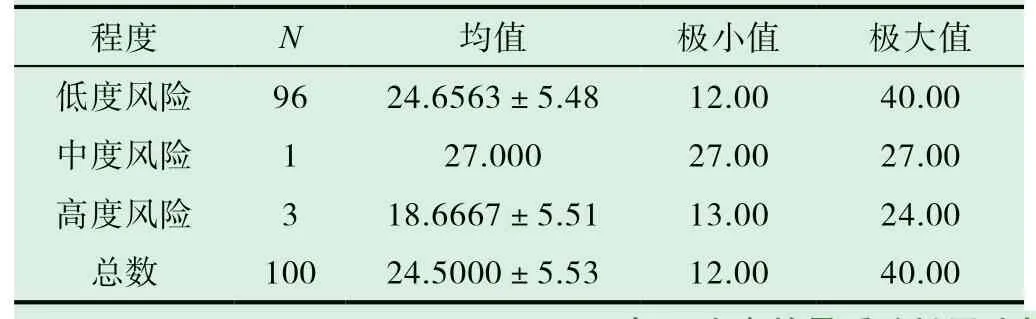
表1 不同骨質疏松風險的患者自我效能得分
2.4 患者應對方式的得分
患者應對方式的得分見表2。
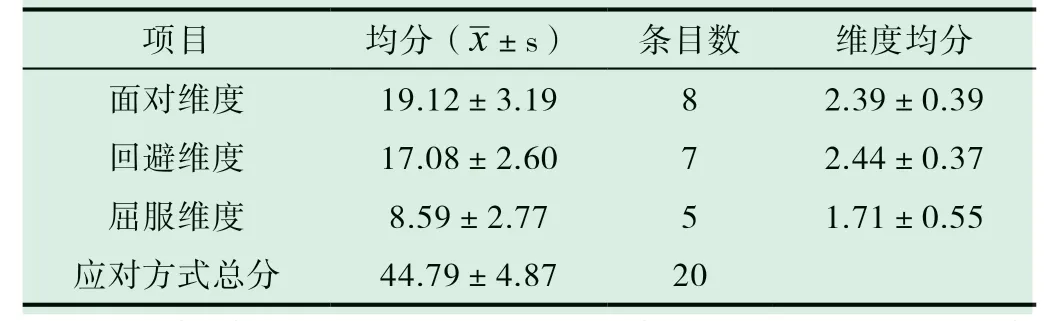
表2 患者應對方式得分
2.5 患者的骨質疏松風險與自我效能及應對方式的相關性分析
以是否存在骨質疏松風險為因變量,以患者的自我效能、醫學應對方式為自變量進行Logistic回歸分析顯示,患者的自我效能及回避應對方式是骨質疏松風險的影響因素(P<0.05),見表3。
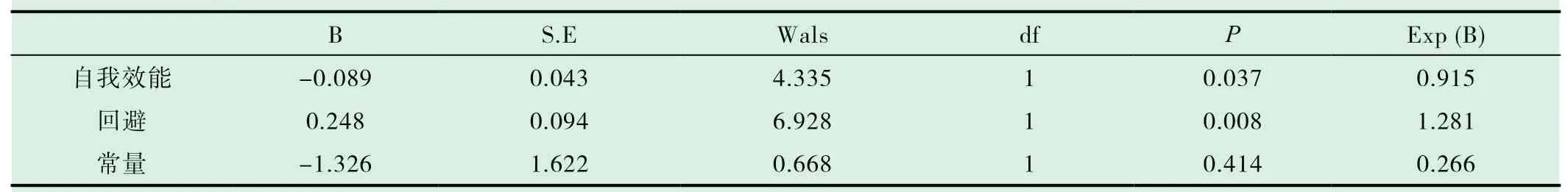
表3 患者的骨質疏松風險與自我效能及應對方式的相關性
3 討論
3.1 甲狀腺癌TSH抑制治療患者的骨健康現狀分析
本調查顯示甲狀腺癌TSH抑制治療后患者發生骨質疏松的風險較高。其中OSTA顯示患骨質疏松的中度風險率為1%,重度風險率為3%。因此,對于該類患者,在給予常規的專科宣教以外,還應補充有關骨質疏松相關方面的健康教育[5,6]。
3.2 甲狀腺癌TSH抑制治療患者的自我效能感水平及醫學應對方式分析
本研究中,甲狀腺癌TSH抑制治療患者的自我效能感平均得分屬于中等偏低水平;甲狀腺癌內TSH抑制治療患者更傾向于回避應對方式。因此,此類患者出院后的延伸護理應得以重視,可通過術后電話隨訪、建立微信群等方式,及時解答患者的疑惑,提供專業的健康指導,充分調動患者的自我效能感,鼓勵患者采取積極的應對方式,幫助患者由消極等待轉變為積極預防骨質疏松[7-11]。
3.3 甲狀腺癌TSH抑制治療患者骨質疏松發生與其自我效能及應對方式之間的相關性
由表3結果可知,患者的自我效能及回避應對方式是骨質疏松風險的影響因素(P<0.05)。自我效能感高的患者往往采取積極的應對方式[12],其發生骨質疏松的風險就越低。這可能是因為患者在回歸社會的過程中,能遵循醫囑定期復查,按時服藥,能夠通過其他的方式主動尋求他人的幫助,調整自己的心態,從而有利于身心健康。
綜上所述,甲狀腺癌TSH抑制治療患者的自我效能感偏低,多采取消極的應對方式,會增加骨質疏松的發生率。因此,預見性地給予此類患者關于骨質疏松的健康教育是非常必要的。

