刺絡放血聯合普瑞巴林治療帶狀皰疹后遺神經痛的臨床效果
張培霞
(滎陽市人民醫院 皮膚科,河南 鄭州 450100)
神經痛是帶狀皰疹常見的后遺癥之一,主要是由水痘-帶狀皰疹病毒侵入機體脊神經的神經元導致,臨床表現為局部陣發性或持續性疼痛,嚴重影響了患者的休息、睡眠以及精神狀態等,甚至會導致患者產生自殺傾向,因此,及時就醫治療十分必要[1]。目前帶狀皰疹后遺神經痛的治療以普瑞巴林為代表的西醫為主,能有效緩解各種疼痛,但是臨床研究發現單獨應用普瑞巴林的效果缺乏持久性,多需聯合其他治療方式進行治療[2]。刺絡放血是針灸治療方式的一種,通過運用特制的針具刺破穴位或淺表血絡,發揮調節血氣運行的作用,以達到緩解疼痛的目的[3]。本研究觀察刺絡放血聯合普瑞巴林治療帶狀皰疹后遺神經痛的臨床效果,現報告如下。
1 資料與方法
1.1 一般資料選取2019年1月至2020年12月滎陽市人民醫院皮膚科收治的126例帶狀皰疹后遺神經痛患者作為研究對象。按治療方法將患者分為觀察組和對照組,各63例。觀察組:男35例,女28例;年齡46~76歲,平均(62.70±6.83)歲;病程1~14個月,平均(5.13±0.81)個月;發病部位包括胸背部32例,腰腹部12例,頭面部10例以及頸項部9例。對照組:男34例,女29例;年齡45~75歲,平均(62.54±6.78)歲;病程1~12個月,平均(5.10±0.79)個月;發病部位包括胸背部33例,腰腹部13例,頭面部9例以及頸項部8例。兩組患者一般資料比較,差異無統計學意義(P>0.05)。本研究通過滎陽市人民醫院醫學倫理委員會審批。
1.2 選取標準(1)納入標準:①符合臨床診斷標準[4];②病程超過1個月;③簽署知情同意書。(2)排除標準:①合并惡性腫瘤、嚴重內科疾病、精神障礙類疾病;②近1個月服用過抗病毒或止痛藥物;③對研究所用藥物存在禁忌證;④無法堅持治療。
1.3 治療方法
1.3.1對照組 接受口服普瑞巴林膠囊治療(輝瑞制藥有限公司,國藥準字J20160021),初始劑量為每次75 mg,每日2次,服藥1周后根據患者治療效果及耐受性,調整使用劑量,但不應超過每次300 mg,連續服藥14 d。
1.3.2觀察組 在對照組基礎上接受刺絡放血療法。取仰臥位,將皰疹部位充分暴露并使用體積分數為75%的酒精消毒,待干燥后,采用三棱針點刺皰疹水皰使之潰破,然后在周圍皮膚進行點刺3~5次,出血后迅速用火罐吸附在出血部位處,并拍打罐底加大出血量,留罐時間在5~8 min,隔日治療1次,共計治療7次。
1.4 觀察指標(1)疼痛程度。治療前和治療14 d時采用疼痛數字評分法(numerical rating scale,NRS)評估患者疼痛程度[5],評分為0~10分,得分越低說明疼痛程度越輕。(2)睡眠質量。治療前和治療14 d時采用匹茨堡睡眠質量指數量表(Pittsburgh sleep quality index,PSQI)評估患者睡眠質量[6],評分為0~21分,得分越低說明睡眠質量越好。(3)療效。治愈為經治療后患者皰疹區域神經痛癥狀消失,睡眠質量良好,日常生活恢復正常;顯效為經治療后患者皰疹區域神經痛癥狀、睡眠質量和日常生活均有明顯改善;好轉為經治療后患者皰疹區域神經痛癥狀、睡眠質量和日常生活均有所緩解,但患者能夠耐受;無效為經治療后患者皰疹區域神經痛癥狀無緩解,嚴重影響其睡眠質量和日常生活。將治愈、顯效與有效計入總有效[7]。(4)免疫功能指標。治療前和治療14 d時采用流式細胞儀檢測患者血清CD4+和CD8+等T淋巴細胞水平。
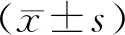
2 結果
2.1 睡眠質量和疼痛程度評分治療前,兩組患者NRS和PSQI評分比較,差異無統計學意義(P>0.05);治療14 d時,兩組患者NRS和PSQI評分均降低,并且觀察組NRS和PSQI評分均低于對照組(P<0.05)。見表1。
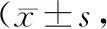
表1 兩組患者治療前后NRS和PSQI評分比較分)
2.2 臨床療效觀察組治療總有效率高于對照組,差異有統計學意義(P<0.05)。見表2。

表2 兩組患者臨床療效比較[n(%)]
2.3 免疫功能指標治療前,兩組患者CD4+和CD8+T淋巴細胞水平比較,差異無統計學意義(P>0.05);治療14 d時,兩組患者CD4+T淋巴細胞水平升高,CD8+T淋巴細胞水平降低,并且觀察組T淋巴細胞改善程度均高于對照組(P<0.05)。見表3。

表3 兩組患者治療前后T淋巴細胞水平比較
3 討論
帶狀皰疹是皮膚科常見疾病,患者由于機體免疫力降低,很容易受到病毒侵襲、感染,進而誘發神經受損,導致患者在帶狀皰疹皮損消退后,仍會遺留胸背、腰腹、頭面以及頸項等局部區域頑固性疼痛,其中以老年患者的發病率較高[8]。普瑞巴林是治療帶狀皰疹后遺神經痛的一線治療藥物,具有抗癲癇、鎮痛、鎮靜和抗焦慮等作用,其作為新型鈣離子通道調節劑,能阻斷電壓依賴性鈣通道,減少多種鈣依賴性神經遞質的釋放,調節機體神經元活性,進而改善各種原因導致的神經痛[9]。但是臨床研究發現,帶狀皰疹后遺神經痛的治療十分困難,單一使用西藥的治療效果并不顯著,并且長期應用西藥的不良反應也較多,患者依從性較差[10],因此,尋求聯合治療方案十分必要。
在中醫理論中,帶狀皰疹后遺神經痛是由余毒未清,阻塞經絡、氣滯血瘀所致,口服或外敷中藥、中醫針灸等多種中醫療法均可用于帶狀皰疹后遺神經痛的治療[11],其中刺絡放血是針灸傳統治療方法之一,通過使用三棱針等針具刺破人體特定穴位或淺表脈絡,放出少量血液,以發揮促邪外出、通經活絡、調氣理血之作用,從而達到快速治療患者疾病的目的[12]。本研究發現,兩組患者治療14 d時,NRS和PSQI評分均降低,并且觀察組NRS和PSQI評分均低于對照組。多項研究表明,刺絡放血療法可減輕帶狀皰疹患者疼痛感,促進患者睡眠質量的改善[13-14],與本研究結果相符,且本研究進一步說明了刺絡放血可去除體內濕熱余邪,與普瑞巴林聯合治療可共同發揮行氣活血、化瘀止痛之功效,有效減輕帶狀皰疹患者后遺存在的神經痛癥狀,進而保證睡眠時間并提高睡眠質量。本研究還發現,兩組患者在治療14 d時,CD4+淋巴細胞水平升高,CD8+淋巴細胞水平降低,并且觀察組T淋巴細胞的改善程度均高于對照組。多項研究表明刺絡放血療法可改善帶狀皰疹和慢性支氣管炎患者的T淋巴細胞亞群水平[15-16],與本研究結果相符,且本研究進一步提示了刺絡放血聯合治療能夠促進帶狀皰疹后遺神經痛患者免疫功能的提高,有助于消除侵入神經中的水痘-帶狀皰疹病毒。同時本研究也發現,觀察組患者治療總有效率高于對照組,說明刺絡放血聯合普瑞巴林治療可有效緩解患者皰疹區域神經痛,改善睡眠質量,促進日常生活的恢復,提高臨床效果。
綜上所述,刺絡放血聯合普瑞巴林治療可改善帶狀皰疹后遺神經痛患者的睡眠質量和疼痛程度評分,調節機體免疫狀態,臨床效果十分顯著。

