經尿道電切術治療淺表性膀胱癌合并前列腺增生的臨床效果研究
王文斌
(臨夏回族自治州人民醫院,甘肅 臨夏 731100)
淺表性膀胱癌是一種在臨床上發病率逐年升高的惡性腫瘤,包括Tis原位癌在內的所有腫瘤,患者多有尿頻和排尿困難等癥狀[1],臨床上常采用手術治療[2]。前列腺增生也是男性泌尿系統常見的一種慢性病。前列腺增生的臨床癥狀表現為尿頻、尿急和尿潴留等。前列腺患者的膀胱長期接觸其尿液,其中的化學成分會導致患者的病情反復發作,加重患者的痛苦和經濟負擔。目前,淺表性膀胱癌常常合并前列腺增生,是男性泌尿科常見的并發癥[3]。有研究表明,臨床上手術治療淺表性膀胱癌將重點放在前列腺上,能夠有效緩解患者的臨床癥狀,降低腫瘤發生率。隨著電鏡技術的不斷發展,電鏡技術也在泌尿科得到應用。經尿道電切術已經成功地應用于淺表性膀胱癌合并前列腺增生上,降低了手術對患者身體的損傷[4]。目前,對于同期經尿道電切術治療淺表性膀胱癌合并前列腺增生的臨床療效還不確定。
本研究以100例淺表性膀胱癌合并前列腺增生患者為研究對象,采用不同的臨床手術治療方法,探討同期經尿道電切術治療淺表性膀胱癌合并前列腺增生的臨床效果。
1 資料與方法
1.1 一般資料
經本院醫學倫理研究學會批準,隨機選取2019年1-12月在臨夏回族自治州人民醫院接受治療的100例淺表性膀胱癌合并前列腺增生患者為研究對象,其中治療組年齡53~71歲,平均年齡(61.12±3.13)歲。淺表性膀胱癌TaG期的患者10例、TaGⅡ期10例、TaGⅢ期6例、T1GⅠ期7例、T1GⅡ期17例,平均病程1.2~2.8年。對照組年齡53~70歲,平均年齡(61.00±2.35)歲,淺表性膀胱癌TaG期的患者11例、TaGⅡ期9例、TaGⅢ期7例、T1GⅠ期6例T1GⅡ期17例,平均病程1.1~2.7年。兩組患者的一般臨床資料經比較,差異無統計學意義(P>0.5)。排除有其他惡性腫瘤的患者。
1.2 方法
治療組給予經尿道膀胱電切術,具體手術過程如下:患者在術前30 min注射抗生素,用生理鹽水沖洗膀胱后將電切鏡的外鞘和鏡芯插入患者的膀胱。拔出鏡芯,觀察患者的病灶后,按照順時針方向切除前列腺兩側葉。再次沖洗膀胱并留置導尿管,關閉切口。術后密切監測患者的各項生命體征。
對照組給予開放性手術治療淺表性膀胱癌合并前列腺增生患者。具體手術過程如下:首先,患者經麻醉后,下腹部正中間做為手術切口[5],確定患者的癌腫位置;其次,逐層打開患者的膀胱,用手術拉鉤充分暴露患者的病灶部位,觀察腫瘤大小和數量;最后,于腫瘤2 cm處切除腫瘤,同時將增生的前列腺葉割除并留置導尿管,關閉切口,術后,密切監測患者的各項生命體征,一旦發現異常,立即采取積極治療措施。
1.3 觀察指標
觀察治療組和對照組的手術時間、術中出血量、住院時間和復發率等指標。
1.4 統計學方法
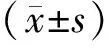
2 結果
治療組的手術時間、術中出血量、住院時間和復發率均顯著低于對照組(P<0.05),差異均具有統計學意義,見表1。

表1 治療組和對照組的手術時間、術中出血量、 住院時間和復發率等指標比較Tab.1 Comparison of operation time, intraoperative bleeding amount, hospitalization time and recurrence rate of treatment group and control group
3 討論
前列腺增生作為男性泌尿科的常見疾病之一,由于其屬于逆向生長組織,多發于中老年男性群體中[6]。患者的前列腺增生后會壓迫尿道,最終造成尿路阻塞和排尿不暢,造成膀胱內尿量不斷增加,尿液中的β-葡萄糖醛酸酶會誘發患者產生淺表性膀胱癌,如果患者的前列腺增生沒有得到及時治療,就會誘發患者產生惡性腫瘤,給患者的生命安全帶來巨大隱患。臨床上通過經尿道膀胱電切術治療淺表性膀胱癌,可以減少手術給患者帶來的創傷,因此臨床上多采用經尿道膀胱電切術治療淺表性膀胱癌合并前列腺增生。本研究以100例的淺表性膀胱癌合并前列腺增生患者為研究對象,研究經尿道電切術對淺表性膀胱癌合并前列腺增生患者的治療效果。研究數據表明,經尿道電切術治療淺表性膀胱癌合并前列腺增生患者的臨床效果顯著。

