蛋白飲食干預對糖尿病合并肺結核患者營養狀況的改善分析
張海琳,王瑋玉,黃雪芬,王一,林奕
國家感染性疾病臨床醫學研究中心(深圳市第三人民醫院)肺二科,廣東 深圳 518112
肺結核為結核分歧桿菌感染所致的傳染性疾病, 以咳嗽、咯血、盜汗為主要臨床表現。糖尿病是以血糖升高為主要表現的代謝性疾病。既往研究表明,肺結核與糖尿病存在關聯性,糖尿病患者患肺結核的風險是非糖尿病患者的3.11倍[1]。糖尿病患者因免疫功能紊亂,易發生機會性感染,其中肺結核最為常見[2]。而肺結核為慢性消耗性疾病,促進機體代謝紊亂,易發生血糖異常及營養不良等并發癥。目前2型糖尿病合并肺結核的臨床治療管理中對蛋白飲食干預認識不足,蛋白質攝入過少會加劇患者營養不良狀況,而肺結核疾病預后與營養狀況密切相關[3-5]。該研究選取2018年1月—2019年12月該院收治的糖尿病合并肺結核患者126例為研究對象,探索蛋白飲食干預對2型糖尿病聯合肺結核患者營養狀況的影響,現報道如下。
1 資料與方法
1.1 一般資料
選取該院收治的糖尿病合并肺結核患者126例作為研究對象。采用隨機數字法分為觀察組以及對照組,各63例。其中觀察組男性40例,女性23例;平均年齡(58.72±7.28)歲;平均病程(9.36±4.19)年;平均體質指數(BMI)為(18.25±2.8)kg/m2;對照組男性39例,女性24例;平均年齡(56.88±6.73)歲;平均病程(9.44±4.38)年;平均BMI為(19.2±2.5)kg/m2。兩組患者年齡、性別、病程等基線情況對比,差異無統計學意義(P>0.05),具有可比性。該研究已通過該院醫院倫理委員會審批,且患者及家屬均同意并簽署書面通知書。
納入標準:①納入患者均需滿足《WHO糖尿病診斷標準》及肺結核診斷標準[6-8];②痰涂片為陽性;③年齡18~70歲;④患者意識清楚,溝通順暢,配合良好。
排除標準:①存在嚴重糖尿病并發癥;②既往存在重要臟器功能不全病史,惡性腫瘤等疾病者;③妊娠或哺乳期女性;④存在精神疾病或智力低下無法配合者。
1.2 方法
兩組患者入院后均給予抗結核治療[4個月異煙肼+利福平(4HR)方案],胰島素降糖治療。而對照組在常規治療的基礎上進行糖尿病飲食管理,熱量按30~35 kcal/(kg·d)給予,其中蛋白質、脂肪、糖類占比分別為4:5:11,并根據熱量占比設計相關食譜供患者使用。觀察組在對照組治療的基礎上聯合蛋白飲食干預,具體措施為每例患者按照體質量每日蛋白攝取總量為1.2 g/kg,根據患者的運動量、飲食偏好、經濟條件等情況,詳細計算患者每天蛋白質和總熱量的實際攝入量,設計相關食譜供患者使用。干預時間為3個月,3個月后提醒患者返院復查相關指標。
1.3 觀察指標
①血糖情況:記錄兩組患者干預前后化血紅蛋白(HbA1c)、餐后2 h血糖(2 hPG)及空腹血糖(FPG)情況。②營養情況:記錄兩組患者治療前后血紅蛋白(HGB)、血清白蛋白(ALB)情況。③兩組患者菌痰轉陰情況。
1.4 統計方法
2 結果
2.1 兩組患者血糖相關指標的對比
治療后,兩組患者HbA1c、2 hPG、FPG等指標數據較前均有下降,且觀察組改善更加顯著,差異有統計學意義(P<0.05)。見表1。
表1 兩組患者治療前后血糖指標變化對比(±s)
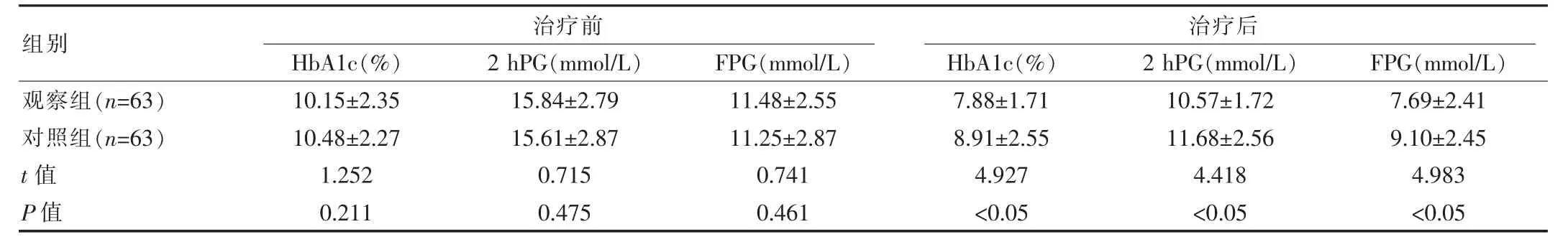
表1 兩組患者治療前后血糖指標變化對比(±s)
注:同組治療前與治療后對比,P<0.05
組別HbA1c(%)觀察組(n=63)對照組(n=63)t值P值10.15±2.35 10.48±2.27 1.252 0.211治療前 治療后2 hPG(mmol/L)FPG(mmol/L)HbA1c(%)2 hPG(mmol/L) FPG(mmol/L)15.84±2.79 15.61±2.87 0.715 0.475 11.48±2.55 11.25±2.87 0.741 0.461 7.88±1.71 8.91±2.55 4.927<0.05 10.57±1.72 11.68±2.56 4.418<0.05 7.69±2.41 9.10±2.45 4.983<0.05
2.2 兩組患者營養狀況與菌痰情況比較
治療后,兩組患者HGB較前有所改善,但兩組間差異無統計學意義(P>0.05)。觀察組ALB顯著高于對照組,差異有統計學意義(P<0.05),見表2。經過治療,觀察組菌痰轉陰56.3%(36/63),明顯高于對照組菌痰轉陰25.8%(16/63),差異有統計學意義(P<0.05)。
表2 兩組患者治療前后營養指標變化對比[(±s),g/L]
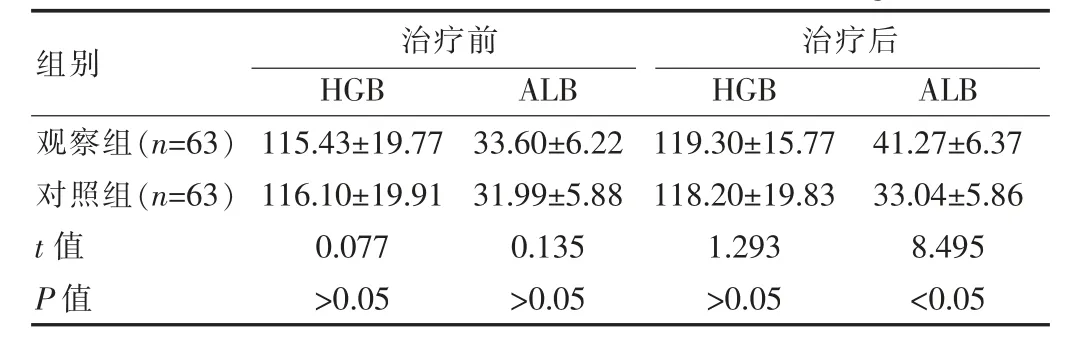
表2 兩組患者治療前后營養指標變化對比[(±s),g/L]
治療前 治療后組別 HGB ALB HGB ALB觀察組(n=63)對照組(n=63)t值P值115.43±19.77 116.10±19.91 0.077>0.05 33.60±6.22 31.99±5.88 0.135>0.05 119.30±15.77 118.20±19.83 1.293>0.05 41.27±6.37 33.04±5.86 8.495<0.05
3 討論
肺結核與糖尿病發病存在一定關聯,糖尿病患者存在高血糖的情況下,其CD8+T細胞會增高,同時CD4+/CD8+T細胞比值則會減低,表明其免疫功能下降,提高了結核分歧桿菌感染的風險[9-11]。肺結核合并2型糖尿病的患者往往存在不同程度的營養不良,患者免疫低下,抗感染能力下降,致使肺部感染病灶修復減慢[12-14]。然而糖尿病患者熱量攝入有嚴格要求,肺結核患者則需額外營養補充,單純糖尿病飲食無法滿足機體蛋白質需求,如何科學地滿足營養攝入是關鍵問題。
因此該研究著眼于蛋白飲食干預,通過保證糖尿病必要熱量攝入,最大限度滿足每日機體蛋白質需求,并合理設計個性化的食譜供患者使用[15]。相較于糖尿病飲食而言,蛋白飲食干預中蛋白質含量增多,對于肺結核此類消耗性疾病而言,蛋白飲食可補充較多的優質蛋白,可滿足機體營養需求,有利于疾病的康復[16-18]。
在該研究中,觀察組在使用蛋白飲食干預后,其觀察組HbA1c(7.88±1.71)%、2 hPG(10.57±1.72)mmol/L、FPG(7.69±2.41)mmol/L等指標明顯低于對照組(P<0.05)。表明蛋白飲食干預肺結核合并2型糖尿病患者,可以有效改善血糖狀況。這可能與增加蛋白攝入提高了胰島β細胞的敏感性有關。
營養狀況方面,血紅蛋白(HGB)、血清白蛋白(ALB)是臨床常用的指標,可以有效反映機體營養狀況[19-21]。治療后,兩組患者HGB較前均有一定改善,但差異無統計學意義(P>0.05),考慮該研究并未使用糾正貧血措施,故而HGB并沒有明顯上升。在使用蛋白飲食干預后,觀察組ALB(41.27±6.37)g/L較前明顯改善,且相較于對照組有明顯上升(P<0.05),表明蛋白飲食干預可以有效提高ALB水平,這與增加蛋白攝入后肝臟ALB合成增加有關。
在肺結核治療方面,增加蛋白攝入后,觀察組菌痰轉陰率明顯高于對照組(56.3% vs 25.8%)(P<0.05)。表明蛋白飲食干預可提高肺結核菌痰轉陰率。增加蛋白攝入,可有效改善機體營養狀況,提高免疫力,促進感染病灶的控制和吸收。既往研究表明,給予肺結核伴營養不良患者營養支持,可縮短肺部病灶控制時間,使得感染可以有效控制[22],改善疾病預后。
綜上所述,糖尿病合并肺結核患者使用蛋白飲食干預,可有效改善患者血糖、營養狀況,有利于控制肺部感染病灶。

