產前檢查對提高高危妊娠識別的臨床實用價值
韓琴
摘要:目的:探討規范的產前檢查對提高高危妊娠識別的臨床實用價值。方法:將我院2018年1月---2020年1月在我院住院分娩的高危妊娠孕婦230例作為研究對象,分為觀察組(定期產前檢查組)和對照組(不定期產前檢查組),對照分析兩組分娩并發癥的發生以及產婦、新生兒結局。結果(1)觀察組(115例)中并發癥發生率(11.30%),對照組(115例)中并發癥發生率(36.52%),觀察組顯著低于對照組(p<0.05)(2) 觀察組(115例)中新生兒并發癥發生率(8.69%),對照組(115例)中新生兒并發癥發生率(33.91%),觀察組顯著低于對照組(p<0.05)。結論規范的產前檢查能及時發現、預防和降低孕產婦并發癥及新生兒并發癥的發生,是保障母兒安全的有力措施,對提高高危妊娠識別具有臨床實用價值。
關鍵詞:定期產檢;高危妊娠;識別;臨床實用價值
1 資料和方法
1.1 一般資料
選擇我院產科2018年1月---2020年1月住院分娩的高危妊娠孕產婦230例作為研究對象,依據產前檢查時間和次數分為觀察組(定期產前檢查組)115例和對照組(不定期產前檢查組)115例,觀察組年齡21~39(29.03±3.12)歲,孕周11~41(25.18±2.97)周;對照組年齡25~42(29.78±3.22)歲,孕周13~42(23.48±2.53)周。兩組年齡、孕周等一般資料均差異不顯著(P>0.05),具有可比性。
1.2 方法
1.2.1 對照組未定期進行產檢, 因孕婦對產檢不重視、居住地點遠不方便等各種原因導致未能進行規范的定期產檢,出現分娩先兆后住院分娩的高危孕婦。
1.2.2觀察組定期進行產檢, 由產科門診醫護人員對產檢時間及檢查內容進行規范化管理,分別在妊娠6-13周+6.14-19周+6. 20-24周 .25-28周.29-32周.33-36周.37-41周進行檢查。有高危因素者,增加產前檢查次數。首次產前檢查的孕婦建立孕期保健手冊,記錄年齡、職業、住址、聯系電話、家屬聯系電話、身份證、常規檢查、輔助檢查、健康教育和指導等內容。詢問病史包括末次月經、推算預產期、有無異常產史、本次妊娠異常情況、健康狀況、既往病史等;常規檢查包括測量血壓、體重、宮高腹圍、胎位、胎心率等;輔助檢查包括血常規、尿常規、血型、生化檢查、傳染病系列檢查、彩超、唐氏篩查、胎兒宮內監測等。依據《山西省孕婦妊娠風險評估表》進行預警標識,識別高危孕婦,并進行相應的管理。
1.3 評估指標
統計觀察組、對照組中妊娠期、分娩期、產褥期并發癥的發生情況和新生兒健康情況作為評估指標, 包括妊娠中晚期出血、妊娠期高血壓疾病、過期妊娠、產后出血和產后感染、新生兒進行Apgar評分滿分為10分, 8~10分屬正常新生兒。
1.4 統計學方法
采用spss21.0對數據進行分析, 計數資料采用χ2檢驗, P<0.05為差異具有統計學意義。
2 結果
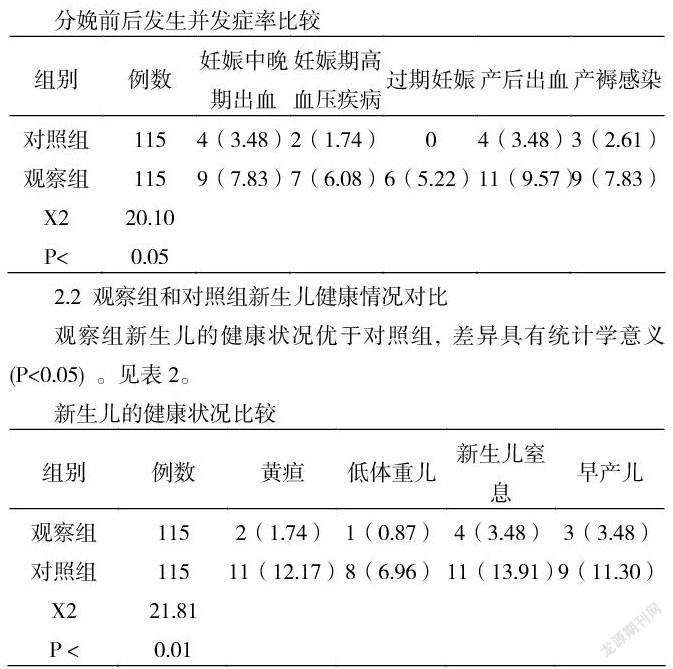
2.1 觀察組和對照組分娩前后并發癥發生率比較
觀察組115例中,對照組115例中,分娩前后發生并發癥共13例,占9.57%;對照組分娩前后發生并發癥共42例,占36.52%;分娩前后并發癥總發生率顯著低于對照組(P<0.05)。見表1。
2.2 觀察組和對照組新生兒健康情況對比
觀察組新生兒的健康狀況優于對照組, 差異具有統計學意義 (P<0.05) 。見表2。
3 討論
高危妊娠是由于孕婦在妊娠期間對胎兒的生長發育難以適應,進而產生的一系列不利于自身以及胎兒健康安全的妊娠變化[1]。高危妊娠存在孕前高危和孕后高危兩種方式,均可對孕婦和新生兒產生不良后果[2],近年來,受益于現代醫療衛生服務的迅猛發展,以及優生優育理念的不斷普及,產前檢查工作也受到了現代育齡女性的廣泛關注。
參考文獻:
[1]余俏娟.高危妊娠孕婦的危險因素與預防措施[J].深圳中西醫結合雜志, 2017, 27 (3) :107-108.
[2]謝妙文.定期產檢對高危妊娠篩查的臨床價值分析[J].臨床合理用藥雜志, 2017, 10 (31) :155-156.

