早產兒和低出生體重兒低體溫護理的最佳證據總結
杜美晨 申 泉 杜雯雯 朱振云
低體溫是新生兒常見的短期并發癥,是導致其死亡的獨立危險因素[1]。體溫過低加快新生兒的氧消耗,增加其代謝需求,易引發腦出血、低血糖、敗血癥等嚴重并發癥,從而直接或間接造成新生兒死亡[2]。當新生兒體溫低于36.5℃時,體溫每下降1℃,死亡風險增加28%[3]。早產兒和低出生體重兒的體溫調節機制不成熟,體表面積和體積相對較大,皮膚薄、皮下脂肪少,極易發生低體溫[1]。在發達國家,早產兒和極早產兒低體溫的發生率分別為39%和41%[4]。在我國,新生兒低體溫發生率為31%[5],而極低和超低體重兒低體溫發生率分別為89.3%和89.6%[6]。維持正常體溫對于新生兒,尤其是早產、低出生體重兒的存活至關重要。本研究旨在總結早產兒和低出生體重兒低體溫護理的最佳證據,為護理工作者實施新生兒低體溫護理的循證護理實踐提供依據。
1 資料與方法
1.1 問題確立
采用PIPOST模型構建循證問題[7]。P (population)為證據應用目標人群:早產兒或低出生體重兒;I (intervention) 為干預方法:低體溫預防、保暖護理、低體溫處理等;P (professional)為應用證據的專業人員,包括產科、新生兒科、急診科醫護人員;O (outcome) 為結局,包括低體溫發生率、并發癥發生率等;S (setting) 為證據應用場所,包括產科、新生兒科、急診科;T (type of evidence) 為證據類型,包括臨床決策、證據總結、指南、推薦實踐、專家共識以及系統評價。
1.2 檢索策略
以(“新生兒”OR“早產兒”OR“低體重兒”)AND(“保暖”OR“低體溫”OR“體溫調節”)AND(“臨床決策”OR“證據總結”OR“指南”OR“推薦實踐”OR“專家共識”OR“系統評價”)為中文關鍵詞檢索中國生物醫學文獻服務系統、萬方數據知識服務平臺、中國知網、醫脈通、維普網。以(“neonate*” OR “newborn”OR “infant*”OR “premature” OR “preterm” OR “prematurity” OR “low birth weight”) AND (“hypothermia” OR “low body temperature” OR “thermal care” OR “thermal protection”) AND (“clinical decision making” OR “guideline” OR “recommended practice” OR“consensus” OR“systematic review”)為英文關鍵詞檢索BMJ、Up ToDate、WHO、英國國家衛生與臨床優化研究所(NICE)、美國國立指南庫(NGC)、昆士蘭臨床指南指導委員會(QCGSC)、美國兒科學會(AAP)、美國婦產科醫師學會(ACOG)、Cochrane Library、PubMed、CINHAL Plus with Full Text。檢索時限均為建庫至2020年4月20日。
1.3 文獻納入及排除標準
納入標準:(1)文獻涉及早產兒和低出生體重兒低體溫預防、護理和處理措施;(2)文獻類型為臨床決策、推薦實踐、指南、專家共識、證據總結和系統評價;(3)文獻語種為中文或英文。排除標準:(1)研究草案和計劃書;(2)無法獲取全文;(3)舊版本、重復發表,文獻質量評價未通過的文獻。
1.4 文獻質量評價標準
1.4.1指南 指南的質量評價使用2017版臨床指南研究與評價工具(AGREE Ⅱ)[8]。該工具共23個條目,分為6個領域,附加2個指南整體評價條目。每個條目按1~7分進行評價,每個領域得分等于該領域中每個條目分數的總和,并標準化為該領域可能最高分數的百分比。指南在6個領域的得分均≥60%,則評為A級;不滿足所有領域得分均≥60%,但得分<30%的領域數<3個,則評為B級;得分<30%的領域數≥3個,則評為C級。
1.4.2專家共識 專家共識采用澳大利亞JBI循證衛生保健中心對專家意見和專業共識類文章的真實性評價工具2016年版進行評價[9]。該工具包含6個項目,對每個項目做出是、否、不清楚、不適用的判斷,經討論后,決定該文獻是否納入。
1.4.3系統評價 系統評價采用牛津大學循證醫學中心文獻嚴格評價項目(CASP)對系統評價論文的真實性評價工具2019年版[10]進行評價,包含5個條目,對每個條目做出“是”、“不清楚”、“否”的判斷。
1.4.4臨床決策和證據總結 臨床決策和證據總結追溯到證據的原始文獻,依據文獻類型劃分證據等級。
1.5 文獻質量評價過程
文獻質量評價由3名經過循證護理培訓的研究人員獨立完成,對文獻是否納入或評價結果有沖突時,由循證護理專家介入,最終達成共識。當證據有沖突時,優先納入來自高質量文獻的證據,清晰性、可行性和權威性高的證據。
1.6 證據分級及推薦級別
采用澳大利亞JBI循證衛生保健中心證據預分級及證據推薦級別系統2014年版[11],對納入的證據追溯其所依據的文獻進行等級及推薦級別劃分。等級為1~5級,數字越小代表質量等級越高,A表示強推薦,B表示弱推薦。
2 結果
2.1 文獻檢索結果及一般特征,表1
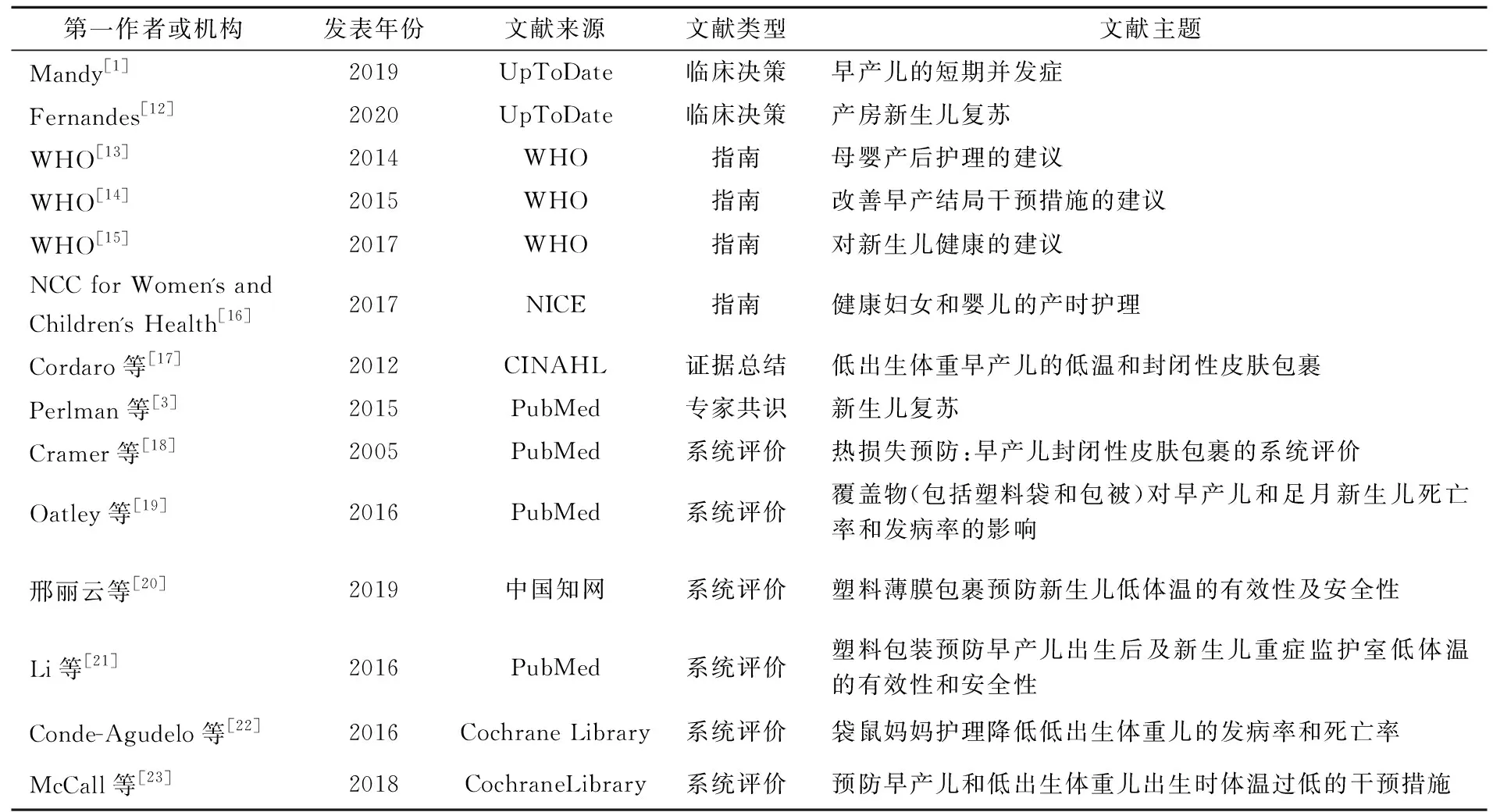
表1 納入文獻的一般特征
2.2 納入文獻的質量評價結果
2.2.1指南的質量評價結果,表2
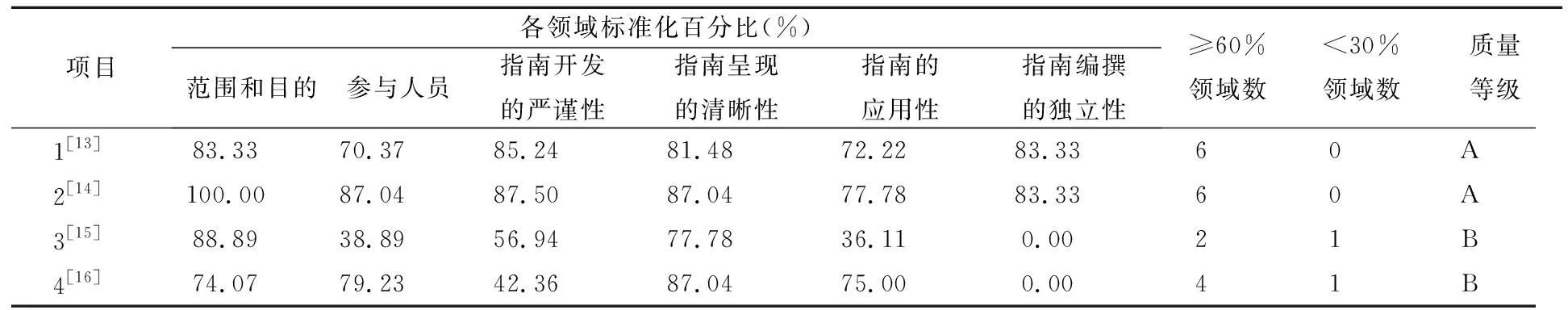
表2 指南的質量評價結果
2.2.2系統評價的質量評價結果,表3

表3 系統評價的質量評價結果
2.2.3專家共識的質量評價結果
納入1篇專家共識[3],除條目2“觀點是否來自該領域有影響力的專家”評價為“不清楚”外,其余5個條目均評價為“是”,表明其質量較好。
2.3 最佳證據匯總,表4

表4 早產兒和低出生體重兒低體溫護理的最佳證據匯總
3 討論
3.1 產前護理
產前將一系列用品進行預熱是預防新生兒低體溫簡單易行的方法。醫護人員可根據醫療條件,對新生兒的保暖物品如輻射加熱器、培養箱、可控溫床墊、床單、毛巾、毯子、塑料包裝袋等進行預熱。納入的2篇臨床決策建議將早產兒和低出生體重兒所在的室內溫度保持在最低26℃[1,12],其引用的原始文獻為隨機對照試驗,且文獻較新[24],因此本研究推薦將室內溫度設置在至少26℃。
3.2 產后護理
產后需結合早產兒和低出生體重兒的胎齡、體重、生命體征等適當選擇保暖方法。本研究總結10條產后低體溫護理的證據,主要涉及擦干、塑料包裹、母嬰皮膚接觸、袋鼠式護理、母乳喂養、母嬰同室、稱重和沐浴等。
3.3 復蘇和轉運護理
需要長時間復蘇的新生兒,轉運途中易發生低體溫,在復蘇和轉運過程中需采取額外措施減少熱量散失[1,25]。將新生兒放在預熱的輻射臺上復蘇,并用衣物遮蓋是預防復蘇過程中低體溫的推薦方法[1,12,20]。有條件時,新生兒可在包裹后用保溫箱進行轉運[17],也可采用保鮮膜包裹,母嬰皮膚接觸或袋鼠式護理進行轉運[14,20]。
4 小結
本研究從產前、產后、復蘇和轉運等方面總結早產兒和低出生體重兒低體溫護理的17條證據。關于早產兒和低出生體重兒體溫護理的證據較豐富,但有關復溫護理、多項干預措施聯合實施對新生兒可能造成的不良影響(如是否有體溫過高風險)等方面的證據需要進行更多原始研究。在應用本研究總結的最佳證據時,建議護理工作者結合現有醫療環境,在對新生兒進行充分評估,考慮每條證據的可行性和適宜性的基礎上進行應用。

