輸卵管性不孕宮腹腔鏡聯合術后應用通管助孕湯臨床觀察
亢雪峰,馬 蘭
(廣州中醫藥大學附屬中山醫院,廣東 中山 528400)
近年來輸卵管性不孕在所有不孕中所占比率逐年上升,最高為25%~35%[1],是女性不孕致病主要原因之一,不僅影響育齡期女性身心健康,亦對家庭和諧帶來負面影響。輸卵管不孕所指為各類因素導致輸卵管平滑肌收縮性能與上皮纖毛蠕動性能下降、輸卵管管腔阻塞,由此使得輸卵管傘部無法正常進行拾卵、受精卵輸送而造成的不孕癥類型。現今,臨床治療依然視宮腹腔鏡聯合手術為 “金標準”[1]。然而,宮腹腔鏡手術只能最大可能恢復輸卵管的解剖結構,對于盆腹腔病變較嚴重及病變范圍較大者,由于術后無法滿意的恢復輸卵管的功能從而無法取得良好妊娠率[2]。本研究在輸卵管性不孕宮腹腔鏡術后給予通管助孕湯取得較好療效,報道如下。
1 臨床資料
共60例,均為2017年4月至2019年5月我院治療的輸卵管性不孕患者,其輸卵管病變范圍均為輸卵管遠端病變。隨機分為對照組和治療組各30例。對照組年齡19.3~38.1周歲,中位年齡(27.4±1.8)周歲;病程1.5~4.2年,平均2.91年,中位病程(3.8±1.8)年。治療組年齡19.2~38.4周歲,中位年齡(27.5±1.9)周歲;病程1.3~4.1年,平均2.87年,中位病程(3.9±1.6)年。兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。
納入標準:①符合第9版《婦產科學》(主編為謝幸等,由人民衛生出版社出版,出版時間為2018年)“不孕”診斷標準,即未采取避孕措施下存在1年及1年以上的性生活但未孕;②相關檢查結果顯示男方精液正常;③子宮輸卵管造影結果表明有輸卵管遠端病變存在。
排除標準:①有宮腹腔鏡手術禁忌癥;②重要器官(包括血管、肺與心臟等)出現病變,或患全身性疾患;③并發結核性疾病;④宮頸癌等生殖系統惡性腫瘤;⑤因其它因素(諸如子宮內膜異位癥等)造成不孕;⑥陰道器質性病變(諸如陰道壁囊腫等)。
2 治療方法
兩組手術皆由同一位手術醫師施行,月經干凈后第3~7 天住院行宮腹腔鏡聯合手術,常規氣腹成功后,根據盆腔具體情況實施相對應的手術,如輸卵管傘端造口術、輸卵管修復整形術、盆腔粘連松解術等。開展宮腔鏡手術治療時,也基于術中所見情況開展相應手術,諸如子宮內膜息肉電切術、宮腔粘連分離術等。待手術結束,實施子宮輸卵管通液術干預,借助腹腔鏡,觀察輸卵管暢通與否,如果通暢能夠觀察到傘端有美蘭流出,如果未通則此處未見流出美蘭,但能夠觀察到子宮或者局部輸卵管見蘭色改變。術后預防性使用抗生素3~5天,禁房事、禁盆浴1個月。術后第1次月經來潮后即給予患者氯米芬片或者來曲唑片等促排卵治療,用藥期間給予性生活時機指導,共3個月。
治療組術后3個月經周期除了實施助孕措施(例如克羅米芬)外,在卵泡期進行自擬助孕通管湯治療。藥用菟絲子、續斷各15g,炒當歸、炒柴胡、赤芍、白芍各10g,炙甘草、絲瓜絡、路路通各5g。口服,日1劑,共治療7天。
3 觀察指標
輸卵管性能評估。于術前與干預后實施輸卵管三維超聲造影檢查,并監測輸卵管壓力,對輸卵管機能展開評估,包括輸卵管功能與通暢狀況的評定。
評定輸卵管通暢狀況[3]。兩側輸卵管皆通暢為由宮腔造影劑順利經由兩側輸卵管向盆腔內轉移,同時壓力監測儀未發出一級、二級壓力警示。一側通暢,一側不通暢為由宮頸造影劑成功經由一側輸卵管向盆腔內轉移。壓力監測儀發出一級壓力警示。兩側輸卵管皆通而不暢為小部分造影劑由宮腔經由輸卵管向盆腔轉移,壓力監測儀發出一級壓力警示。兩側輸卵管皆徹底堵塞為造影劑無法由宮腔經由輸卵管向盆腔內轉移,壓力監測儀發出二級壓力報警。
輸卵管功能評分:借助評分標準“RT-3D-Hy co sy-Pr”[4]對病側輸卵管功能展開評估。正常功能(判定為4分)為輸卵管走行無異常,未見粘連,可觀察到輸卵管形態,監測壓力值在15 kPa以下。輕度功能障礙 (判定為3分)為可觀察到輸卵管,然走行呈屈曲表現,監測壓力值在15 kPa以下。功能中度障礙(記2分)為輸卵管顯影,但外觀粗細不均,走行屈曲,壓力監測在15~50kPa。重度功能障礙 (判定為1分)為可呈現輸卵管,除了存在形態粗細不均外,同時走行呈膨隆、盤繞形態,監測壓力值在50kPa以上。極重度功能障礙(判定為0分)為未顯影輸卵管,壓力監測釋放二級警示。
自然妊娠率:隨訪12個月,統計自然妊娠率。
用SPSS22.0軟件進行統計學處理,計量資料以(±s)表示、用t檢驗,計數資料以(%)表示、用χ2檢驗,P<0.05為差異有統計學意義。
4 治療結果
兩組輸卵管通暢情況比較見表1。

表1 兩組輸卵管通暢情況比較 例(%)
兩組輸卵管功能評分比較見表2。
表2 兩組輸卵管功能評分比較 (分,±s)
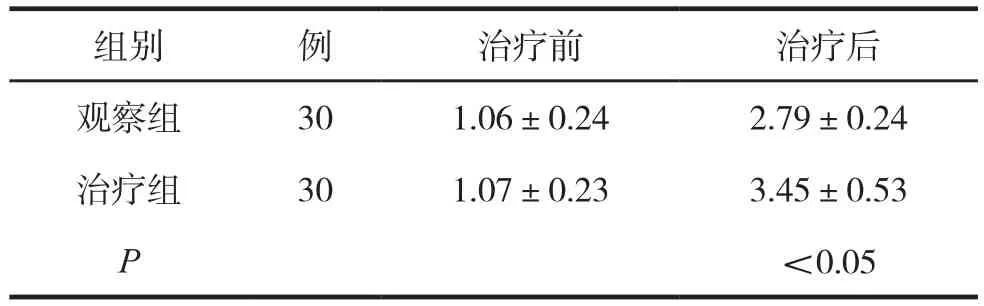
表2 兩組輸卵管功能評分比較 (分,±s)
組別 例 治療前 治療后觀察組 30 1.06±0.24 2.79±0.24治療組 30 1.07±0.23 3.45±0.53 P<0.05
隨訪1年以上,均無1例失訪。對照組自然妊娠16例(53.30%)、治療組自然妊娠26例(86.70%),兩組自然妊娠率比較差異有統計學意義(P<0.05)。
5 討 論
近年不孕癥患者比例增高,而輸卵管炎性不孕癥占比不小,有效治療、提高妊娠率成為當前研究焦點內容。治療方式由單一療法發展為由2類或超過2類治療方式構成的綜合療法。目前,輸卵管性不孕主要以外科手術為主,宮腹腔鏡聯合術后快速恢復輸卵管功能、提高妊娠率亦成為臨床醫師關注的熱點之一。
輸卵管位于少腹部,在“腎-天癸-沖任—胞宮生殖軸”的共同協調下完成其輸送孕卵的生理功能。中醫婦科治療輸卵管炎性不孕以活血化瘀為基本治法[5],在此基礎上加減用藥。由于路路通、絲瓜絡通絡為君,當歸、赤白芍活血化瘀為臣,川續斷、菟絲子補腎溫陽,柴胡疏肝解郁,引藥入經,炙甘草調和諸藥。全方有活血化瘀、通絡助孕之功效。現代藥理研究顯示,全方可能通過抑制炎性介質分泌起到抗炎菌作用,抗血小板聚集及調節血液凝固、抗微循環障礙從而在維持輸卵管壁的完整性;可以增加下丘腦-垂體-卵巢促黃體功能,協調子宮平滑肌的收縮功能及輸卵管纖毛擺動功能,從而對助孕有所幫助。
通管助孕湯聯合宮腹腔鏡手術治療輸卵管性不孕療效較好,可提高輸卵管再通率及妊娠率。

