外固定架聯合帶蒂游離腓骨移植修復股骨感染性骨缺損
劉 凱,劉彥士,蔡飛宇,阿里木江·阿不來提,任 鵬,艾合買提江·玉素甫
新疆醫科大學第一附屬醫院骨科中心顯微修復外科,烏魯木齊 830054
開放性股骨骨折術后感染或固定材料不恰當等因素可造成感染性骨不愈合的發生[1-4]。經多次清創后所致的股骨大段骨缺損一直是臨床治療的難點。目前,臨床上常用的修復方法如異體骨移植、皮質骨移植、Masquelet膜誘導成骨技術和Ilizarov骨搬運技術均存在不同程度的術后并發癥[5-9]。隨著顯微技術在骨科領域的廣泛應用,吻合血管的腓骨移植同時應用外固定架固定,逐漸成為修復股骨感染性骨缺損的更優選擇[10]。筆者醫院回顧性分析2013年12月—2019年1月應用單邊外固定架聯合帶蒂游離腓骨移植治療股骨感染性骨缺損的12例患者資料,臨床療效滿意。
臨床資料
1 一般資料
納入標準:(1)年齡>18歲;(2)符合骨髓炎診斷標準;(3)清創后股骨骨缺損,骨缺損附近有足夠的髖關節/膝關節骨量供Schanz螺釘置入;(4)接受外固定架聯合帶蒂游離腓骨移植修復骨缺損治療。 排除標準:(1)股骨缺損<10cm;(2)由腫瘤切除、先天性畸形、肢體血管供血不足等所致的非感染性骨缺損;(3)嚴重的骨質疏松癥;(4)合并嚴重心腦血管疾病、精神疾病、肝腎功能異常;(5)依從性差或失訪。
本組男性9例,女性3例;年齡31~53歲,平均41.5歲;左側5例,右側7例。致傷原因:道路交通傷8例,高處墜落傷3例,重物砸傷1例。術前竇道分泌物及術中病灶處細菌培養均證實感染,其中金黃色葡萄球菌感染9例,金黃色葡萄球菌和表皮葡萄球菌混合感染2例,大腸桿菌感染1例。患者均伴有竇道形成,均無主要血管神經損傷。骨缺損部位:股骨粗隆下6例,股骨中段4例,股骨髁上2例。本研究經醫院醫學倫理委員會批準(K202105-21),所有納入患者簽署知情同意書。
2 手術方法
患者均采用全身麻醉,由相同年資的兩組醫師完成。手術由兩組醫師分階段行病灶清除和帶血管蒂的游離腓骨切取,再行股骨結構重建。
2.1病灶清除 由病灶清除組完成。患肢髖部稍墊高,與床面呈25°~30°。采用患肢外側入路,充分顯露病灶,同時仔細分離旋股外側動脈、靜脈及其分支,并加以保護,以備重建股骨結構時與游離腓骨的血管蒂吻合。在股骨根據病變范圍全長開窗,寬2.0~3.5cm,使病變四壁均在直視下,徹底刮除病變組織,擺鋸磨除硬化骨并修整殘存骨床。然后用足量的過氧化氫溶液、黏膜碘及生理鹽水沖洗,完成病灶清除。手術人員更換手術衣、手套,再次鋪巾并更換手術器械。
2.2帶血管蒂腓骨切取 由腓骨切取組取同側帶血管蒂的腓骨。取小腿后外側入路,自腓骨肌與比目魚肌間隙進入,顯露腓動、靜脈,向近端分離至脛腓干交界處,保留踇長屈肌、脛后肌及腓骨長短肌在腓骨上的附著組織0.5~1.0cm為肌袖,厚0.5~0.6cm,保護腓動脈發出的腓骨滋養動脈及弓形動脈,根據病損大小切取相應長度的腓骨。腓骨截取后會由于外踝上移造成踝穴增寬而致踝關節術后不穩,因此遠側截骨線應距外踝尖至少保留7~8cm。取下腓骨段長度8~10cm,平均9.0cm。用0.9%溫鹽水紗布包裹保護取下腓骨,供區止血、沖洗,留置引流后逐層縫合切口。
2.3腓骨移植及腓血管吻合 病灶處理完畢,將取下的帶血管蒂腓骨采用單段移植。腓骨按設計的長度植于股骨兩斷端髓腔。在顯微鏡下,用10-0可吸收顯微縫合線對應分別將腓動、靜脈與旋股外動、靜脈吻合。檢查移植腓骨段表面肌袖滲血情況,調整血管張力,保證血運良好。殘留間隙采用自體松質骨和(或)同種異體骨粒充填,在保護腓骨血供的條件下盡可能完成無縫植骨。
2.4股骨外固定 植骨完成后,在大腿近端外側另取微創小切口,透視下行股骨單邊外固定架固定,跨過植骨重建區,避免吻合血管損傷的條件下,近端經股骨粗隆間打入2~3枚4.5mm Schanz釘(Orthofix,上海),遠端經股骨干固定2~3枚4.5mm Schanz釘。固定后,逐層縫合大腿前側及外側切口。病變處留置負壓引流 1 根,根據引流量48h內拔除。一期手術8例,清創待感染控制后二期行游離腓骨移植4例。均采用單邊外固定架聯合帶蒂游離腓骨移植修復。清創后行外固定架聯合帶蒂游離腓骨移植修復,術后對骨結合部愈合及移植腓骨的成活情況進行影像學評估,應用Enneking下肢功能評分評估術后下肢功能。
結 果
患者麻醉效果均滿意,病灶清除后股骨缺損長度(8.2±0.7)cm,移植腓骨長度(9.0±0.7)cm。3例患者術中設計局部拱頂石皮瓣覆蓋移植骨后均成活,余患者均未攜帶皮瓣移植。所有患者術后游離腓骨無血管危象發生,股骨均一期愈合,移植骨和股骨愈合時間(9.1±1.5)個月。
出院后隨訪未見腓骨吸收跡象,12例患者獲(19.5±4.7)個月門診隨訪。患者均未行二次植骨,且術后無腓骨應力及病理性骨折發生。2例術后1周出現釘孔紅腫及異常分泌物表現(經細菌培養與初始感染無關),給予加強換藥、通暢引流后治愈,術后1個月復查血常規及炎性指標均正常。2例術后6個月遠端釘道處有稀薄樣滲出液,細菌培養陰性,血沉、C反應蛋白均正常,拆除外固定架后自愈。
末次門診隨訪Enneking下肢功能評分(23.9±2.1)分,2例術前即有膝關節功能障礙,經功能鍛煉膝關節屈伸活動恢復至20°~100°,2例行膝關節粘連松解術,術后功能恢復滿意。5例患者術前髖關節屈曲障礙40°~75°,腓骨移植術后經功能鍛煉髖關節屈伸活動恢復至30°~90°。見表1。典型病例見圖1。
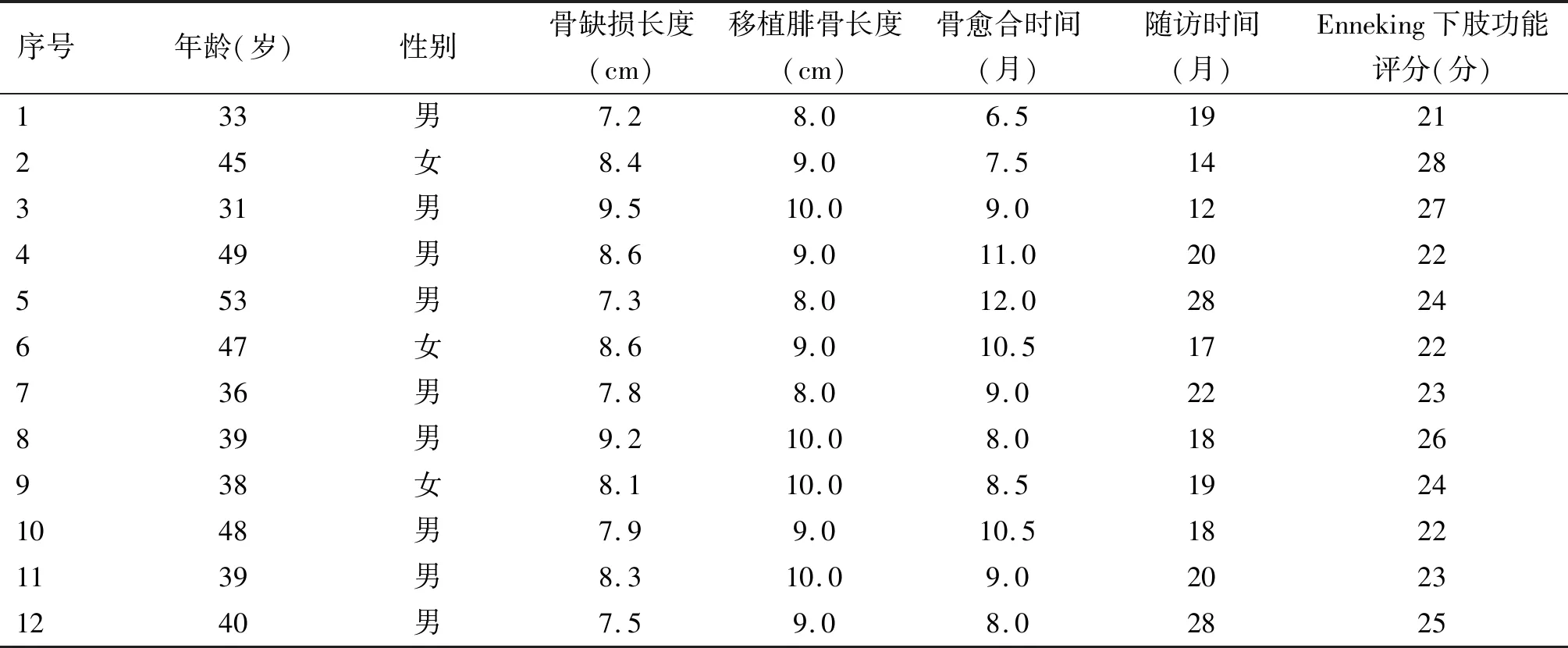
表1 患者臨床資料及術后功能評價
討 論
股骨是人體最粗大的負重長管狀骨,在人們的站立、行走、奔跑、跳躍等活動中發揮著不可替代的作用。創傷、骨髓炎或腫瘤切除均可導致股骨形態改變,造成多重生理功能障礙。然而,股骨骨缺損的修復既要求愈合率高,還要求機械強度高、修復后下肢力線好。因此,對股骨骨缺損的功能重建一直是骨科醫師不斷探索和關注的重要課題之一。Gonzalez等[11]研究發現,腓骨的強度適宜,質量更輕,柔韌性良好,并認為其具有巨大的潛能可作為移植骨。此外,Cano-Luis等[12]也發現腓骨血供豐富,具有骨內和骨膜雙重血供。基于這些研究,腓骨得益于其管狀結構、堅硬的皮質及血供良好等優勢,逐漸成了骨科醫師修復四肢骨缺損的理想選擇。
1975年Taylor等[13]首次報道帶血管腓骨移植用于治療節段性骨缺損。隨后有學者[14-18]研究發現,骨缺損超過6~8cm時,由于移植骨新血管的形成緩慢且不完全,傳統骨移植易出現股骨延遲愈合或不愈合。近年來,Masquelet膜誘導成骨技術和Ilizarov骨搬運技術日趨成熟[19- 20],但應用于超過6cm的節段性骨缺損時,往往因治療周期長、需行多次手術及術后管理程序復雜等因素嚴重影響了上述技術的臨床療效,給患者帶來了巨大的心理壓力和經濟負擔。盡管Ilizarov骨搬運技術手術操作要求較低,但術后骨搬運操作繁雜、周期長,出現骨不愈合甚至治療失敗的風險明顯高于其他技術[19- 21]。據筆者觀察,單邊外固定架聯合帶血管游離腓骨移植適用于股骨中上段4~10cm的節段性骨缺損,供體部位的并發癥少。另外,單邊外固定架較環形外固定架操作更簡易,術后釘道感染、關節僵硬等并發癥少[22]。但單根腓骨移植力學強度欠佳,術后應力骨折發生率高。因此,可根據股骨缺損的大小,適當應用雙折腓骨修復,可滿足力學強度需要。但超過10cm的骨缺損,腓骨移植長度不夠,Korompilias等[23]認為可切取雙側腓骨移植修復股骨大段骨缺損。但該方法手術時間長,創傷大,并增加一次血管吻合,風險較大,應慎重選擇。
本組病例中骨缺損長度(8.2±0.7)cm,同側單根腓骨移植便可滿足需要。另外,單邊外固定以微切口即可提供可靠固定,大大減少了術中出血量及手術時間。因此,本研究采用單邊外固定架聯合帶蒂游離腓骨移植修復清創后的股骨骨缺損。加之股動脈在大腿近端分支較多,應在股直肌和股前外側肌之間較易游離出旋股外側動脈降支。此動脈與腓動脈周徑相近,便于吻合。股動脈在大腿遠端分支較少,且走行于內側,修復此區域骨缺損時甚至需要將腓動脈與股動脈吻合,手術難度較大,往往難以在同一切口將其吻合,需另作切口。因此,在受區選擇適合的血管與之吻合是成功的關鍵[24-25]。本研究3例患者清創后直接縫合皮膚切口張力大,故通過術中設計受區拱頂石皮瓣覆蓋創面,以改善骨缺損處軟組織血供,促進骨愈合[26-28]。術后移植骨全部成活,術后未見明顯血腫、積液及釘道感染等并發癥情況。骨愈合后,患者均在門診局麻下拆除外固定裝置。
通過隨訪,患者患肢站立、行走功能恢復正常,移植骨愈合良好。供區愈合良好,行走正常,未出現腓神經支配區域麻木、踝關節不穩定等情況。Zhao等[29]認為,術后出現暫時的腓神經麻痹癥狀是常見的并發癥。因此,筆者認為在術中充分探查并保護腓神經,避免過度牽拉,有益于術后供區功能恢復。術后良好的釘道護理也同樣重要[23],應指導患者及家屬學習相關護理知識。另外,腓骨屬于小腿重要負重骨之一,其遠端與其他骨骼共同組成踝關節,對于踝關節的穩定具有重要作用[30-31]。在該移植手術中,筆者保留了腓骨遠端,因而對踝關節穩定性并未造成影響。
經過分析,筆者認為單邊外固定架聯合帶蒂游離腓骨移植修復股骨缺損具有下列優點:(1)移植帶血管蒂,移植后的愈合過程即為骨折愈合過程,且愈合加快;(2)血運豐富,具有較強的抗感染能力,移植骨感染及移植失敗發生率較低;(3)骨密度較高,移植后較少發生骨吸收等;(4)外固定架能避免破壞骨膜,對骨折端血運及軟組織破壞和損傷小,有利于移植骨愈合;(5)該手術可兩組醫師同時進行,進一步縮短手術時間。
綜上所述,筆者認為單邊外固定架聯合帶蒂游離腓骨移植修復4~10cm股骨感染性骨缺損是一種切實可行的方法,術后并發癥少,有利于骨愈合及下肢功能恢復。

