自擬調中健脾飲輔助治療兒童功能性消化不良臨床觀察
李淑霞 褚付英 王啟民
小兒功能性消化不良(Functional Dyspepsia,FD)是指由胃和十二指腸功能紊亂引起的一組臨床綜合征,該病是兒科常見消化系統疾病,臨床主要表現為上腹痛、噯氣、早飽、惡心等[1]。當前,多數學者認為該病與胃腸激素密切相關,由于胃腸激素分泌異常,致使胃動力減弱,從而引發FD[2]。故臨床對于該病的治療主要以促進胃動力、幫助消化為主,雖然能夠短暫緩解患兒癥狀,但極易復發,收效欠佳。基于此,本研究對FD患兒采用自擬調中健脾飲治療,旨在分析其效果。
1 資料與方法
1.1 一般資料將2018年4月—2020年9月在棗莊市中醫醫院住院治療的95例FD患兒作為觀察對象,按擲幣法分為2組。對照組47例,男女比例26∶21;年齡3~9歲,平均(6.42±0.75)歲;病程3~6個月,平均(4.70±0.68)個月;體質量10~20 kg,平均(17.43±2.59)kg。觀察組48例,男女比例7∶5;年齡3~10歲,平均(6.29±0.83)歲;病程2~8個月,平均(4.58±0.80)個月;體質量13~20 kg,平均(17.51±2.50)kg。2組資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 診斷標準符合《中國功能性消化不良專家共識意見(2015年,上海)》[3]:具有上腹痛、上腹燒灼感、餐后飽脹、惡心、噯氣以及早飽等癥狀,且癥狀持續4周以上,內鏡示未發現胃、十二指腸潰瘍、胃炎等器質性病變,相關檢查排除肝膽胰腺疾病、腎臟病等病史,無腹部手術史。中醫診斷參見《中醫兒科學》[4]積滯之脾虛夾積證:患兒不思飲食,食則飽脹,脘腹滿悶,納呆便溏,形體消瘦,神疲乏力。
1.3 納入與排除標準納入標準:符合FD的診斷標準及中醫辨證標準,發病年齡為3~10歲,患兒監護人知情本研究,并簽署同意書。排除標準:胃腸道器質性病變,先天性疾病,對本研究所用西藥及中藥存在禁忌者,中途退出者等。
1.4 治療方法對照組患兒接受西藥多潘立酮片(輔仁藥業集團有限公司,國藥準字H20123058,規格:10 mg/片)治療,3~6歲患兒每次1/3片,3次/d;6~10歲患兒每次半片,3次/d,持續治療1個月。觀察組患兒在對照組治療基礎上加用自擬調中健脾飲治療。組方:陳皮9 g,枳殼9 g,焦三仙各9 g,黨參9 g,白術15 g,山藥6 g,炙甘草6 g。水煎服,濃煎至保留100~200 ml藥汁,分早晚2次溫服,持續治療1個月。
1.5 觀察指標①治療前后采集患兒晨起空腹靜脈血,以3000 r/min的速度離心10 min,分離血清,采用酶聯免疫吸附法檢測血清胃泌素(GAS)、胃動素(MLT)以及胃腸激素P物質(SP)。②2組患兒治療前后均進行胃腸電圖儀檢查,檢測患兒胃電節律,以2.4~3.7次/min為正常胃電節律(N),2.4次/min以下為胃電節律過緩(B),3.7次/min以上為胃電節律過速(T),計算2組患兒N、B、T百分比。③依據患兒脘腹脹滿、上腹痛、噯氣、惡心嘔吐等證候無、輕、中、重計0、2、4、6分,得分越高提示患兒證候越嚴重。④參考《中醫病證診斷療效標準》[5]評價療效,痊愈:癥狀消失,胃電恢復正常;顯效:癥狀明顯減輕,胃電恢復正常;有效:臨床癥狀體征減輕,胃電節律明顯恢復;無效:臨床癥狀體征未見改善或加重。
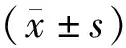
2 結果
2.1 2組患兒治療前后胃腸激素水平比較治療前,患兒胃腸激素水平比較,差異無統計學意義(P>0.05);治療后觀察組GAS、MLT以及SP升高,高于對照組(P<0.05)。見表1。
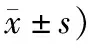
表1 2組患兒胃腸激素水平比較 (例,
2.2 2組患兒治療前后胃電圖指標比較2組患兒治療前,N、B以及T百分比比較差異無統計學意義(P>0.05);治療后觀察組患兒N百分比明顯升高,高于對照組,B百分比明顯降低,低于對照組(P<0.05),2組T百分比比較差異無統計學意義(P>0.05)。見表2。

表2 2組患兒治療前后胃電圖指標比較 (例,%)
2.3 2組患兒治療前后中醫證候積分比較治療后觀察組患兒各證候積分低于對照組(P<0.05)。見表3。
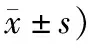
表3 2組患兒中醫證候積分比較 (例,
2.4 臨床療效治療后,對照組痊愈8例,顯效12例,有效14例,無效13例,總有效率72.34%。觀察組痊愈14例,顯效16例,有效14例,無效4例,總有效率91.67%。觀察組患兒總有效率高于對照組(P<0.05)。
3 討論
FD是一組具有上腹痛、早飽、噯氣等消化不良癥狀而經檢查排除各項器質性疾病的臨床綜合征,該病是兒科消化系統常見病,患兒可因長期功能性消化不良而導致營養不良,進而影響患兒生長發育[6]。當前,關于該病病因及發病機制尚未完全清楚,大量研究表明,胃腸道動力障礙是引發該病的主要病理基礎,多數FD患兒均存在胃體排空延遲、胃及胃竇運動異常等胃腸動力障礙的表現,而引起胃腸道動力障礙的原因主要與胃腸激素分泌異常有關[7]。近年研究還發現,胃動力障礙常與胃電活動異常并存,因此在臨床治療中,可以通過胃電圖檢測來評價胃動力障礙情況[8]。
對于該病的治療,臨床主要以助消化、促進胃動力等為主,多潘立酮作為多巴胺受體拮抗劑,其可增加胃體、胃竇、十二指腸運動,促進胃腸道黏膜蠕動,恢復胃腸道張力,加速胃排空,同時還可促進食道的蠕動,增強食道下括約肌的張力,從而改善胃動力障礙,緩解患兒早飽、噯氣、上腹痛等不適癥狀,具有一定效果,然而單獨應用效果欠佳,且停藥后極易復發[9]。近年來,臨床為提高疾病的治療效果,習慣在西藥治療基礎上聯合中醫中藥治療,通過中醫的辨證論治這一優勢達到綜合治療的效果,且收效頗豐。鑒于此,本研究在西藥治療基礎上加以自擬調中健脾飲治療,旨在分析中藥治療FD的效果。
FD屬中醫學“積滯”“痞滿”等范疇,中醫理論認為小兒乃稚陰稚陽之體,腎氣未充,筋骨未堅,氣血未足,脾胃薄弱,脾傳輸乏力,胃受納有限。若寒溫不適,飲食喂養不當,則易損傷脾胃,而致脾失健運,胃腐熟運化不及,即停滯不化,而成積滯,癥見脘腹脹滿,納呆便溏,不思飲食,食則飽脹;若積久不消,遷延失治,則可導致氣血生化乏源,而致面色萎黃,形體消瘦,神疲體倦,甚至影響小兒生長發育,故而該病的治療以消食化積、理氣行滯為主,以健脾助運、和胃調中為輔。自擬調中健脾飲中以陳皮、枳殼為君藥,陳皮善于理氣運脾而調中,枳殼善于理氣寬中而行滯消脹,二者合用以行氣消滯、調中運脾;以焦三仙為臣藥,三者各司其職、各有所長,合用以消積化滯、行氣開胃;佐以黨參、白術、山藥,三者合用以益氣健脾,調中助運;炙甘草既補中益氣,又能調和全方,故為使藥,全方共奏消滯化積、行氣調中、健脾助運之功效。
GAS、MLT作為興奮型胃腸激素,在FD的發病中發揮重要作用,二者均具有促進胃腸蠕動,增強胃動力的作用[10]。而SP主要分布于胃腸道,其能收縮胃腸環行肌和縱行肌,其水平降低可誘發胃腸道動力障礙。本研究對FD患兒實施自擬調中健脾飲治療,結果顯示,治療后觀察組患兒GAS、MLT以及SP均明顯升高,且高于對照組;中醫證候積分低于對照組;總有效率明顯高于對照組,表明自擬調中健脾飲能夠顯著調節胃腸激素分泌,促進GAS、MLT及SP的分泌,改善胃腸道動力障礙,效果優于單用西藥。這可能是由于自擬調中健脾飲中君藥枳殼能夠刺激胃腸道黏膜,促使Mo細胞分泌胃動素,增加胃腸道運動,改善胃腸動力障礙[11]。陳皮能夠促進唾液淀粉酶等消化酶的活性,同時還能促進胃腸蠕動,加速胃排空。炒麥芽中富含α和β淀粉酶,其能夠促進胃酸以及胃蛋白酶的分泌,加速胃酸對食物的分解、消化,從而改善患兒消化功能[12]。山楂中富含維生素B、維生素C及胡蘿卜素等,其能夠促進胃內消化酶的分泌,加速胃內肉食的分解、消化,同時還可調節胃腸功能,刺激胃腸激素的正常分泌。
胃電圖是評價胃腸動力的常用工具,根據胃電節律的改變,可對患兒的胃腸動力及治療效果做出評價[13]。本研究結果顯示,治療后觀察組患兒胃電正常節律百分比高于對照組,胃電異常節律百分比低于對照組,證實自擬調中健脾飲能顯著改善胃腸動力障礙,調節胃電節律,這可能與自擬調中健脾飲能調節胃腸激素分泌有關,同時該方中炒麥芽富含大量食用纖維及淀粉酶,這些淀粉酶能夠通過刺激胃酸及胃蛋白酶的分泌,而增強胃腸道的消化功能,改善胃腸動力障礙,同時食用纖維還能調節腸道菌群平衡,改善胃腸道運動功能[14]。山藥中主要成分山藥多糖、山藥皂苷等,其中山藥多糖能夠改善人體脾胃功能,增加胃腸動力,改善胃腸消化功能[15]。
綜上所述,自擬調中健脾飲治療FD患兒效果顯著,其能顯著改善患兒胃腸激素分泌水平,調節胃電節律,改善胃動力障礙,緩解患兒早飽、上腹痛等癥狀,治療效果優于西藥,不足之處在于納入觀察病例數有限,使得研究結果可能存在偏倚,今后需加大樣本量,以降低偏倚,使研究結果更為可靠。

