扶正祛瘀湯結合同步放化療在宮頸癌術后的應用
郭玉金 趙秀梅
宮頸癌是女性的主要生殖道惡性腫瘤之一,其發病率居女性惡性腫瘤的第3位,發病率和病死率均較高[1,2]。宮頸癌是目前唯一一個已明確病因的惡性腫瘤,高危HPV感染是誘發本病的主要因素,在早期可防可治。早期宮頸癌無明顯臨床癥狀,隨著病情的發展逐漸出現陰道出血、尿頻、貧血等癥狀。西醫學對于宮頸癌的治療以手術治療為主,切除腫瘤并清掃淋巴結,術后給予同步放化療[3]。但是經調查發現,宮頸癌患者的術后存活率并沒有得到明顯的提高,尤其是部分患者術后淋巴結轉移、腫瘤復發等問題依然未得到解決。近年來隨著中西醫結合療法在臨床上的推廣應用,中醫藥在惡性腫瘤中的療效也得到肯定。中醫學認為宮頸癌的發病主要是正虛邪實、濕熱瘀毒、外邪內蘊引起的[4],加之術后氣血虧虛、肝腎虧損、脾胃虛弱,術后放化療進一步耗氣傷陰,損傷氣血和臟腑,影響了術后康復[5]。基于此,對患者術后應用扶正祛瘀湯治療以溫陽益氣、滋陰養血、補腎健脾,以促進患者術后康復,現報道如下。
1 資料與方法
1.1 一般資料選取2017年2月—2020年6月收診的宮頸癌患者104例為對象,以隨機數字表法分組。對照組52例,年齡34~74歲,平均(50.5±6.3)歲;臨床分期:Ⅰa期有14例,Ⅰb期有23例,Ⅱa期有15例;病理分型:腺癌5例,鱗癌44例,腺鱗癌3例。觀察組52例,年齡36~75歲,平均(50.7±6.1)歲;臨床分期:Ⅰa期有15例,Ⅰb期有20例,Ⅱa期有17例;病理分型:腺癌4例,鱗癌43例,腺鱗癌5例。2組患者的一般資料比較,差異無統計學意義,P>0.05。
1.2 納入與排除標準納入標準:①經液基超薄細胞學、病理組織學檢查確診為宮頸癌;②有手術治療的指征,無手術禁忌證;③FIGO分期為Ⅰa~Ⅱa期;④年齡20~79歲;⑤簽署知情同意書。排除標準:①合并其他惡性腫瘤疾病者;②合并骨髓功能損傷、肝腎功能障礙等疾病者;③既往有心臟手術史、血栓病史者;④妊娠期、哺乳期患者;⑤臨床資料不完整者。
1.3 方法2組患者均由同一組醫師開展手術治療,行廣泛性子宮切除術、盆腔淋巴結清掃術,術后給予同步放化療:對盆腔進行調強適形放療,化療方案為TP方案,即:紫杉醇135~175 mg/m2靜滴,第1天;間隔3 h后應用順鉑60 mg/m2靜滴,第1天,每21 d為一個化療周期,共化療2個周期。觀察組患者在上述同步放化療的基礎上給予中藥扶正祛瘀湯治療。組方:山藥30 g,黃芪、黨參各25 g,當歸、枸杞子、菟絲子各20 g,山萸肉、生地黃、覆盆子、牡丹皮、赤芍、莪術、三棱各15 g,山慈菇10 g,蜈蚣1條,全蝎1條。每劑藥煎汁300 ml,于化療的當天開始服用,每日1劑,分成早晚2次飯后溫服,連續服藥6周。
1.4 觀察指標①中醫證候積分:于術后第1天、術后6周末進行中醫證候的評測,主要有腰膝酸軟、手足麻木、食欲不振、乏力、少腹積塊、陰道流血、心煩郁悶、五心煩熱等,根據臨床觀察分成4級,無癥狀、輕度、中度、重度癥狀分別計分0分、1分、2分、3分。②療效判定標準:痊愈:術后6周患者的臨床癥狀體征基本消失,且中醫證候積分減少≥95%。顯效:臨床癥狀體征有明顯的緩解,中醫證候積分減少70%~94%。有效:臨床癥狀有所緩解,中醫證候積分減少30%~69%。無效:未達到上述標準者。③免疫功能指標:術后第1天、術后第6周末分別采集外周血,采用流式細胞儀檢測T細胞CD3+、CD4+、CD8+以及CD4+/CD8+比值。④癌因性疲乏:于術前、術后6周采用Piper疲乏評估表評估患者的疲乏情況,分成行為疲乏、情感疲乏、軀體疲乏、認知疲乏4個維度共22個條目,采用0~10分計分法,每個維度的得分=總分÷該維度的條目數,得分越高疲乏程度越高。⑤不良反應發生率:記錄術后放化療期間發生的不良反應發生率。
1.5 統計學方法使用SPSS 23.0軟件分析數據,計數數據比較采用χ2檢驗,計量數據比較采用t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 2組患者中醫證候積分比較術后6周末,觀察組患者的中醫證候積分明顯低于對照組,P<0.05。見表1。
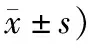
表1 2組患者中醫證候積分比較 (例,
2.2 2組患者治療總有效率比較2組的治療總有效率經比較,差異有統計學意義,P<0.05。見表2。
2.3 2組患者免疫功能指標比較2組術后第1天的T淋巴細胞免疫功能指標比較,差異均無統計學意義,P>0.05;術后6周末,觀察組患者的CD3+、CD4+以及CD4+/CD8+比值均高于對照組,且CD8+低于對照組,P<0.05。見表3。
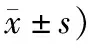
表3 2組患者T淋巴細胞免疫功能指標比較 (例,
2.4 2組患者癌因性疲乏評分比較與術前相比,2組患者術后6周的癌因性疲乏評分均有明顯提高,P<0.05;但觀察組的行為疲乏、情感疲乏、軀體疲乏以及認知疲乏評分均低于對照組,P<0.05。見表4。
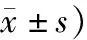
表4 2組患者癌因性疲乏評分比較 (例,
2.5 2組患者不良反應發生率比較對照組患者出現6例胃腸道不適,2例腎功能損害,2例白細胞降低,2例肝功能損害,3例血小板減少,不良反應總發生率為28.85%;觀察組患者中出現2例胃腸道不適,1例肝功能損害,1例白細胞降低,1例血小板減少,不良反應總發生率為9.62%;組間比較:χ2=6.191,P=0.013<0.05。
3 討論
宮頸癌是女性的生殖道惡性腫瘤,發病率高,已成為影響女性生命健康的主要疾病之一,其發病主要與多產、宮頸糜爛、性疾病傳播、營養不良、避孕藥服用等因素有關。現代西醫學認為:HPV感染是宮頸癌發病的首要因素,基因改變、癌基因激活、抑癌基因失活等因素也在宮頸癌的發病、進展中起到重要作用。另外,機體的免疫功能也是腫瘤進展的重要原因之一。T淋巴細胞亞群中的CD4+細胞是重要的輔助T細胞,CD8+細胞則是異質性T細胞,具有抑制免疫應答的作用,2種T細胞共同維持著機體免疫平衡狀態,CD4+/CD8+比值則能反應人體免疫功能是否紊亂;CD3+表示成熟的T淋巴細胞,反應人體細胞免疫功能狀態。宮頸癌患者一般伴有免疫功能下降狀態,表現為CD3+、CD4+、CD4+/CD8+比值的降低,而CD8+升高。在臨床治療中,手術是早期宮頸癌的主要治療方法,一般對于癌細胞未擴散、病灶單一的情況,以手術治療為主,但是單一的手術只能切除肉眼可見的癌腫,不能完全清除潛伏的癌細胞,因此為預防術后癌細胞復發轉移,往往還需給予同步放化療治療。臨床調查顯示:多數情況下同步放化療療效肯定,同步放化療中,化療藥物對放療有一定增敏作用,提高了放療的療效,能預防腫瘤復發,但是同步放化療治療在殺滅癌細胞的同時也造成大量正常細胞的損傷,損害了人體的免疫系統,進一步導致患者免疫功能下降,增加不良反應發生,影響患者的放化療耐受性,影響術后康復[6,7]。
中醫學根據宮頸癌的臨床癥狀將其歸屬“帶下”“陰瘡”“崩漏”等范疇,認為本病多因患者臟腑功能虛弱,且風寒侵襲五臟經絡,致血瘀積于胞門;或是憂慮悲傷等內因和濕熱外邪等外因相互作用,聚集于沖任胞宮,積久成毒導致宮頸癌的發病[8]。現代中醫理論認為,在宮頸癌的發病進展過程中,正虛是關鍵性因素,正氣不足則導致毒邪等更易侵襲人體,致臟腑功能失調、陰陽平衡失調,引起血瘀、痰濁、熱毒等病理產物,進而形成痰瘀毒互結,蓄而不化,最終導致癌毒內生,凝聚成腫塊,致腫瘤形成。在接受手術治療后,雖然癌腫消除,但是卻并未完全消滅,而且手術對患者造成重大損傷,手術傷氣耗血,致氣血虧虛,加之術后的同步放化療等綜合治療措施導致機體正氣進一步虧損、氣血陰陽受損,導致陰陽失衡、臟腑功能損傷、瘀血阻滯等,常表現為氣陰不足、陰傷血滯、脾胃不和等癥狀。因此在術后同步放化療期間應補氣溫陽、健脾補腎、滋陰養血。基于此,本研究中觀察組患者術后同步放化療的同時給予中藥扶正祛瘀湯治療,研究結果顯示:術后6周,觀察組的中醫證候積分以及行為疲乏、情感疲乏、軀體疲乏以及認知疲乏評分均低于對照組,P<0.05;且觀察組的總有效率高于對照組,術后6周末的CD3+、CD4+以及CD4+/CD8+比值均高于對照組,且CD8+低于對照組,P<0.05;觀察組不良反應發生率低于對照組,P<0.05;提示我們中藥扶正祛瘀湯的應用能促進患者臨床癥狀緩解,改善免疫功能,減少放化療不良反應。分析其原因,筆者認為主要是因為:扶正祛瘀湯中的黨參具有補中益氣、健脾益腎之效;生地黃清熱滋陰;枸杞子補腎填精、滋補肝腎;菟絲子可補腎陰腎陽,還可助推枸杞子的滋補肝腎之功;當歸補血活血化瘀,與黃芪配伍可補氣生血;山藥有補氣益陰、補益腎脾之效;覆盆子補腎元陽,益腎補氣;莪術具有行氣化瘀之效;赤芍具有清熱涼血、活血化瘀之效;三棱為活血化瘀藥中的破血消癥藥,具有破血行氣之效;牡丹皮可活血化瘀;山萸肉能補益肝腎;山慈菇消腫散結、清熱解毒;全蝎、蜈蚣的藥性相似,具有破血逐瘀之效,全方諸藥合用,共奏活血化瘀、清熱解毒、益氣養陰、補益肝腎之效。現代藥理學研究指出:在扶正祛瘀湯中,當歸具有興奮子宮、抑制子宮兩類不同成分,具有雙向性的調節作用;黃芪中富含黃酮、皂苷、氨基酸、微量元素等,對細胞代謝功能、病毒感染、抗腫瘤等均有顯著作用。全蝎、蜈蚣具有抗腫瘤之效。全方具有抑制血小板聚集、緩解子宮痙攣、鎮痛等作用,且能增強機體免疫力。將本方用于宮頸癌術后治療中,有助于促進陰陽平衡、氣血調和、臟腑功能改善,促進患者免疫功能改善,進而減輕同步放化療導致的不良反應,提高患者的術后治療依從性。另外,本方具有抗腫瘤效果,能預防腫瘤浸潤,預防腫瘤復發,提高患者的生活質量。
綜上所述,中藥扶正祛瘀湯結合同步放化療用于宮頸癌術后治療中療效肯定,有助于促進患者免疫功能改善,促進臨床癥狀緩解,且緩解患者的術后癌因性疲乏和放化療不良反應,值得推廣應用。

