經硬質支氣管鏡冷凍肺活檢對間質性肺疾病的診斷價值
余敏 李燕 趙琪 丁晶晶 孟凡青 代靜泓 蔡后榮 肖永龍
間質性肺疾病是一組以肺泡單位炎癥和間質纖維化為基本病變特征的異質性疾病,多數為臨床診斷困難的罕見病和疑難病,常需肺組織活檢明確診斷。傳統的經支氣管鏡肺活檢術(transbronchial lung biosy, TBLB)獲取的肺組織標本較小,且常伴物理擠壓,對間質性肺疾病診斷率約30%[1-2]。外科胸腔鏡肺活檢獲取肺組織標本滿意,但手術創傷較大,費用高[3]。經支氣管鏡冷凍肺活檢術 (transbronchial lung cryobiopsy, TBCB) 是近年來興起的一項肺活檢新技術[4]。與TBLB相比,TBCB能獲得較大的肺組織標本,提高了對間質性肺疾病的診斷陽性率,同時創傷小、費用低,患者易于接受[5-7]。我科自2017年12月至2019年12月期間,成功對91例臨床考慮間質性肺疾病的患者實施TBCB,本文就TBCB對間質性肺疾病的臨床診斷價值和安全性回顧分析如下。
資料與方法
一、 對象
回顧性分析2017年12月至2019年12月于南京大學醫學院附屬鼓樓醫院呼吸與危重癥醫學科,行硬質支氣管鏡冷凍肺活檢的91例間質性肺疾病患者的臨床影像病理等資料。同時隨機選取與冷凍肺活檢同期行支氣管鏡肺活檢的91例間質性肺疾病患者作為對照組,收集臨床影像病理等資料。
經硬質支氣管鏡冷凍肺活檢及經支氣管鏡肺活檢的患者入選標準:(1)胸部HRCT影像學表現為兩肺彌漫性或多灶性分布的結節狀影、網格狀影、高密度陰影(實變影、磨玻璃影、鋪路石樣影)、低密度陰影(囊狀影及類囊狀影);(2)結合病史、職業暴露史、體格檢查及常規實驗室輔助檢查等臨床疑診間質性肺疾病。排除標準:(1)嚴重心肺疾患,不能耐受全身麻醉;(2)出血風險:凝血功能異常或血小板顯著降低(<100×109)。
二、 方法
1 術前準備及麻醉:術前常規完善血常規、生化全套、凝血功能、動脈血氣分析及心電圖、心臟彩超、肺通氣+彌散功能、胸部高分辨CT等檢查。行TBCB患者在麻醉手術室或支氣管鏡室行全身麻醉下手術操作,選擇頸仰臥手術體位(放置肩墊、頸枕及枕墊),予丙泊酚、舒芬太尼、順阿曲庫銨誘導麻醉并術中維持,術中硬質支氣管鏡鏡鞘側孔連接麻醉呼吸機通氣。行TBLB患者在支氣管鏡室行全身麻醉或局部麻醉(鼻咽腔局部利多卡因氣霧劑噴霧麻醉)下手術操作。所有患者知情同意,簽署手術同意書。
2 冷凍肺活檢技術操作:患者全身麻醉后,在軟鏡(BF-1T260,日本Olympus公司)引導下,經口插入硬質支氣管鏡(7.5F或8.5F,德國KARL STORZ公司)置于隆突上2 cm。首先常規支氣管腔內檢查,并根據術前患者胸部HRCT表現,選擇病灶分布相對集中的2~4個段支氣管作為活檢部位,如兩側受累大致相同,則取右側,避開中葉。通過硬鏡側孔在選定活檢的段或葉支氣管的開口置入球囊(TXR-8.5-12-15-A,美國庫克公司)。最初開展的前18例患者均在手術室完成操作,經支氣管鏡工作孔道將冷凍探頭(1.9 mm,德國ERBE公司)置入目標段支氣管開口,X線定位確認探頭位于距離胸膜約2 cm處后進行冷凍活檢,并記錄探頭遠端距離目標段支氣管開口深度。之后的73例患者在支氣管鏡室完成操作,經支氣管鏡工作孔道將冷凍探頭送至目標段支氣管開口,根據前組記錄所得深度送入冷凍探頭進行活檢。冷凍時間約3~6s,將冷凍探頭與軟質支氣管鏡取出,同時由助手將球囊充氣封堵以防止出血。冷凍的肺組織標本解凍后10%中性甲醛固定送檢。軟質支氣管鏡再次進入活檢支氣管段開口,松開球囊,根據實際出血情況決定是否延長球囊封堵時間及局部止血藥物使用,觀察無活動性出血后再重復以上操作。每次操作記錄活檢部位、次數、冷凍時間,并測量冷凍肺組織標本大小(以最大長徑*最大短徑表示,單位mm2)。記錄手術操作時間、術中出血情況,并于術后當天復查胸片明確有無氣胸及程度。記錄松開封堵氣囊后的出血情況,根據既往文獻[8]采用以下分級:0級-無出血;1級-負壓吸引即可止血,無需其他止血措施;2級-需局部注入止血藥物或再次球囊封堵止血;3級-嚴重出血內鏡下不能控制,需血管介入或外科手術止血處理。氣胸根據肺壓縮程度分為輕度(<30%)、中度(30%~50%)及重度(>50%)。
3 經支氣管鏡肺活檢技術操作:患者全身麻醉或局部麻醉后,插入軟式電子支氣管鏡(BF-260或BF-1T260,日本Olympus公司),選擇病變受累重的2~4個段支氣管作為活檢部位,如兩側受累大致相同,則取右側,避開中葉。支氣管鏡到達目標肺段后插入活檢鉗,至遇阻時,活檢鉗后撤1~2 cm,同時張開活檢鉗再前推1~2 cm,于呼氣末將活檢鉗關閉并緩緩退出。如患者感胸痛,應退回活檢鉗,更換部位重新活檢。每次操作記錄活檢部位、次數,并測量冷凍肺組織標本大小(以最大長徑×最大短徑表示,單位mm2)。記錄手術操作時間、術中出血情況,若患者術后出現胸悶、咳嗽加重等癥狀,復查胸片明確有無氣胸及程度。
三、統計學方法
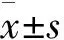
結 果
一、一般資料
本研究TBCB組共納入91例患者,男性62例(68.1%),女性29例(31.9%),年齡(48.0±9.2)歲,動脈血氧分壓(74.2±13.1) mmHg,肺通氣及彌散功能:FVC占預計值(64.6±15.4)%,DLCO-SB占預計值(63.2±16.8)%。TBLB組同樣納入91例患者,男性55例(60.4%),女性36例(39.6%),年齡(50.1±12.3)歲,動脈血氣分壓(75.3±15.4) mmHg,肺通氣及彌散功能:FVC占預計值(68.6±16.3)%,DLCO-SB占預計值(66.2±18.1)%。兩組基線數據間均無統計學差異(表1)。
二、手術及活檢情況
冷凍肺活檢X線定位平均活檢深度:右肺上葉(4.43±0.51) cm,右肺下葉基底段(6.55±0.52) cm。TBCB組手術操作時間(20~85)min,平均手術時間(32.4±11.3)min;TBLB組手術操作時間(10~30)min,平均手術時間(16.0±6.8)min(t=27.232,P<0.001)。TBCB組平均每例患者活檢(4.2±1.1)塊,TBLB組平均每例患者活檢(4.3±0.9)塊(t=1.183,P=0.237)。TBCB組標本大小(6~18) mm2,平均標本大小(9.8±3.8) mm2;TBLB組標本大小(1~4) mm2,平均標本大小(1.8±1.2) mm2(t=24.561,P<0.001)(表1、圖1~2)。

表1 TBCB組與TBLB組臨床資料、手術情況及病理比較

圖1~2 傳統經支氣管鏡肺活檢標本(圖1)與冷凍肺活檢標本(圖2)比較
三、病理診斷結果
TBCB組91例患者病理取材均可見肺泡組織(91/91),結合臨床明確診斷77例,包括職業相關性間質性肺疾病21例(矽肺10例、焊工塵肺8例、石棉肺1例、巨細胞性間質性肺炎2例),特發性間質性肺炎11例(非特異性間質性肺炎6例、隱源性機化性肺炎2例、呼吸性細支氣管炎伴間質性肺病1例、脫屑性間質性肺炎1例、氣道中心型肺間質纖維化1例),結締組織病繼發間質性肺炎7例(UIP型2例、NSIP型3例、OP型2例),肉芽腫性疾病19例(外源性過敏性肺泡炎16例、肺結節病3例),肺朗格漢斯組織細胞增生癥1例,肺氣腫1例,肺泡蛋白沉積癥4例,彌漫性肺泡出血1例,特發性肺含鐵血黃素沉著癥1例,脂質性肺炎1例,腫瘤性疾病3例(原發性肺腺癌2例、甲狀腺癌肺轉移1例),感染性疾病7例(雙肺繼發性肺結核3例、矽肺合并繼發性肺結核2例、肺曲霉菌病1例、隱球菌性肺炎1例),總體診斷率84.6%(表1~2、圖3~6)。另有13例患者,包括9例不能分型的間質性肺炎、2例疑為職業相關性間質性肺疾病、1例疑為肺朗格漢斯組織細胞增生癥、1例疑為肺結節病患者,因冷凍肺活檢取材受限,患者拒絕行進一步外科肺活檢,住院期間未能明確診斷。另有1例以雙肺彌漫性囊狀影、結節影為主要影像表現的患者冷凍肺活檢病理未能明確診斷后行外科胸腔鏡肺活檢,病理明確為原發性肺腺癌。TBLB組91例患者中有50例患者病理取材可見肺泡組織(50/91)(χ2=52.922,P<0.001),其余41例患者病理僅取得支氣管黏膜組織或凝血塊。91例患者中明確診斷19例,包括結締組織病繼發間質性肺炎6例(NSIP型2例、OP型4例)、隱原性機化性肺炎4例、外源性過敏性肺泡炎2例、肺泡蛋白沉積癥2例、肺曲霉菌病1例、雙肺繼發性肺結核2例、原發性肺腺癌2例,其余患者未能病理明確間質性肺疾病具體分型,總體診斷率20.9%。TBCB組與TBLB組病理診斷率有統計學差異(χ2=74.158,P<0.001)(表2)。

表2 TBCB組與TBLB組疾病診斷譜比較
四、并發癥
TBCB組91例患者,術中均常規使用球囊封堵進行預防性壓迫止血,36例0級出血,40例1級出血,15例2級出血;TBLB組91例患者均未使用球囊封堵,56例0級出血,32例1級出血,3例2級出血(χ2=13.237,P<0.001),兩組有統計學差異。TBCB組91例患者中有10例術后出現胸痛、咳嗽加重情況,復查胸片提示氣胸,3例患者行胸腔穿刺抽氣或胸腔閉式引流治療,其余患者吸氧對癥處理后好轉,氣胸發生率11.0%。TBLB組91例患者中有8例術后出現胸痛、咳嗽加重情況,復查胸片提示氣胸,吸氧對癥處理后好轉,氣胸發生率8.8%(χ2=0.247,P=0.619),兩組無統計學差異(表3)。

表3 TBCB組與TBLB組患者手術并發癥情況比較

圖3~4 同一患者不同活檢方式所取得病理結果,圖3為TBLB標本病理示:少量急慢性炎癥細胞浸潤,伴橫紋肌組織,未見明確肺組織,HE低倍放大(10×10),病理未能明確診斷;圖4為TBCB標本病理示:部分區域肺泡腔內見嗜伊紅無定形蛋白樣物質沉積(紅色箭頭),肺泡壁基本正常,HE低倍放大(10×10),病理明確診斷為肺泡蛋白沉積癥。

圖5~6 外源性過敏性肺泡炎冷凍肺活檢病理表現,圖5示細支氣管周圍纖維平滑肌增生伴慢性炎癥細胞(淋巴細胞)浸潤,HE低倍放大(10×10);圖6示肺組織內見形成不良的肉芽腫性結節(紅色箭頭),膽固醇結晶伴異物肉芽腫形成(白色箭頭),HE中倍放大(10×20)。
討 論
間質性肺疾病是以間質增生、炎癥細胞浸潤為主要病理表現的一組異質性疾病,診斷和鑒別診斷較為困難。隨著對間質性肺疾病認識的不斷提高,臨床+影像+病理等多學科診斷模式得到廣泛應用。如何在盡量小的創傷下取得適宜的肺組織標本,通過組織病理以幫助間質性肺疾病的診斷成為介入呼吸病學研究的熱點。經支氣管冷凍肺活檢技術正是在這樣的背景下應運而生。自2009年起國外有研究報道,證實冷凍肺活檢對肺外周病灶的診斷有效性和安全性,并逐步將適應癥拓展至間質性肺疾病診斷范疇[4]。本研究回顧了91例間質性肺疾病患者應用TBCB的診斷過程,結果表明該技術較傳統的支氣管鏡肺活檢術相比,取材標本滿意,病理診斷價值高,臨床安全性較好,與文獻報道一致,值得推廣應用于間質性肺疾病的診斷[4-7]。
常規TBLB因組織標本小,且常伴有機械性擠壓,有時甚至僅取得支氣管黏膜或支氣管壁組織,對間質性肺疾病診斷價值相對有限。冷凍肺活檢標本大小較常規TBLB標本大3~6倍(見圖1~2),病理組織標本中包含更多的細支氣管、肺泡及間質結構,標本結構相對完整,能夠為病理科醫生提供更多的信息,診斷陽性率高[6-7,9-13]。文獻報道中, TBCB的病理診斷及經過多學科討論,間質性肺疾病患者平均診斷率可達80%以上[5]。本研究中,91例患者中,明確診斷77例,總體確診率84.6%,與文獻報道基本一致。但值得注意的是,盡管冷凍肺活檢標本大小較TBLB已有顯著提高,但與外科肺活檢標本相比仍有較大差距,病理診斷有其局限性,91例患者中有13例仍未能明確診斷,有1例依助于外科胸腔鏡肺活檢明確診斷。在間質性肺疾病的診斷中,應更加強調,臨床+影像+病理的綜合診斷,不應過度依賴組織學標本。
冷凍肺活檢現已在國內多個中心常規開展,為了更有效、安全的開展這項技術,需要加強其規范性應用[14-15]。通過本研究,我們發現冷凍肺活檢的標本與冷凍時間、冷凍活檢深度、探頭與組織間的接觸情況等因素密切相關。根據文獻中的報道,冷凍時間一般為3~6s[16]。本研究中,冷凍時間從3s起始,若不能獲得滿意的組織標本,則逐漸延長冷凍時間,最長不超過6s。在研究中,前18例患者均采用X線定位下操作,大多數患者選擇距離胸膜2 cm處進行活檢,有2例患者在距離胸膜約1 cm處進行活檢,病理組織中可見較多胸膜成分,考慮冷凍探頭位置過深所致,注意避免后,未再有類似現象發生。同時冷凍活檢時應將探頭緊貼于外周肺組織進行活檢,若貼合不緊、手感發空時,應繼續調整位置或在X線定位下重新操作以獲得更佳的病理標本。后續患者于支氣管鏡室完成冷凍肺活檢時未再使用C臂機X線引導定位而直接活檢,不依賴于X線定位的冷凍肺活檢也是安全可靠的,并能最大程度的降低醫患的放射線暴露,縮短手術時間,為冷凍肺活檢的推廣與普及提供了積極意義。
冷凍肺活檢最主要的并發癥是出血和氣胸。在不同的文獻報道中,因冷凍肺活檢而引起的出血發生率及出血程度,有較大差異[9]。盡管尚未有冷凍肺活檢引起致死性出血的病例報道,但對于術中大出血的擔心,仍然限制了該項技術的廣泛開展。硬質支氣管鏡技術相較于軟式支氣管鏡,對于氣道的建立、肺通氣的維持及對威脅生命大咯血的處理,擁有更可靠的操作手段,是一種更安全的措施;同時術中常規采用球囊封堵,進行預防性/治療性壓迫止血,可明顯減少中等以上出血的引起窒息發生風險[5,9-10]。由于呼吸道支氣管肺組織的樹狀解剖結構,越靠外周的支氣管血管越纖細,活檢的出血量越小,因此在X線的定位下,對距離胸膜2 cm處的肺組織進行冷凍肺活檢可降低出血風險,減少術中致死性大出血的發生。為進一步減少出血風險、保障患者安全,術前常規完善血常規、出凝血時間等檢查評估出血風險,術中通過硬質支氣管鏡建立通道,硬鏡結合軟質支氣管鏡共同完成冷凍肺活檢操作,通過X線定位確認冷凍位置位于距離胸膜2 cm處,并常規球囊封堵預防出血,最終獲得了良好的止血效果。本研究中,TBCB組相較TBLB組,出血風險有所增加,但未發生嚴重大出血。通過硬質支氣管鏡及球囊預防性置入壓迫止血的聯合使用,TBCB所導致的3級或致死性大出血風險較小,總體安全、可控。文獻報道中,由于冷凍肺活檢的標本相較于TBLB的標本更大,因此氣胸的發生率較TBLB也有明顯增高,其發生率為0~20%[11-12]。在本研究中,氣胸的發生率為11.0%(10/91),與文獻報道一致,行TBCB患者術后應警惕氣胸的發生,并及時處理。
綜上所述,經硬質支氣管鏡冷凍肺活檢術是確診間質性肺疾病的一種安全、有效的方法。 但本研究為單中心研究,樣本量較小,研究結果尚需大樣本多中心研究進一步驗證。冷凍肺活檢也有其局限性,是否適用于所有間質性肺疾病患者,對不同影像學改變類型病例的診斷價值差異,都需要后續進一步的研究以完善。

