以護士為主導的分級護理對乳腺癌化療患者的影響
王銀俠,金 藤,曹 磊,朱 玲
(徐州醫科大學附屬醫院 江蘇徐州221000)
乳腺癌為女性高發惡性腫瘤之一,主要發生在乳腺上皮組織。疾病發病原因較多,與年齡、家族遺傳、基因突變及乳腺癌病史等存在密切關系[1]。患者早期主要臨床表現為乳房腫塊、質地較硬、觸摸邊緣不規則、乳房皮膚凹陷及腫脹,隨著病情發展,嚴重者出現乳房疼痛、乳頭溢液、乳頭糜爛、皮膚衛星結節及腋窩淋巴結水腫等,對患者健康和生命造成威脅。目前,臨床治療乳腺癌包括手術治療、放療及化療等方式,但是由于疾病的治療時間較長,化療產生的副作用,極易引發不良反應[2]。長期疾病消耗、胃腸功能障礙,增加了機體營養不良的發生率,降低機體對外界病原菌的免疫能力和生活質量。因此,明確乳腺癌化療患者輕重程度的胃腸道反應,采取相應護理措施具有重要意義[3]。本次研究將以護士為主導的分級護理用于乳腺癌化療患者中,取得滿意效果。現報告如下。
1 資料與方法
1.1 臨床資料 選取2019年2月1日~2021年2月1日在本院進行化療的乳腺癌患者作為研究對象。納入標準:①患者年齡18~60周歲;②患者經臨床醫生評估、影像學檢查、病理組織檢查,符合中文版NCCN指南相關診斷標準;③患者經疾病診斷后首選化療藥物治療;④患者狀態良好,符合化療的各項指標;⑤患者功能狀態評分(KPS)>60分;⑥患者使用的化療藥物主要包括表柔比星、環磷酰胺等;⑦患者參與研究前無胃腸道不良反應及營養不良;⑧患者認知功能、精神狀態良好,能夠配合研究;⑨患者和家屬對本次研究內容了解并知曉,簽訂知情同意書。本次研究在醫院倫理委員會的同意和批準下實施。排除標準:①患者為繼發癌癥;②患者已經出現嚴重轉移,并出現較嚴重消化道梗阻;③患者合并機體較嚴重的肺、肝、腎等組織、器官的功能障礙;④患者因腦血管疾病、腦腫瘤造成的惡心、嘔吐;⑤患者出現嚴重電解質紊亂、腸梗阻、胃腸動力失調;⑥患者合并其他惡性腫瘤;⑦患者存在認知障礙,精神疾病史或意識障礙;⑧患者臨床資料不完善。將146例乳腺癌化療患者根據傾向性評分分為對照組和研究組各73例。對照組男42例、女31例,年齡(46.27±2.34)歲;疾病分期:Ⅰ級27例(36.99%),Ⅱ級17例(23.29%),Ⅲ級19例(26.03%),Ⅳ級10例(13.70%)。研究組男44例、女29例,年齡(46.98±2.64)歲;疾病分期:Ⅰ級29例(39.73%),Ⅱ級15例(20.55%),Ⅲ級21例(28.77%),Ⅳ級8例(10.96%)。兩組一般資料比較差異無統計學意義(P>0.05)。
1.2 方法
1.2.1 成立護士主導小組 小組由4名成員組成。1名護士長作為組長,負責整個護理計劃制定、流程規范及護理質量改進;2名主管護師作為副組長,負責對責任護士進行培訓、考核,對護理過程進行監督和指導;1名營養專科護士指導患者營養計劃[4]。
1.2.2 患者胃腸損傷情況分級 利用重癥急性胃腸損傷分級(AGI)評估表進行評估,量表共有2個部分,包括基礎信息和胃腸道癥狀。其中基礎信息內容包括患者年齡、性別、診斷及治療方法;胃腸道癥狀包括惡心、嘔吐、反流、胃潴留、腸鳴音減弱或消失、胃腸道出血。通過量表評估將患者胃腸道損傷分為4級。Ⅰ級:發生胃腸功能失調及衰竭的風險較高;Ⅱ級:已經出現胃腸功能失調;Ⅲ級:已經出現胃腸功能衰竭;Ⅳ級:存在嚴重的胃腸道功能衰竭,對生命安全造成威脅[5]。
1.2.3 胃腸損傷分級護理 ①Ⅰ級:實施護理前,評估患者血流動力學的狀態,若其處于穩定的水平,則對患者實施腸內營養支持,首先遵醫囑選取腸內營養制劑能全力,在口服營養液前,緩慢飲用37 ℃溫水500 ml,若患者無不良反應,自次日口服營養液,首次口服前3~5 d每日口服500 ml,分多次口服,每次不超過80 ml,已開封剩余營養液加蓋放入冰箱保存(不超過24 h),使用前提前復溫。若患者可耐受,應逐漸調整劑量至1500~2000 ml,每次不超過250 ml。同時,密切監測患者胃腸功能狀態,囑患者在出現惡心、嘔吐時避免發生誤吸[6]。②Ⅱ級:此階段患者出現大便潛血試驗陽性及腹內壓升高等癥狀,此階段應密切監測腹內指標變化并記錄,若腹內壓水平一直升高,監測胃潴留在500 ml以上,應立即停止腸內營養,遵醫囑應用胃動力藥物,并留取大便送檢,必要時實施胃腸減壓。根據患者不良反應發生情況,調整營養液的輸注濃度和速度,維持營養液溫度在40 ℃。如出現大便不暢,應遵醫囑應用開塞露或緩瀉藥物,必要情況下進行不保留灌腸[7]。③Ⅲ級:此階段患者已經出現胃腸功能衰竭,對喂養耐受程度較差,胃潴留量增加,并存在持續的消化道麻痹,腹內壓仍處于較高水平。因此,應定時檢測患者腹內壓的水平變化,遵醫囑協助降低腹內壓水平,并禁止應用引發腸麻痹的藥物。可根據腹內壓降低,適當給予少量腸內營養液。并根據機體狀態增加相應的腸外營養支持,營養液配方包括50%葡萄糖、30%脂肪,葡萄糖和脂肪攝入比例為6∶4;同時選取8.5%復方氨基酸,保證每日每千克氮量在0.15~0.20 g,選取水溶性維生素和谷氨酰胺等。營養液均自外周靜脈置管輸入,保證機體充分營養供應的同時,維持血容量水平,維持內環境的穩定[8]。④Ⅳ級:此階段患者胃腸病情較重,應立即停止進行腸內營養支持,醫生采取相應救治措施,如開腹探查及開腹減壓等。
1.3 觀察指標 觀察兩組不良反應總發生率和各項生活質量改善情況。采用乳腺癌生活質量量表(QLSBC)評估,共4個因子,包括軀體功能、社會功能、心理狀態及信仰等,46個條目,每個條目評分范圍為0~10分,總分為0~460分,分數越高表示生活質量水平越高[9]。
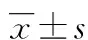
2 結果
2.1 兩組不良反應發生率比較 見表1。

表1 兩組不良反應發生率比較[例(%)]
2.2 兩組干預前后生活質量評分比較 見表2。
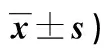
表2 兩組干預前后生活質量評分比較(分,
3 討論
通過使用化療藥物將癌細胞消滅或消除,是治療乳腺癌患者的重要手段之一,在使用過程中均需要進行靜脈注射,藥物隨著血液流遍全身,作用于病灶,雖然可有效消滅癌細胞,但化療藥物也會對其他正常組織和器官造成毒副作用,其中消化系統反應較常見,大部分患者在長期化療中出現惡心、嘔吐、厭食及腹瀉的癥狀,引發胃腸功能失調;嚴重者甚至出現胃潴留、腸梗阻及腹內壓升高,導致胃腸功能衰竭。胃腸道不良反應的發生不僅影響治療的順利進行,而且影響正常進食和吸收,引發機體營養不良,降低治療效果的同時,降低生活質量。所以,針對乳腺癌化療患者胃腸道不良反應采取有效護理措施至關重要[10]。
隨著臨床護理事業的快速發展,有效分級護理逐漸成為提高護理質量及護理滿意度的重要保證。分級護理主要通過對患者病情狀態的評估,明確病情處于的輕重程度,從而實施針對性護理措施,提高護理效果的同時,促進患者快速康復。在以往臨床護理工作中,均由醫生下達醫囑,護理人員執行,影響了護理人員的工作主動性,分級護理措施是在醫生下達醫囑后,護理人員根據患者病情再次實施評估,實施相應護理措施[11]。本研究結果顯示,研究組不良反應發生率低于對照組(P<0.05);表明在乳腺癌化療患者中應用護士主導的分級護理,利用AGI評估量表對患者的胃腸功能損傷情況進行評估分級,從而針對各級別患者不同癥狀、體征及胃腸道的功能實施相應護理干預,減少治療中不良反應發生,同時也避免不明確病情輕重實施護理導致的護理差錯[12]。本次研究結果顯示,研究組生活質量評分高于對照組(P<0.05);表明以護士主導的分級護理能保證護理措施的針對性、完善性及科學性,提高患者各項生活質量[13]。
綜上所述,在乳腺癌化療患者中應用以護士為主導的分級護理效果顯著,減少胃腸不良反應的發生,提高患者生活質量,值得應用推廣。

