前交叉韌帶的解剖結構及其與重建技術的研究現狀
馬明亮,李健,徐闖,曹恒,王林偉,黃開越,張立超,劉明廷
前交叉韌帶(anterior cruciate ligament,ACL)作為維持膝關節穩定性的重要結構,損傷后主要造成膝關節前后及旋轉不穩,現在ACL損傷越來越常見,是最常見的膝關節損傷之一[1],根據美國流行病學調查,70%的ACL損傷是由運動損傷引起的[2]。ACL股骨止點位于股骨外側髁內側面,脛骨止點位于脛骨髁間隆起的前方內側,對于ACL的纖維結構,現在大家普遍接受的觀點是在1975年Girgis等[3]提出的觀點,即提出將ACL分為前內側束(anteromedial bundle,AMB)和后外側束(posterolateral bundle,PLB)。近些年,有些研究又將ACL股骨止點與脛骨止點分為直接止點與間接止點[4-6],將ACL描述為“Ribbon”結構[7-10]。作為治療ACL損傷的主要治療手段,前交叉韌帶重建術(anterior cruciate ligament reconstruction,ACLR)術后能較好地恢復膝關節穩定性,并有希望恢復到傷前的運動水平。近些年對ACL解剖的深入研究為ACLR的發展提供了堅實的理論基礎,我們研究了近些年ACL解剖研究進展及其對ACLR技術發展的影響,并進行歸納總結。
1 ACL解剖研究進展
1.1 股骨止點
對于ACL股骨止點的位置、形狀以及大小一直存在爭議,股骨止點表現為橢圓形[4,11],或為圓形[12],或為類似矩形[7,8,13],Giron等[14]和Girgis等[3]描述股骨止點為圓形的一部分即:后部區域是凸面的,前部是直的。也有研究通過高分辨率MRI證實股骨止點近似半圓形,其前側較直,后部凸起[15]。由William Clancy Jr創造的所謂居民嵴是股骨外側髁內側壁的厚嵴,從近端到遠端貫穿ACL止點,到達關節軟骨[16]。股骨止點分為直接止點與間接止點,直接止點較狹長,從股骨后皮質開始,沿外側髁間嵴(即住院醫師嵴)延伸;間接止點位于住院醫師嵴后方呈扇形,向股骨髁軟骨后緣延伸[5,6],而Sasaki等[4]認為顯微鏡下,股骨止點位于住院醫師嵴正后方,可分為直接止點和間接止點,間接止點位于直接止點的后面。?migielski等[10,17]同樣認為股骨止點前界為住院醫師嵴,后界為股骨外側髁后關節緣。可根據股骨止點與住院醫師嵴的位置關系,來定位股骨隧道。Gali等[11]通過對截肢中獲得的16個膝關節進行解剖研究,發現ACL的股骨止點始終是偏心的,更靠近深髁軟骨,其中10個膝關節的ACL股骨止點為橢圓形,止點平均長度為16.4 mm,范圍為11.3~19.3 mm;平均厚度范圍為7.85~11.23 mm;股骨止點平均面積為99.7 mm2,范圍為80.9~117.2 mm2;韌帶最接近股骨止點處到淺、深、下關節軟骨的平均距離分別為9.77±1.21 mm、2.60±1.20 mm、1.86±1.15 mm。Sasaki等[4]通過對20具尸體膝關節進行解剖,發現其中16例膝關節ACL股骨止點位于住院醫師嵴后方,為橢圓形,并且ACL近端纖維于股骨外側髁內側面呈扇形展開,股骨止點的長軸和短軸的長度分別為17.7±2.7 mm和4.6±0.7 mm,根據股骨止點與住院醫師嵴的關系及股骨止點大小,可指導臨床中股骨隧道的定位及建立。
1.2 中間纖維
早在1975年Girgis等人[14]即提出將ACL分為AMB和PLB兩束,Ferretti等[18]通過解剖40例膝關節發現有明顯的滑膜間隔將AM束與PL束分開,并能夠在肉眼和組織學檢查中觀察到明顯的間隔。但?migielski等[8]對111具新鮮成人尸體進行解剖研究,發現在距離股骨直接止點2 mm處,ACL纖維在所有解剖的膝關節中形成扁平帶狀,即Ribbon?like結構,并且AMB和PLB之間沒有明顯分離。帶狀纖維與股骨后皮質完全連續,帶狀寬度在11.43~16.18 mm之間,ACL厚度為2.54~3.38 mm,該結果通過3D CT、MRI及組織學檢查得到證實。Noailles等[9]通過解剖42例膝關節最終發現ACL始終呈帶狀結構,之所以人們認為ACL是呈雙束或者多束是因為ACL扭曲造成的,在屈膝90°時,ACL纖維扭轉角度平均為83.6°±9.4°。并且,通過MRI并沒有證實AMB與PLB之間有嚴格的解剖分離[13]。Siebold等[7]通過解剖20例尸體膝關節發現,在所有樣本中,ACL的中間部分呈扁平狀,平均寬度為9.9 mm,厚度為3.9 mm,橫截面積為38.7 mm2。Sohn等[15]通過高分辨率MRI發現在ACL中質遠端1/4處有一峽部,其橫截面為橢圓形,是ACL最狹窄部分。Kim等[10]通過解剖發現,肉眼觀下ACL為單束,呈扁平狀,平均長度為34 mm,平均寬度為9 mm。Ribbon結構似乎更符合ACL的真實解剖結構,因此在ACLR中可采用扁平狀移植物以達到解剖重建[7-10]。
1.3 脛骨止點
以前人們大多認為脛骨止點為橢圓形[19],現有人將脛骨止點描述為“C”形[8,17],或者“菜豆形”[15],或者“鴨足樣”[20]。Tashiro等[21]通過高分辨率MRI可發現50個膝關節中有42個明確識別出脛骨AMB和PLB,23個膝關節(54.8%)整個ACL脛骨插入部位的形態為橢圓形,19個膝關節(45.2%)為三角形。并且,29個膝關節(69.0%)的AMB附著為C形,13個膝關節(31.0%)為帶狀。在26例膝關節(61.9%)中發現ACL與外側半月板前角重疊,因此手術時應考慮到AMB與PLB附著區,注意ACL與半月板重疊部分,避免損傷半月板。
但在?migielski等[8,17]的解剖研究中發現67%的膝關節表現出C型脛骨止點,24%表現出J型脛骨止點,還有9%表現出Cc型。同樣根據ACL分為兩束的說法,AMB位于脛骨止點的前內側,其內側緣是脛骨內側髁關節面的前內側緣;PLB被認為位于髁間區的后外側,其外側緣是脛骨外側髁關節面的內側緣[17]。在Siebold等[7]的研究中也發現ACL脛骨止點呈C型,“C”的平均寬度為12.6 mm,厚度為3.3 mm,面積為31.4 mm2。Oka等[20]通過組織學觀察未在PLB區域內發現韌帶組織,還發現外側半月板前角和后角的部分骨止點與脛骨ACL止點的外側部分緊密接觸,且內側脛骨止點的前后長度平均為10.8±1.1 mm,外側為6.2±1.1 mm,脛骨內側ACL止點的前后長度長于外側,表明存在后內側(PM)纖維,沒有中央或后外側插入ACL纖維。Siebold等[7]發現僅存在AMB和PMB,并不存在PLB,脛骨止點“C”中心也沒有ACL纖維,“C”是外側半月板前根骨性附著的位置,因此對于ACL解剖重建,需要建立“C”形脛骨隧道,單束重建時只需重建AMB,雙束重建時重建AMB與PMB。
2 ACL損傷后的治療
ACL損傷絕大多數為完全損傷,而部分損傷僅占ACL完全損傷的10%~27%[22]。沒有文獻明確指出ACL損傷進行保守治療是否優于手術治療,有報告平均83%的競技運動員經過ACLR恢復到傷前水平[23],80%的業余運動員經過ACLR恢復到傷前水平[24],但僅有19%的患者通過保守治療恢復到傷前運動水平[25]。Daan等[26]通過對50例前交叉韌帶損傷的高水平運動員進行分組并分別采用手術治療與非手術治療,經過20年的隨訪發現手術治療與保守治療的患者膝關節骨性關節炎發生率及功能結局無顯著差異,但手術組的膝關節穩定性較保守組好,而Ardern等[27]通過采用KOOS評分和EuroQoL?5D量表作為標準對采取ACLR治療與保守治療的ACL損傷患者進行隨訪,發現ACLR組在膝關節癥狀和功能、生活質量等方面明顯優于保守組。
ACL重建經歷從等長重建到解剖重建,從單束到雙束再到解剖單束技術[28]。等長重建即在膝關節伸屈時保持ACL長度與張力保持不變,因此可降低手術失敗率[29],然而有研究表明,解剖重建相比等長重建,能更好的恢復膝關節穩定性[30,31]。近些年有人提出個體化重建的概念[32]。個體化重建即基于對ACL解剖的研究,根據患者ACL止點位置、大小、形狀及ACL長度、寬度進行個體化骨道建立及移植物選擇。
2.1 手術方式
雙束重建,即基于將ACL分為AMB與PLB的解剖結構,應用兩束移植物分別重建AMB與PLB,由于要重建兩束移植物,因此手術難度較大、手術時間較長。有研究認為在青少年中,與單束ACL重建相比,雙束ACL重建在臨床穩定性和再斷裂率方面具有一定優勢,并且兩種術式之間的安全性(如骨骺發育異常問題)沒有顯著差異[33]。Siebold等[34]的研究表明,雙束重建術治療青少年ACL損傷患者無生長發育異常的高風險,而單束重建會對青少年骨骺有不可逆破壞[33]。Chowdhury等[35]共選擇了42例需要重建手術的ACL損傷病例,將所有患者分為兩組,均采用自體腘繩肌作為移植物,一組采用單束重建,另一組采用雙束移植物進行ACL重建,在術后6月隨訪時發現,雖然與術前狀態相比,所有患者在膝關節的旋轉和前向穩定性方面較術前有所改善,并且兩組并無顯著統計學差異,但是雙束組顯示出比單束組更好的旋轉穩定性,雙束組Lachman試驗、前抽屜試驗和軸移試驗均較單束組陰性,雙束組的Lysholm和Tegner活性優于單束組。在另一項研究中,通過對60例患者35.5個月隨訪,同樣發現雙束組在膝關節旋轉和前向穩定性方面優于單束組,但無統計學差異[36],因此對旋轉穩定性要求較高的患者,推薦雙束重建。
單束重建,即利用單束移植物來重建ACL,主要是對AMB進行重建。隨著ACL Ribbon結構的提出,以及認為ACL并非真正的分為兩束,單束重建再次被提及。有研究表示[37],經過5年的長期隨訪,單束重建組與雙束重建組在膝關節穩定性方面、側間差異和軸移試驗陰性率無統計學差異;功能結局方面,(IKDC)A級、IKDC評分、Lysholm評分和Tegner評分的比例沒有顯著差異;關于移植物失敗率和膝關節骨性關節炎變化,兩組之間無顯著差異。因此該研究表明經過長期隨訪,在膝關節穩定性、臨床功能、移植物失敗率和中期至長期隨訪的膝關節骨性關節炎變化方面,在自體ACL重建中雙束重建技術并不優于單束重建技術,但相比雙束重建,單束重建手術難度小,更易于操作,因此手術時間相對較短,降低了感染等手術風險。
在ACLR中恢復前向和旋轉穩定性非常重要,因為膝關節前向、旋轉穩定性不良可能與半月板損傷、軟骨損傷以及移植物破裂和骨關節炎變化相關[38],而單雙束重建在前向與旋轉穩定性方面并無明顯差異[37]。實際上,在ACL止點部位準確建立隧道是實現解剖重建的最重要因素,無論手術是使用單束還是雙束,對于手術成功率都沒有差異[11]。
2.2 移植物的選擇
目前可用于ACLR的移植物有自體移植物、異體移植以及人工韌帶,異體移植物存在獲取困難、免疫排斥、質量難保障等缺點,也很少使用,因此目前應用最多的還是自體移植物,近年來人工韌帶也得到了很快的發展。
自體移植最常用的包括腘繩肌腱、骨?臏腱?骨、腓骨長肌腱以及股四頭肌肌腱,其中腘繩肌與骨?臏腱?骨移植物最為常見[39]。由于骨與骨隧道直接整合,因此骨?骨結合更為牢固。Masuda等[40]采用骨?臏腱?骨作為移植物對40例膝關節行ACLR經過隨訪發現,所有病例在術后5個月股骨與脛骨側骨?骨均整合完全,股骨側骨整合較脛骨側稍晚。另一種自體移植物腘繩肌有較好的生物學特性,且研究顯示將腘繩肌制備成扁平狀肌腱與其原始的圓形相比較,其結構特性并未改變[41],特別是近年來Ribbon理論的提出,將腘繩肌制備成扁平狀似乎更符合ACL的解剖,但腘繩肌作為移植物公認的缺點是移植物與骨愈合較慢,骨隧道擴大風險較高[42]。為提高腘繩肌移植物成活率,有人進行了動物實驗,結果顯示:ACLR中脛骨止點完整的半腱肌腱移植物將繞過移植物缺血性壞死階段,從而改善肌腱?骨愈合和生物力學強度[43]。Grassi等[44]則通過對ACLR術后病人進行磁共振隨訪發現,采用具有完整脛骨止點的腘繩肌作為移植物的患者,移植物?骨愈合快。有研究顯示,對ACLR術后患者進行平均3.6±0.4年的隨訪發現,使用股四頭肌肌腱作為移植物的功能結局(如:Lysholm評分、膝關節損傷和骨關節炎結局評分、Tegner評分等)及膝關節穩定性(基于KT?1000測量)均優于使用腘繩肌肌腱移植物,而兩組手術翻修率無統計學差異[45],而Runer等[39]通過對80名患者分別采用自體腘繩肌腱與股四頭肌肌腱行ACLR手術,經過2年隨訪,最終發現術后兩組患者在功能恢復及術后疼痛方面無明顯差異。
人工韌帶的主要成分是聚對酞酸乙二酯(polyethylene Terephthalate,PET),有研究對比使用LARS人工韌帶與自體腘繩肌腱作為移植物進行ACLR,經過平均36.4個月隨訪發現,患者恢復日常活動及術前運動水平的時間,人工韌帶組明顯短于自體肌腱組,兩組前抽屜試驗、后抽屜試驗、Lachman試驗比較差異無統計學意義[46]。雖然人工韌帶較自體肌腱移植物更為方便,且效果較好,但由于PET的化學惰性和疏水性,提高其生物活性和促進移植物?骨整合仍是巨大的挑戰,目前也有很多研究正努力通過各種方式提高其生物活性與移植物?骨整合性[47,48]。
有研究將各種移植物進行相互比較:相比其他自體移植物,自體股四頭肌肌腱移植物的術后IKDC主觀評分更高,因此應該作為首選移植物;與骨?臏腱?骨自體移植物相比,腘繩肌自體移植物的膝關節前后和旋轉穩定性較差,并且骨?骨愈合時間明顯短于骨?肌腱愈合時間,因此骨?臏腱?骨自體移植物優于腘繩肌移植物;而與自體移植物相比,人工韌帶提供的膝關節穩定性較低,因此人工韌帶不推薦用于初次ACLR,但如果其他選擇不可用,可用于翻修手術,或與其他移植物類型聯合使用[49]。
2.3 骨道的建立
正確定位并建立股骨隧道是ACLR成功的關鍵[10],對于股骨骨道的建立,雖然住院醫師嵴貫穿ACL股骨止點,但由于其個體變異性大,不適合用于定位股骨隧道[50],而Blumensaat線(Blumensaat線,是在膝關節側位X射線片上的一條呈高密度的骨皮質線,該骨皮質線形成于股骨髁間窩頂部[51])與住院醫師嵴的位置及股骨髁間窩外側壁皮質厚度表現出明顯的形態學相關性,Blumensaat線中的頂部位置是一個新的骨性標志,能夠定位住院醫師的嵴,可在術前利用Blumensaat線進行預定位,從而利于股骨隧道的建立[52],除此之外,也可以應用股骨偏心距瞄準器來定位股骨隧道,但研究顯示徒手鉆孔與瞄準器鉆孔建立的股骨隧道位置并無明顯差異[28]。
傳統股骨與脛骨隧道的形狀是圓形的,但近些年關于股骨與脛骨止點的形狀有很多不同的發現,因此一些研究嘗試建立股骨矩形隧道,脛骨C形隧道。有動物實驗研究顯示,矩形骨隧道比圓形骨隧道在重建前期更容易促進肌腱?骨愈合[53]。Tachibana等[54]通過對61名患者進行解剖重建,均采用自體骨?臏腱?骨作為移植物,在ACL的股骨解剖止點處建立矩形骨道,并使用CT在3周時評價隧道孔徑與解剖附著區域的比例,術后2年評價臨床療效,最終95%的患者在IKDC評估及膝關節穩定方面(基于Lachman試驗和軸移試驗及KT?1000測量)獲得令人滿意的結局。Fink等[55]成功建立了矩形股骨隧道與C形脛骨隧道,并采用“扁平”肌腱作為移植物,符合ACL解剖的新發現,研究者認為,這種“扁平”移植物能更好的提供生物力學優勢,增加旋轉穩定性,還能促進骨?肌腱愈合,而C形脛骨隧道的建立還能避免外側半月板前角撕裂。
3 小 結
本文總結了近幾年關于ACL的解剖新進展,并總結了ACLR在術式、移植物選擇以及骨道建立方面的研究進展。ACL損傷是非常常見的運動損傷,因此關于ACL的解剖及其對ACLR的影響非常重要。但關于ACL的解剖還未達成一致,關于Ribbon重建及矩形股骨隧道、C形脛骨隧道是否優于傳統ACLR術式,還需要大量臨床數據來支持。
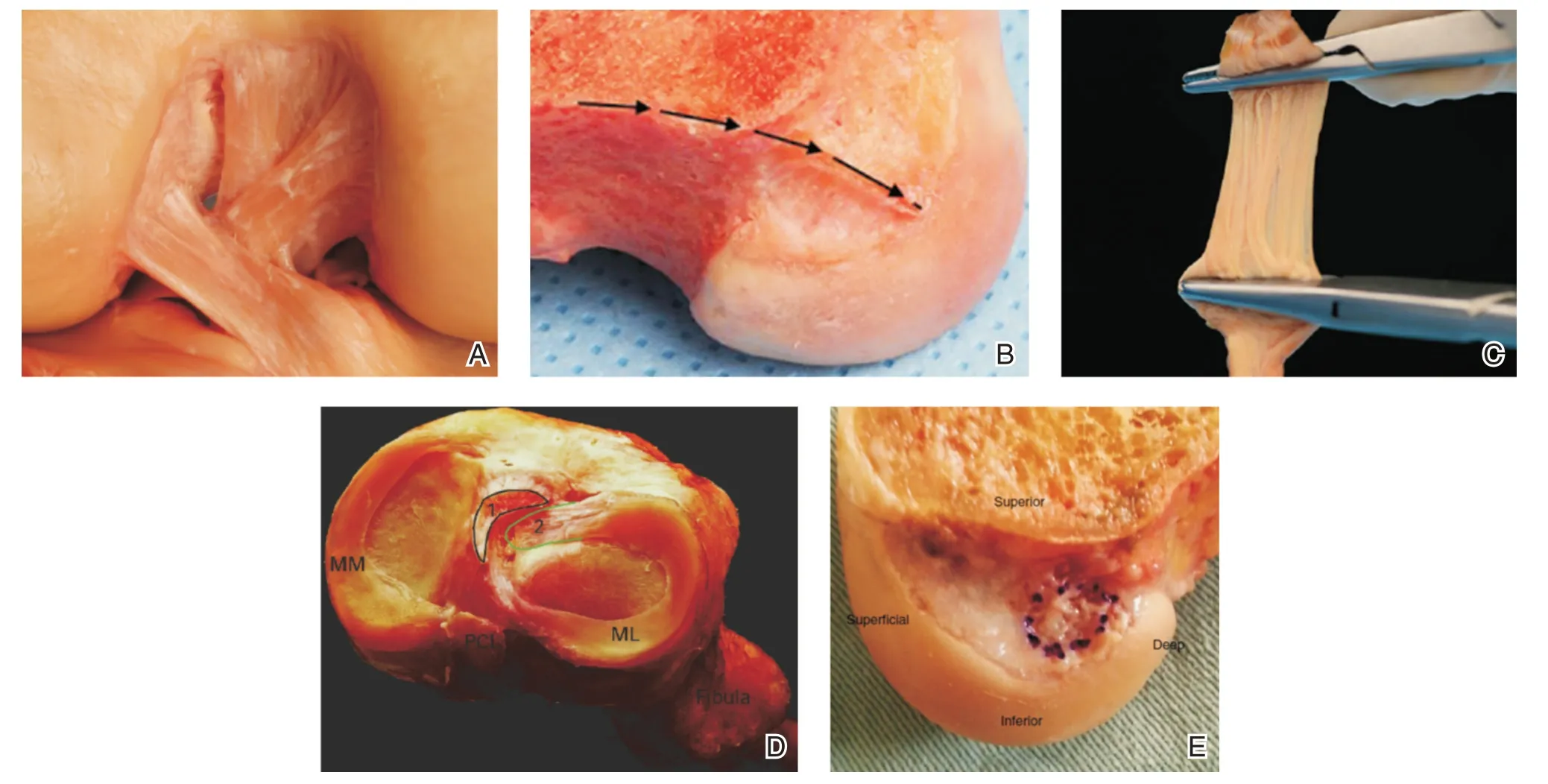
圖A[8]ACL呈Ribbon結構;圖B[8]住院醫師嵴;圖C[41]ACL纖維未分成前后束;圖D[17]脛骨止點呈“C”型;圖E[11]股骨止點呈橢圓形

