鼻咽癌患者植入式靜脈輸液港并發癥相關危險因素分析及護理對策
張 萌,陳秀梅,陳曉芳,莊碧玉
(福建省腫瘤醫院 福建福州350014)
鼻咽癌是指發生于鼻咽腔頂部和側壁的惡性腫瘤,其病理類型大多為鱗癌,患病中男性比例往往高于女性[1]。鼻咽癌治療以放療為主,大部分患者接受放療后能夠達到治愈目的[2]。1982年,Niederhuber等首次應用植入式靜脈輸液港作為一種長期留置并植入皮下的輸液裝置,在需長期化療及輸液治療患者中備受青睞,具有攜帶方便的優勢[3]。但由于鼻咽癌屬于惡性腫瘤,患者身體耐受力差,仍存在導管相關感染、堵塞、血栓形成、藥物外滲、皮膚紅腫等多種并發癥,反復的并發癥和導管維護給患者造成沉重心理負擔,降低生活質量[4]。蕭雪英等[5]研究指出,導管相關感染是造成植入式靜脈輸液港中途取出的主要原因。目前,對植入式靜脈輸液港患者術后并發癥發生的主要誘因尚未達成一致結論,護理手段未統一。將2018年1月1日~2020年12月1日收治的122例植入式靜脈輸液港的鼻咽癌患者作為研究對象,按照并發癥發生情況分為發生組42例和未發生組80例,分析其術后并發癥的危險因素并實施綜合護理,旨在探討對并發癥發生率和負性情緒的影響。現報告如下。
1 對象與方法
1.1 調查對象 選取同期收治的122例植入式靜脈輸液港的鼻咽癌患者作為研究對象。納入標準:①符合鼻咽癌診斷標準[6]并經組織學或細胞學檢查確診者;②首次入院治療且無遠處轉移者;③在本院行植入式靜脈輸液港及維護者;④臨床資料完整者;⑤患者或家屬知曉本研究目的及內容并簽署知情同意書。排除標準:①入院前接受其他治療者;②合并全身感染者;③置管前穿刺點發生感染且未進行有效控制者;④存在凝血功能障礙或既往存在靜脈置管史者。本研究經醫院醫學院倫理委員會知情同意。
1.2 方法
1.2.1 調查方法 收集122例患者一般資料、醫囑單、病情記錄及生命體征檢查報告,納入性別、年齡、BMI、腫瘤分期、放療情況、腸外營養支持、手術時間、置管時間等相關因素,按照是否發生并發癥將其分為發生組和未發生組,分析并發癥發生與上述各因素之間有無相關性。
1.2.2 護理方法 ①并發癥處理:a.感染。采用1%的碘伏溶液擦洗患者局部感染皮膚,待感染處干燥后外擦莫匹羅軟膏(國藥準字H10930064),2次/d。根據患者感染程度和位置,實施紅外線局部照射或抗生素進行抗感染處理,并嚴格執行無菌操作和導管維護,避免輸液港局部產生劇烈活動并密切隨訪復查。b.堵塞。分析導管堵塞誘因并給予尿酶素、高濃度乙醇等處理,注意導管位置選擇適宜的用藥方式,給藥期間嚴格控制導管輸液速度,嚴格執行各項要求,避免操作失誤造成感染加重,定期檢查導管以便保養或更換。c.皮膚破潰。定期清潔患者皮膚創面并更換敷料,及時給予二次縫合的同時保持敷料整潔,囑患者禁止劇烈活動以避免出現化膿等不良后果。d.皮膚紅腫。采用多磺酸黏多糖軟膏外涂皮膚紅腫處,加強巡視、密切關注患者切口恢復情況,并及時更換輔料以保持整潔,嚴格消毒后執行無菌操作進行穿刺,提前告知患者盡量穿寬松衣物,以免造成靜脈輸液座摩擦。②預防手冊:制作并發放導管維護手冊,在手冊中明確標記置管時間、部位、導管維護重要性和措施、使用指南、注意事項等,提高患者導管維護依從性和自我管理能力。③心理干預:護理人員與患者及家屬建立良好關系,通過溫柔、親切的態度,取得患者及家屬的信任,向患者講解成功病例建立治療信心,傾聽內心顧慮和需求,盡可能滿足患者合理范圍內的需求并及時解答疑問,緩解患者恐懼、焦慮等不良情緒。④日常干預:根據患者血壓、血脂、血糖水平,制訂針對性的飲食指導方案,保證每日膳食均衡,避免營養過剩形成血栓;根據患者病情及治療情況進行運動指導,安排八段錦、太極、慢走等,有利于提高免疫力的有氧運動。
1.3 評價指標 ①植入式靜脈輸液港并發癥判定標準。堵塞即輸液停止或輸液速度低于40滴/min,導管回抽無靜脈血;皮膚破潰、紅腫即靜脈輸注藥液在血管外滲透并伴有局部疼痛、紅腫。結合相關標準將植入式靜脈輸液港相關并發癥分為局部感染、導管感染和輸液港相關感染,其中導管深靜脈走向周圍皮膚出現紅腫、滲液,伴局部皮膚壞死等征象,包括靜脈炎、隧道感染等;感染癥狀明顯且導管尖端取出后細菌學檢查為陽性為導管感染;對輸液港部位細菌培養結果陽性,且無明確感染源為輸液港相關感染。記錄護理前后并發癥發生情況,發生率(%)=并發癥發生例數/發生組患者總例數×100%。②負性情緒:采用焦慮自評量表(SAS)和抑郁自評量表(SDS),評估發生組護理前后焦慮、抑郁情緒,各量表均包含20項條目,采用1~4級評分法,總得分×1.25為標準分,分數越高表示患者焦慮、抑郁情緒越嚴重[7]。

2 結果
2.1 本組患者發生并發癥的單因素分析 見表1。

表1 本組患者發生并發癥的單因素分析(例)
2.2 本組患者發生并發癥的多因素分析 見表2。

表2 本組患者發生并發癥的多因素分析
2.3 發生組護理前后并發癥發生情況比較 見表3。

表3 發生組護理前后并發癥發生情況比較
2.4 發生組護理前后SAS、SDS評分比較 見表4。
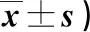
表4 發生組護理前后SAS、SDS評分比較(分,
3 討論
營養支持和靜脈化療是緩解晚期惡性腫瘤患者痛苦、延長生存期的主要治療手段,但受長時間反復穿刺和藥物刺激等諸多因素影響,患者局部組織壞死風險較高易加重其生理痛苦和心理負擔[8]。因此,有效預防植入式靜脈輸液港術后并發癥,在提高患者生活質量和預后效果方面意義顯著。相較于其他中心靜脈置管,植入式靜脈輸液港具有埋藏在皮下且可長期留置的優勢,降低化療藥物對患者血管刺激同時,具有較高的性價比,在腫瘤患者臨床治療中被廣泛應用[9-10]。但護理不當,仍存在術后感染、導管堵塞、皮膚紅腫等諸多風險結局,影響患者預后效果。
本研究對122例植入式靜脈輸液港的鼻咽癌患者進行多因素Logistic回歸分析,得出年齡≥65歲、BMI>24、合并糖尿病、置管時間≥60 d是發生并發癥的主要危險因素,分析原因可能為:①老年患者因年齡導致各項生理機能及免疫功能下降,加之腫瘤侵襲,其耐受力處于較低水平,故術后并發癥發生風險高[11]。②BMI偏高即超重患者血液黏稠,血管壁受損嚴重,從而減緩血流速度并使血液呈高凝狀態,繼而造成血栓堵塞管路。因此,高齡、超重的鼻咽癌患者,應進行適當的有氧運動并保持膳食均衡,以提高免疫力并降低并發癥發生風險[12]。③在合并糖尿病時,患者體內環境屬于高糖,利于細菌的繁殖和滋生,從而升高血漿滲透壓并抑制白細胞吞噬能力,繼而機體免疫力減弱,并發癥發生風險隨之增高。④大多數患者植入式靜脈輸液港認知水平較低,在置管期間及帶管外出時無法采取正確措施對導管進行有效保護而導致感染,故置管時間越長,并發癥發生風險越高[13]。此外,本研究對發生組42例患者實施綜合護理,結果顯示,護理后患者并發癥發生率由100.00%降至54.76%(P<0.01),SAS、SDS評分均低于護理前(P<0.01),與方方等[14]研究結果類似。提示對植入式靜脈輸液港的鼻咽癌患者相關危險因素,實施綜合護理干預在降低并發癥發生率方面具有積極意義,經心理干預、并發癥處理等護理措施后,患者焦慮、抑郁情緒隨著并發癥發生率降低得到明顯改善。但本研究水平、樣本選擇范圍和數量有限,可能對結果產生一定影響,未來應擴大樣本量加以完善。
綜上所述,植入式靜脈輸液港的鼻咽癌患者并發癥發生風險與年齡、BMI、合并糖尿病及置管時間相關,因此,實施針對性護理干預可有效降低并發癥發生率,從而改善患者心理狀態。

