增敏化療對宮頸癌同步放療患者生存質量和免疫功能的影響研究
胡麗花,趙嫦娥,宋成文
0 引 言
宮頸癌是女性生殖系統最常見惡性腫瘤之一,其發病率占女性生殖道惡性腫瘤首位,且發病率逐年遞增,WHO數據顯示,全球范圍內每年新增宮頸癌病例數高達50萬,約一半患者死亡,對女性患者的生命安全造成嚴重威脅[1-2]。其發病機制復雜,且早期癥狀不明顯延誤治療,導致多數患者確診時已處于中晚期,錯失治療最佳時機,因此多數患者在治療上多選擇根治性放療[3]。多年實踐發現,單純放療均難以達到滿意效果,對此如何有效提高宮頸癌治療效果已成為臨床研究的熱點[4]。研究表明,以順鉑為基礎的化療增敏可顯著降低毒副作用,提高耐受性,因其效果理想,被認為是治療中晚期宮頸癌的標準治療方案[5-6]。本研究重點分析討論順鉑對宮頸癌患者化療增敏作用及治療效果,現報道如下。
1 資料與方法
1.1 一般資料選取2017年11月-2019年7月期間我院收治的宮頸癌患者120例,根治治療方案不同將患者分聯合組(n=65)和對照組(n=55)。聯合組患者年齡21~50歲,平均年齡(34.12±4.52)歲;國際婦產科學聯盟(International Federation of Gynecology and Obstetrics,FIGO)分期:IIb期25例,IIIa期24例,IIIb期16例;病理分型:鱗癌29例,腺癌16例,腺鱗癌20例;對照組年齡20~50歲,平均年齡(34.85±4.57)歲;FIGO分期:IIb期18例,IIIa期20例,IIIb期17例;病理分型:鱗癌20例,腺癌23例;腺鱗癌12例。2組患者一般資料比較,差異無統計學意義(P>0.05)。納入標準:①所有入選患者均符合《宮頸癌及癌前病變規范化診療指南》[7]診斷標準;②經陰道鏡檢查確診為宮頸癌;③近1周內未接受其他治療。排除標準:①合并主要器官功能不全;②服用免疫抑制劑或免疫增強劑時間較長;③合并其他原發性惡性腫瘤者;④伴有精神疾病,不能正常溝通交流者;⑤對本研究藥物有過敏史者;⑥合并免疫或血液系統嚴重功能障礙者。本研究經醫院倫理委員會批準同意(批準號:201608),患者知曉并簽署知情同意書
1.2 方法對照組:采用強調放療(IMRT)。選擇患者俯臥位,采用腹部定位板、熱塑膜在模擬機下做標記,CT掃描盆腹腔,并將掃描結果以圖像的形式傳送至Pinicle系統,標記重要器官、腫瘤,并確定劑量,確保90%的劑量被靶區包圍,放療劑量為50 Gy,2 Gy/次,1次/d,每周5次,4周1療程,治療1療程。聯合組:在對照組治療基礎上聯合順鉑治療。給予患者順鉑(規格:10 mg/支;國藥準字:H20140372)20 mg/m2靜脈滴注治療,1次/周,4周1療程,治療1療程。
1.3 觀察指標①治療1療程后,比較2組治療效果。②記錄2組患者治療前、治療后T淋巴細胞變化。檢測方法:分別于治療前、治療結束時采集2組患者晨間空腹靜脈血5 mL,分離血清,采用流式細胞儀(生產廠家:美國貝克曼庫爾特公司)對2組患者的CD3+、CD4+、CD4+/CD8+指標進行檢測比較,步驟按說明書進行。③比較2組血清CA125、白細胞介素-6(IL-6)、干擾素-y(IFN-y)變化。檢測方法:取患者治療前、治療結束時腹靜脈血5 mL并分離血清,低溫保存待測,采用ELISA(武漢興宏公司生產)檢測IFN -y、IL-6、CA125含量,步驟按說明書進行。④記錄生活質量(QOL)評分、卡氏體力(KPS)評分變化。用QOL評分評估患者生活質量,得分與生活質量呈正比;采用KPS評分評估患者健康狀況,分值與健康狀況呈正比。⑤統計不良反應。
1.4 療效評定標準參照《實用腫瘤內科學》[8]評定。完全緩解:病灶消失,且時間>1個月;部分緩解:腫瘤體積縮小≥50%,其他病變無增大,持續時間>1個月;穩定:腫瘤體積縮小<50%或增大≤25%,持續時間>1個月;進展:腫瘤體積增加>25%。總有效率為:(完全緩解病例數+部分緩解病例數)/總病例數×100%。

2 結 果
2.1 治療效果比較聯合組總有效率高于對照組,差異有統計學意義(P<0.05),見表1。

表1 入組宮頸癌患者治療效果比較
2.2 治療前后免疫功能比較與治療前比較,聯合組患者的CD3+、CD4+、CD4+/CD8+指標均明顯升高,而CD8+明顯降低,差異有統計學意義(P<0.05);對照組治療后的CD3+、CD4+、CD4+/CD8+指標均降低于治療前,而CD8+明顯升高,差異有統計學意義(P<0.05);2組比較差異有統計學意義(P<0.01);見表2。

表2 入組宮頸癌患者治療前后免疫功能比較
2.3 治療前后血清CA125、IL-6、IFN-y水平比較與治療前比較,2組治療后的血清CA125、IL-6表達水平均降低,且聯合組低于對照組,而IFN-y表達水平升高,且聯合組高于對照組,差異均有統計學意義(P<0.05),見表3。
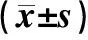
表3 入組宮頸癌患者治療前后血清CA125、IL-6、IFN-y水平比較
2.4 治療前后生活質量比較與治療前比較,2組患者治療后的QOL評分、KPS評分均升高,且聯合組高于對照組,差異有統計學意義(P<0.05),見表4。

表4 入組宮頸癌患者治療前后生活質量比較分)
2.5 不良反應比較2組不良反應比較,差異無統計學意義(P>0.05),見表5。

表5 入組宮頸癌患者治療后不良反應比較 [n(%)]
3 討 論
宮頸癌的患病率僅次于乳腺癌,在我國,每年宮頸癌的患病率約占全球患病人數的30%,威脅女性患者的生命安全及健康,給患者家庭帶來沉重負擔[9]。其常用治療方法有手術、放射、化療,其中化療雖可改善患者生存率,但會降低患者的免疫力及耐受力,多數患者常因化療的毒副作用被迫中斷治療,降低化療治療效果[10]。故在保證化療效果的同時降低毒副反應,提高生存治療成為臨床研究熱點。
IMRT屬新型放療技術,主要通過控制輸出劑量確保靶區形狀及射野方向,且與照射形狀持一致,可減少對腫瘤靶區附近器官的損傷,已被用于治療多種惡性腫瘤疾病[11]。強調放化療并非簡單的放療與化療相結合,是臨床治療宮頸癌的新技術,其在縮小用藥劑量的同時可增加腫瘤細胞對藥物的敏感性,增強治療效果[12]。研究表明,順鉑是一種廣譜抗癌藥物,放療與順鉑聯合可提高效果1.2~1.7倍,與放療聯合可提高射線的殺滅效果,發揮協同效應[13]。本研究結果表明,采用順鉑增敏化療后總有效率為90.77%,明顯高于單純IMRT強調放療患者,提示順鉑增敏化可有效提高宮頸癌同步放療患者治療效果。
多數學者認為,自身免疫系統失調與癌癥發生、發展關系密切[14]。在惡性腫瘤病變過程中,腫瘤細胞會產生抑制因子,淋巴細胞表面CD4+抗原減少,CD8+細胞反應性增多,最終導致機體組織功能處于抑制狀態[15]。Paken等[16]研究指出,T細胞亞群在機體腫瘤免疫中具有重要作用,當機體組織出現惡性腫瘤,CD3+、CD4+、CD8+的含量均會被打亂,導致機體免疫反應出現紊亂。有研究表明[17-18],免疫細胞在腫瘤病變過程中還會產生免疫調節因子,如IL-6、IFN-y等。IL-6能夠準確判定宮頸癌惡性程度,對宮頸癌患者癌細胞增殖、浸潤及轉移具有促進作用;IFN-y是具有抗腫瘤作用的細胞因子,可提高機體固有的免疫效應及適應性,可用于判斷宮頸癌惡性程度[19]。血清CA125屬于一種大分子糖蛋白,在宮頸癌疾病的診斷中具有較高的敏感性,是女性生殖系統腫瘤中最具代表性的腫瘤標志物[20]。本研究結果表明,治療后宮頸癌患者的T細胞亞群、血清CA125、IL-6、IFN-y表達水平均得到有效調節,但聯合治療患者的CD3+、CD4+、CD4+/CD8+、IFN-y的水平高于強調放療患者,而血清CA125、IL-6表達水平低于強調放化療患者。分析原因:順鉑具有抑制腫瘤細胞形成的作用,組織癌細胞誘導惡性腫瘤發生,組織慢性炎癥反應發生,從而提高患者的免疫功能,發揮抗腫瘤效果。
隨著生活水平的逐漸提高,人們對疾病的治療已不僅僅滿足于治療效果,更加注重治愈后的生存質量。本研究對比分析了兩種方案治療后患者生存質量改變情況,結果表明,聯合治療患者的KPS評分、QOL評分均高于強調放療患者,提示聯合治療可提高患者的生存質量。從安全性看,2組不良反應差異無統計學意義(P>0.05),可見聯合治療不會增加不良反應,具有較高的安全性。
綜上所述,順鉑輔助用于宮頸癌化療的增敏效果明顯,有效提高患者的T細胞免疫功能,調節血清CA125、IL-6、IFN-y水平,改善患者生存質量,值得臨床推廣使用。

