電誘發聽性腦干反應監測對人工耳蝸植入患者預后的評估價值研究
陳春麗, 張智風, 楊琳琳, 馮淑仙, 王潔
(鄭州市第三人民醫院 耳鼻咽喉頭頸外科, 河南 鄭州450099)
人工耳蝸植入是指將電極植入患者耳蝸鼓階中, 再對耳蝸螺旋神經節進行電刺激, 促使感音神經性聾患者聽覺恢復的一種治療方法[1]。 從人工耳蝸植入術問世至今, 臨床不斷研究電誘發神經電反應, 同時各類電生理檢驗技術也逐漸完善[2]。 神經反應遙測 (NRT) 具有快速便捷、 無需鎮靜等特點, 目前常用于人工耳蝸植入術后監測中, 但電誘發聽性腦干反應(EABR) 監測技術依然是植入術前、 術中常用的技術[3]。 近年來, 對聽神經病、 耳蝸畸形等患者進行EABR 監測逐漸成為臨床探討的一大重要課題。 基于此, 本研究分析EABR 監測對人工耳蝸植入患者預后的評估價值, 旨在為臨床評估患者聽力康復療效提供更多有效參考, 現報道如下。
1 資料與方法
1.1 一般資料將2018 年1 月至2020 年1 月在我院行人工耳蝸植入術的64 例聽力障礙患者分兩組, 各32 例。 研究組男14例, 女18 例; 年齡7 ~ 27 歲, 平均年齡 (14.25 ± 5.19) 歲;語前聾17 例, 語后聾15 例。 參照組男17 例, 女15 例; 年齡6 ~ 25 歲, 平均年齡 (14.21 ± 5.37) 歲; 語前聾16 例, 語后聾16 例。 兩組的一般資料比較差異無統計學意義 (P>0.05)。
1.2 方法兩組患者術中行EABR 監測, 方法如下: 患者全麻后, 在其眉間放一個公共電極, 并在其前額中間位置放一個非反相記錄電極, 術中在其對側乳突部位放一個反相電極。 采用常規方法行人工耳蝸植入術, 術中要充分顯露圓窗膜, 然后置入刺激電極, 并連接相關設備。 設定EABR 模式時需先開展電極阻抗測試。 相關刺激參數如下: 500 次疊加, 脈寬100 ~ 200 μs 并采用MP1 刺激模式, 刺激頻率23 Hz, 刺激強度1 ~ 250 CL; 人工耳蝸植入后, 需在100 μs 脈寬下保持刺激強度<230 CL; 濾波50 ~ 3 000 Hz, 增益150 ~ 300 K, 窗寬1 ~ 8 ms。將EABR 波形成功引出后, 植入人工耳蝸, 采用3 號電極再行EABR 監測。 術后予以兩組患者NRT 監測, 具體如下: 人工耳蝸植入后使用3 號電極, 其與球電極、 蝸底位置較為相近, 具有很強的可比性, 對所有參數進行常規設置。 術后1 個月開機進行按時調機, 采用Custom Sound 2.0 人工耳蝸調試軟件并加強視覺行為, 客觀測試T 值及動態范圍。 術后對兩組患者隨訪1 年, 記錄開機時、 術后1 個月的3 號電極T 值與動態范圍。
1.3 觀察指標①生理監測指標: 對比兩組術后EABR 闕值、NRT 闕值、 N1 潛伏期及V 波潛伏期。 ②聽力康復療效: 通過測試兩組言語識別率比較其聽力康復療效, 具體方法為: 在噪音<40 dB 環境下采用圖形化識別軟件進行測試, 涉及數字、 聲調、 雙字詞, 測試前指導患者通過閱讀圖片說明其中含義, 期間醫護人員可給予適當指導, 直到患者完全了解圖片具體含義, 將測試次序與類別隨機分布, 指導患者點擊屏幕上的圖片回答問題, 最終由測試軟件記錄測試結果。 ③3 號電極T 值及動態范圍: 對比兩組術后1 個月的3 號電極T 值及動態范圍。
1.4 統計學分析采用SPSS 22.0 統計軟件處理數據, 計量資料以±s表示, 行t檢驗,P<0.05 為差異具有統計學意義。
2 結果
2.1 生理監測指標兩組術后EABR 闕值、 NRT 闕值、 N1 潛伏期及V 波潛伏期比較差異無統計學意義 (P>0.05)。 見表1。
表1 兩組術后生理監測指標比較 (±s)

表1 兩組術后生理監測指標比較 (±s)
注: 與參照組比較, *P >0.05。
組別 n EABR 闕值(CL) NRT 闕值(CL) N1 潛伏期(ms) V 波潛伏期(ms)研究組 32 191.13±21.33* 171.25±13.85* 0.40±0.15* 3.25±0.81*參照組 32 187.35±17.90 168.72±12.55 0.36±0.17 3.18±0.73
2.2 聽力康復療效兩組的術后言語識別率比較, 差異均無統計學意義 (P>0.05)。 見表2。
表2 兩組術后聽力康復療效比較 (±s, %)
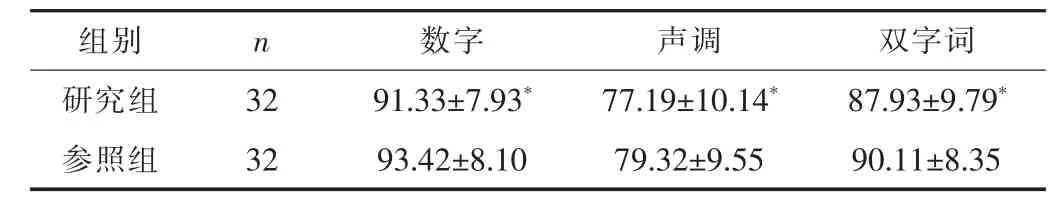
表2 兩組術后聽力康復療效比較 (±s, %)
注: 與參照組比較, *P >0.05。
組別 n 數字 聲調 雙字詞研究組 32 91.33±7.93* 77.19±10.14* 87.93±9.79*參照組 32 93.42±8.10 79.32±9.55 90.11±8.35
2.3 3 號電極T 值及動態范圍兩組開機時、 術后1 個月的3號電極T 值及動態范圍比較無統計學差異 (P>0.05)。 見表3。
表3 兩組術后3 號電極T 值及動態范圍比較 (±s)
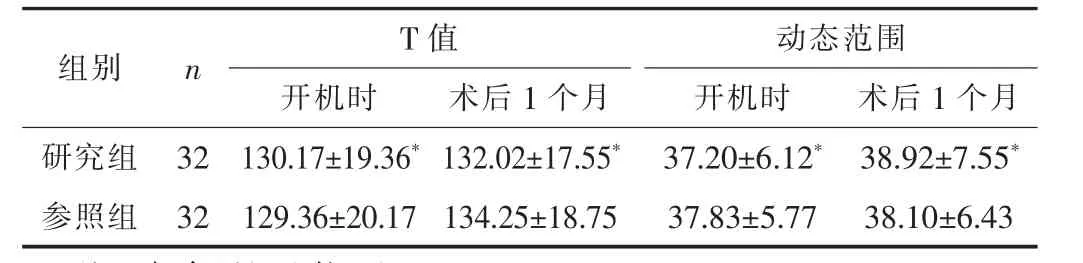
表3 兩組術后3 號電極T 值及動態范圍比較 (±s)
注: 與參照組比較, *P >0.05。
組別 n T 值 動態范圍開機時 術后1 個月 開機時 術后1 個月研究組 32 130.17±19.36* 132.02±17.55* 37.20±6.12* 38.92±7.55*參照組 32 129.36±20.17 134.25±18.75 37.83±5.77 38.10±6.43
3 討論
現階段臨床認為聽神經病屬于一種感音神經性聾同時伴異常聽力學的疾病, 患者外毛細胞雖然正常, 但仍存在聽神經電活動同步欠佳、 言語識別差等情況。 采用人工耳蝸電脈沖對聽同步欠佳患者聽覺傳導通路實施電刺激, 可避開毛細胞對螺旋神經節細胞進行直接刺激, 從而提升患者的言語識別能力, 促進其聽力功能恢復, 因此人工耳蝸植入現已成為臨床治療聽神經病的常用有效方式[4]。 術后聽力康復療效較好的患者也有聽同步不良的可能, 而療效不理想的患者則不太適合接受人工耳蝸植入治療, 表明此類患者極可能為真正聽神經病者, 所以術前對患者行EABR 監測, 了解其聽神經功能, 明確其具體病變部位具有重要意義。
EABR 監測可有效判斷聽神經至腦干聽覺傳導通路這一范圍的電生理活性。 一般情況下, 聽神經病患者不存在任意波形, 且耳聲發射情況正常, 如果EABR 監測有反應, 表明患者聽覺傳導通路狀態較好, 可傳輸聽覺信號, 反之則表面聽覺同步欠佳, 需行人工耳蝸植入治療[5]。 若未出現波形, 要高度警惕是否存在聽覺傳導通路病變情況, 植入人工耳蝸也無法將電刺激正常傳輸至腦干、 皮層等部位, 術后恢復不太理想[6], 臨床要慎重考慮是否施行手術。 本研究結果顯示, 兩組術后NRT闕值及開機時、 術后1 個月的3 號電極T 值、 動態范圍相當,表明兩組患者的螺旋神經節水平高度基本一致。 本研究結果還顯示, 兩組術后EABR 闕值、 N1 潛伏期、 V 波潛伏期及言語識別率相當, 表明EABR 監測技術已較為成熟, 可完全性模擬出人工耳蝸植入術后的基本工作狀態, 可見EABR 監測對病變部位的精準判斷有重要作用。 而言語識別率可能與患者年齡、認知及個人識別能力有一定關系, 臨床還需進一步深入研究。
綜上所述, EABR 監測可更好地了解人工耳蝸植入患者的聽覺通路情況, 從而精準地預測其聽力康復效果。

