基于問題導(dǎo)向的護(hù)理模式在老年帕金森患者中的應(yīng)用效果
孫慧, 孫文麗
(1 河南省人民醫(yī)院/鄭州大學(xué)人民醫(yī)院 神經(jīng)內(nèi)科六病區(qū), 河南 鄭州450003;2 漯河市中心醫(yī)院 神經(jīng)內(nèi)科, 河南 漯河462000)
帕金森屬于一種神經(jīng)退行性病癥, 在我國該病癥多發(fā)于65歲以上老年群體中, 發(fā)病率約為1.7%。 研究[1]表明, 帕金森患者認(rèn)知功能損傷發(fā)生率為30% ~ 60%, 極大程度上降低了患者的生活質(zhì)量。 在加強積極治療的同時, 采取有效的干預(yù)措施可激發(fā)患者主觀能動性, 有效緩解患者病情, 改善其睡眠質(zhì)量及心理狀態(tài)。 基于此, 本研究探討基于問題導(dǎo)向的護(hù)理模式在老年帕金森患者中的應(yīng)用效果, 現(xiàn)報道如下。
1 資料與方法
1.1 一般資料選取2019 年6 月至2020 年6 月我院收治的108 例老年帕金森患者, 按照隨機數(shù)字表法分為對照組和觀察組各54 例。 對照組男33 例, 女21 例; 年齡59 ~76 歲, 平均年齡 (66.75 ± 5.33) 歲。 觀察組男29 例, 女25 例; 年齡60 ~77 歲, 平均年齡 (67.85 ± 5.42) 歲。 兩組患者病程、 年齡等基線資料比較差異無統(tǒng)計學(xué)意義 (P>0.05)。
1.2 方法對照組按照帕金森患者常規(guī)管理方式干預(yù), 包括基礎(chǔ)護(hù)理、 生活護(hù)理、 用藥指導(dǎo)、 飲食指導(dǎo)、 心理護(hù)理等。 觀察組在對照組基礎(chǔ)上實施基于問題導(dǎo)向的護(hù)理模式干預(yù), 具體如下: ①問題描述。 責(zé)任護(hù)理人員通過查閱患者病歷, 了解其病情特征, 并根據(jù)一系列檢查記錄評估病情; 與患者溝通時注意保持友善、 溫和、 親切態(tài)度, 拉近護(hù)患距離, 并鼓勵其主訴,以便準(zhǔn)確了解患者身心狀態(tài)。 ②明確護(hù)理目標(biāo)。 分析現(xiàn)階段患者心理狀態(tài), 正確了解其護(hù)理需求, 同時詢問患者及其家屬的健康期望值, 在征得其同意后制定切實可行的護(hù)理方案; 根據(jù)類型差異, 采用 “奇跡式問句” 與患者討論, 并在討論過程中分析患者病情變化情況, 幫助其理解社會功能與軀體癥狀之間的聯(lián)系。 ③成功案例分析。 問題導(dǎo)向小組成員通過分析成功案例, 并結(jié)合自身護(hù)理經(jīng)驗, 通過頭腦風(fēng)暴形式, 探討護(hù)理過程中可能會出現(xiàn)的問題, 并提出相應(yīng)護(hù)理對策, 以改善患者癥狀, 延緩病情發(fā)展。 ④反饋。 嚴(yán)密監(jiān)測患者病情變化情況, 重視患者病癥改變情況; 如果效果不理想, 需要根據(jù)病情變化情況, 及時調(diào)整護(hù)理目標(biāo), 不斷增強患者能動性。 ⑤進(jìn)步評價。在護(hù)患溝通過程中, 對患者相關(guān)知識掌握程度作出評估, 總結(jié)患者治療中病情恢復(fù)情況, 設(shè)立下一步護(hù)理目標(biāo); 護(hù)理結(jié)束后, 鼓勵患者及其家屬對存在的疑問及時咨詢, 護(hù)士應(yīng)耐心傾聽, 予以詳細(xì)解答, 將任何進(jìn)步歸于患者自身努力, 幫助其樹立戰(zhàn)勝疾病信心。
1.3 觀察指標(biāo)①采用蒙特利爾認(rèn)知評估 (MoCA) 量表[2]評估患者的認(rèn)知功能, 滿分30 分, ≥26 分為正常, 18 ~26 分為輕度認(rèn)知障礙, 10 ~ 17 分為中度認(rèn)知障礙, <10 分為重度認(rèn)知障礙, 評分越高表示認(rèn)知能力越好。 ②采用匹茲堡睡眠質(zhì)量指數(shù) (PSQI)[3]評估患者的睡眠質(zhì)量, 該量表包括5 個他評條目與9 個自評條目, 其中18 個條目組成7 個因子, 每個因子0~3 分, 總分0 ~21 分, 評分越高表示睡眠質(zhì)量越差。 ③采用焦慮自評量表 (SAS)、 抑郁自評量表 (SDS) 評估患者的心理狀態(tài)[4]。 SAS、 SDS 量表分別包括20 個條目, 總粗分滿分為80 分, 標(biāo)準(zhǔn)分=總粗分× 1.25, 分值越高表明焦慮、 抑郁情緒越嚴(yán)重。 ④采用帕金森運動功能評分量表 (MORSPD) 評估患者運動功能恢復(fù)情況, 內(nèi)容包括動手能力與寫字、 流利速度與語速、 走路姿勢與起坐等, 評分越高表明運動功能越好。
1.4 統(tǒng)計學(xué)分析采用SPSS 20.0 統(tǒng)計軟件處理數(shù)據(jù)。 計量資料以±s表示, 采用t檢驗,P<0.05 為差異有統(tǒng)計學(xué)意義。
2 結(jié)果
2.1 認(rèn)知功能與睡眠質(zhì)量干預(yù)后, 觀察組的MoCA 評分升高,PSQI 評分降低, 且觀察組的MoCA 評分高于對照組, PSQI 評分低于對照組 (P<0.05)。 見表1。
表1 兩組患者的MoCA、 PSQI 評分比較 (±s, 分)

表1 兩組患者的MoCA、 PSQI 評分比較 (±s, 分)
注: 與該組干預(yù)前比較, *P <0.05。
組別 n MoCA 評分 PSQI 評分干預(yù)前 干預(yù)前 干預(yù)后觀察組 54 12.35±1.62 11.23±1.87 8.14±1.31*對照組 54 12.41±1.53 11.34±1.76 9.96±1.54*t 0.198 0.315 6.615干預(yù)后24.53±3.57*15.87±1.79*15.935 P 0.000 0.844 0.754 0.000
2.2 心理狀態(tài)干預(yù)后, 兩組的SAS、 SDS 評分均明顯降低,且觀察組的SAS、 SDS 評分低于對照組 (P<0.05)。 見表2。
表2 兩組患者的SAS、 SDS 評分比較 (±s, 分)
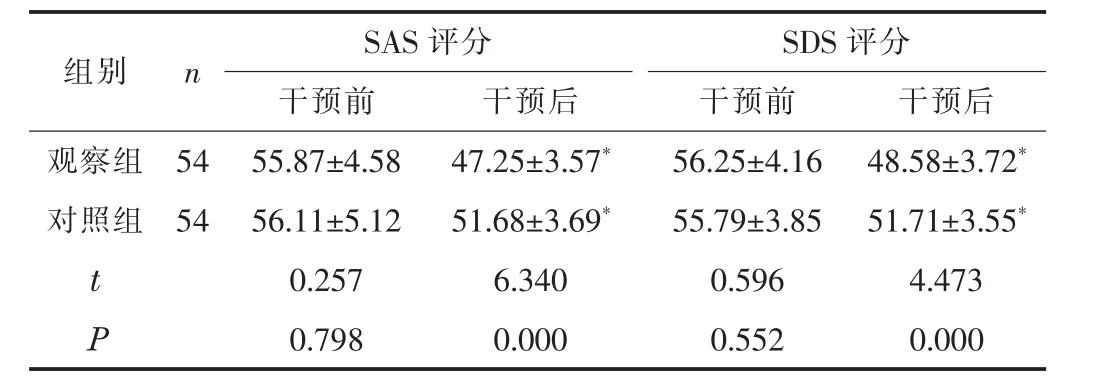
表2 兩組患者的SAS、 SDS 評分比較 (±s, 分)
注: 與該組干預(yù)前比較, *P <0.05。
組別 n SAS 評分 SDS 評分干預(yù)前 干預(yù)前 干預(yù)后觀察組 54 55.87±4.58 56.25±4.16 48.58±3.72*對照組 54 56.11±5.12 55.79±3.85 51.71±3.55*t 0.257 0.596 4.473干預(yù)后47.25±3.57*51.68±3.69*6.340 P 0.000 0.798 0.552 0.000
2.3 運動功能觀察組動手能力與寫字、 流利速度與語速、 走路姿勢與起坐等運動功能評分均明顯高于對照組 (P<0.05)。見表3。
表3 兩組患者的運動功能評分比較 (±s, 分)
組別 n 動手能力與寫字 流利速度與語速 走路姿勢與起坐觀察組 54 4.63±2.24 73.14±9.46 1.82±0.52對照組 54 3.04±1.41 63.28±8.84 1.32±0.58 t 4.414 5.596 4.717 P 0.000 0.000 0.000
3 討論
帕金森是一種退行性病變, 若長期得不到有效的治療和干預(yù)容易導(dǎo)致病情惡化。 由于患者及家屬對帕金森的認(rèn)知水平較低, 通常病情好轉(zhuǎn)后自行中斷治療, 對患者心理、 后期恢復(fù)情況缺乏重視, 致使預(yù)后情況不理想。 基于問題導(dǎo)向的護(hù)理模式是一種以患者實際情況為出發(fā)點的針對性護(hù)理措施, 一切護(hù)理活動均圍繞患者自身特點進(jìn)行。 在實施過程中, 通過了解帕金森患者護(hù)理需求, 分析其病情、 家庭狀況、 心理狀態(tài)、 接受能力等情況, 采取相應(yīng)的干預(yù)措施。 研究[5]表明, 基于問題導(dǎo)向的護(hù)理模式有助于改善患者自我認(rèn)知水平和心理狀態(tài), 進(jìn)而提高臨床診療依從性。 常規(guī)護(hù)理模式可能存在 “一概而論” 的弊端, 難以滿足不同患者的臨床需求, 而基于問題導(dǎo)向的護(hù)理模式重視個體差異化, 為患者提供更優(yōu)質(zhì)、 更人性化的護(hù)理服務(wù)。 基于問題導(dǎo)向的護(hù)理模式重視 “醫(yī)-護(hù)-患” 溝通, 與患者建立良好的關(guān)系, 獲取患者和家屬對醫(yī)護(hù)人員的信任, 有助于提高護(hù)理依從性, 促進(jìn)病情恢復(fù)。
研究[6]表明, 基于問題導(dǎo)向的護(hù)理模式可顯著改善帕金森患者認(rèn)知功能、 睡眠質(zhì)量和臨床癥狀。 本研究結(jié)果顯示, 干預(yù)后, 觀察組的MoCA、 運動功能評分高于對照組, PSQI、SAS、 SDS 評分低于對照組 (P<0.05), 提示基于問題導(dǎo)向的護(hù)理模式可改善帕金森患者認(rèn)知功能和運動功能, 提高睡眠質(zhì)量, 同時對消除患者焦慮、 抑郁等負(fù)面情緒有積極意義。
綜上所述, 基于問題導(dǎo)向的護(hù)理模式可有效改善老年帕金森患者認(rèn)知功能和睡眠質(zhì)量, 緩解負(fù)面情緒, 提高運動功能,值得臨床應(yīng)用推廣。
- 臨床醫(yī)學(xué)工程的其它文章
- 微信互動式延伸護(hù)理服務(wù)在冠心病合并缺血性二尖瓣關(guān)閉不全患者中的應(yīng)用
- 右側(cè)前入路腹腔鏡手術(shù)對遠(yuǎn)端胃癌患者淋巴結(jié)清掃數(shù)目及術(shù)后恢復(fù)情況的影響
- 急診急性腦梗死患者靜脈溶栓后腦水腫發(fā)生的高危因素
- 自然妊娠女性不良妊娠結(jié)局影響因素分析
- 個體化營養(yǎng)干預(yù)對妊娠期糖尿病患者的影響
- 運動康復(fù)護(hù)理方案對溫針灸治療膝關(guān)節(jié)半月板損傷關(guān)節(jié)鏡成形術(shù)后康復(fù)進(jìn)程的影響

