中西藥聯合治療Hp相關性慢性胃炎臨床觀察
喬娜麗 黃冠華
慢性胃炎(Chronic gastritis,CG)是多種因素協同作用導致的胃黏膜慢性炎癥,是消化系統最常見的慢性疾病,以患者胃脘部主觀不適感為主要癥狀,缺乏明顯特異性。該病受飲食、情志、作息等多因素影響容易反復發作。研究顯示[1,2]本病的發病與幽門螺桿菌(Hp)感染關系密切,機體感染Hp后能穩定定植于胃竇部,形成炎癥環境,造成胃黏膜損傷,致使胃黏膜的慢性炎癥持續存在。部分患者會發展為萎縮性胃炎、糜爛性胃炎,嚴重者具有癌變可能,Hp感染是消化系統癌癥的危險因素之一[3]。因此有效根治Hp成為近年來臨床研究的熱點。西醫治療Hp感染常用的抗生素聯合應用療法,因不良反應明顯,患者依從性差。中西藥結合治療癥狀改善快,減輕不良作用,效果明顯。因此,本研究選取80例患者作為研究對象,觀察中西藥聯合應用治療慢性胃炎的臨床療效,現將結果報道如下。
1 資料與方法
1.1 一般資料本研究選取2018年1月—2020年1月在河南醫學高等專科學校附屬醫院消化內科就診的慢性胃炎患者84例,完成試驗80例,因患者個人原因中途退出4例。入組患者最小年齡20歲,最大年齡59歲,平均年齡(38.24±11.36)歲。男性39例,女性41例。對照組中男22例,女18例;平均年齡(38.15±11.66)歲;平均病程(4.32±1.02) d。觀察組中男19例,女21例;平均年齡(38.33±11.21)歲;平均病程(4.19±1.23) d。2組患者一般資料及治療前癥狀得分對比,差異無統計學意義。
1.2 納入標準①所有病例均符合慢性胃炎診斷標準且C13呼氣試驗結果為陽性。②符合肝郁脾虛型中醫診斷標準:主癥為胃脘部脹痛或隱痛喜按;胃痛與情志因素密切相關;舌淡紅苔薄白有齒痕,脈弦細。次癥為噯氣長太息;情緒不穩定;納呆少食、神疲乏力、大便稀溏。③年齡在20~60歲。
1.3 排除標準①繼發性胃炎、胃潰瘍及惡性腫瘤類疾病患者。②2周內使用影響Hp檢測的藥物。③中醫辨證有兼夾證者。④過敏體質者及孕產期婦女。⑤具有影響消化系統功能的全身性疾病患者,如甲亢、糖尿病等。
1.4 研究方法設定中藥湯劑聯合“標準四聯療法”患者為觀察組,以單純應用“標準四聯療法”患者為對照組。對照組采用2016年我國第五次幽門螺桿菌診療共識提出的標準四聯治療。觀察組在對照組基礎上加用4周中藥湯劑(院內協定方:柴胡10 g,當歸10 g,炒白芍15 g,炒白術15 g,茯苓15 g,黨參15 g,砂仁9 g,木香6 g,炒山藥30 g,雞內金10 g,炙甘草6 g)治療,每日1劑,分2次溫熱服用。4周為一個療程,治療結束后觀察2組患者的臨床癥狀及Hp感染情況,并進行對比分析。停藥1個月后以Hp轉陰情況判斷Hp根除率。并在停藥2個月后進行隨訪,復查Hp感染情況,統計復發率。
1.5 觀察指標癥狀分為無、中、重3級。以胃痛胃脹、脅肋脹滿、反酸燒心、惡心嘔吐為主要癥狀,分別記0、2、4分。以噯氣長太息;情緒急躁或抑郁;納呆少食、神疲乏力、大便稀溏為次要癥狀,分別記0、1、2分。Hp根除率為Hp轉陰例數/各組總例數×100%。Hp復發率為Hp陽性例數/各組Hp轉陰例數×100%。
1.6 統計學方法采用SPSS 26.0統計分析,計量資料用(均數±標準差)表示,計數資料用構成比表示,組間差異分別用t檢驗、卡方檢驗比較。P<0.05為差異有統計學意義。
2 結果
2.1 2組患者治療情況比較治療后2組癥狀均有改善,觀察組患者總癥狀改善較對照組更顯著(P<0.05)。見表1。在胃痛胃脹、脅肋脹滿、反酸燒心、噯氣太息、惡心嘔吐、神疲乏力、大便稀溏或干結方面,觀察組療效更顯著(P<0.05)。見表2。同時,2組患者根除率相近,觀察組為82.5%,對照組80.0%,但觀察組Hp復發率為15.0%,低于對照組(P<0.05)。見表3。提示2種方案均能有效改善患者臨床癥狀,但中藥湯劑聯合四聯療法療效更佳,同時在提高根除率和降低復發率更有效。
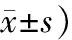
表1 2組患者治療前后總癥狀評分比較 (例,
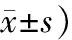
表2 2組患者治療前后各項癥狀評分比較 (例,

表3 2組患者Hp根除率、復發率比較 (例,%)
3 討論
中醫古籍并無慢性胃炎概念的描述,胃部不適癥狀多以胃痞、呃逆、反胃、胃脘痛命名,該病名最早出自《黃帝內經》,其中有“木郁之發,民病胃脘當心而痛”論述,并明確提出此病與肝脾兩臟有關。胃為陽土,喜降惡升,以通降為順,脾胃居中焦運化后天水谷,脾弱則胃不強,一損俱損,中焦脾土受困則胃升降失常,胃氣阻滯不通則痛。五行脾土為陰,為肝木所克,肝喜調達惡抑郁,肝郁則克脾土。現代社會,生活壓力大,工作節奏快,機體容易處于焦慮抑郁狀態,導致機體肝氣郁結,肝旺克脾土,脾胃失和降,故臨床上肝郁脾虛型胃痛患者較為多見,由于胃失和降而發病常見胃痛、反酸、燒心、噯氣等臨床癥狀。且患者因肝氣郁滯,常會出現抑郁、緊張或焦躁情緒,每每誘發胃部不適癥狀。針對肝郁脾虛的病機,臨床多采用疏肝健脾之法。本研究中應用院內協定方柴胡、當歸、炒白芍、炒白術、茯苓、黨參、砂仁、木香、炒山藥、雞內金、炙甘草,是在肝郁脾虛代表方逍遙丸的基礎上加入黨參、炒山藥以健脾氣,砂仁、木香溫中焦脾陽化胃濕濁之邪,雞內金為消化瘀積之要藥,更為健補脾胃之妙品。同時雞內金能助當歸、白芍以通經,又能助健補脾胃之藥。
Hp是目前研究發現的慢性胃炎的重要致病因子,同時也是慢性胃炎-胃潰瘍-胃部癌前病變-胃癌的始動因子。自1982年外國醫師分理Hp后,對其持續研究,人類是Hp的唯一宿主。Hp感染后導致慢性胃炎的主要機制有胃泌素-胃酸、介質沖洗、免疫損傷、胃上皮化生等幾種學說,主要通過Hp細菌產物、炎癥反應、免疫反應引起胃內環境改變,長期慢性炎癥容易導致組織癌變。幽門螺桿菌已成為胃十二指腸潰瘍、糜爛性胃炎、胃部惡性腫瘤等疾病的主要致病因素[4],有Hp感染的患者胃炎、胃潰瘍、萎縮性胃炎發生率高于非感染者。截至2017年,我國已有超過50%的人群感染Hp,與發達國家相比已經成為高感染地區。消化系統腫瘤發病的主要危險因素之一[5]。因我國抗生素的大量濫用,常用抗生素耐藥率越來越高,Hp根除標準三聯療法治愈率下降[6,7]。黃繼平等[8]對深圳東部地區三聯療法耐藥狀況調查顯示對甲硝唑、左氧氟沙星耐藥率高達82.3%和47.9%。Hp耐藥已經成為全球各國面臨的重要難題,我國情況尤為顯著。Hp耐藥性的Meta分析表明,中國標準三聯療法在2004年以前臨床根除率為88.5%,到2013年已下降至71.1%。故2016年我國在第五次幽門螺桿菌診療共識提出來四聯治療是目前推薦的Hp治療方案。但是由于多種抗生素耐藥性越來越高,抗生素不良反應頻發,四聯療法效果評價不一,并且有頭暈、口苦、惡心等不良反應[9,10]。臨床上對于慢性胃炎的治療較多采用中西醫結合方案。眾所周知,中醫在治療慢性病中有獨特的優勢,尤其是對慢性胃炎的治療可以有效緩解胃部不適感,改善患者飲食狀況。多項研究[11-16]顯示中藥聯合抗生素治療Hp相關性胃炎臨床效果明確。幽門螺桿菌(Hp)屬于外感性細菌,中醫可將Hp歸屬到“外邪”“邪毒”范疇。中醫依據患者臨床證候給予對癥治療,同時《黃帝內經》曰“正氣存內,邪不可干,邪之所湊,其氣必虛”,中醫藥通過辨病與辨證相結合治療胃痛、胃脹等不適癥狀的同時,能夠調整機體整體功能,使得機體“四季脾旺不受邪”。因此中西藥聯合應用可降低Hp復發率。周本剛等[17]對我國2011-2018年1584例Hp相關性胃炎患者應用中醫藥聯合治療進行Meta分析發現中西藥聯合對Hp根除率、臨床總有效率具有顯著療效,且安全性良好。梁平[18]研究結果提示中西藥聯合能夠緩解患者胃部不適癥狀,改善胃黏膜病理變化,提高胃腸功能,能夠有效根除Hp。王潔[19]應用中藥聯合四聯療法治療 Hp感染慢性十二指腸潰瘍有良好療效。張艷鶴等[20]應用清利化濁聯合四聯療法治療可減少中醫癥狀,促進胃部病理改變。與本研究結果相似,顯示中西藥聯合治療有利于慢性胃炎患者康復、能夠提高Hp的根除率,減少復發率,提高患者生活質量。臨床研究證明中西藥聯合應用治療Hp相關性慢性胃炎療效明確,較單純應用西藥效果好,其優勢在于西藥抗生素對細菌有針對性療效,能夠控制胃黏膜炎癥,中醫藥通過對機體的辨證論治,以患者主訴為標,以陰陽氣血不調為本,標本同治,增強機體免疫力,起到鞏固或加強根除Hp的作用。近年多項研究證實[21-23],中藥制劑有顯著抗Hp作用,清熱解毒藥中的黃連、黃芩、大黃、金銀花,健脾益氣藥中的桂枝、高良姜、甘草,活血化瘀類藥物中的山楂、丹參、乳香等多具有抑菌作用。中醫辨證論治在治療患者臨床癥狀的同時以整體觀念調整機體陰陽氣血,改善機體整體內環境,達到扶正祛邪的目的,增強患者的正氣抵抗外邪。
隨著抗生素耐藥性增強,西藥Hp根除率逐步降低,同時不良作用大、復發率高等問題日益突出,臨床上多采用中西藥聯合,不僅能減少抗生素應用的不良反應,提高Hp根除率,減少Hp復發,還能明顯減輕患者消化系統癥狀,提高患者的依從性,改善患者生活質量,有臨床應用價值。綜上所述,中西醫結合治療Hp相關性慢性胃炎在改善患者的臨床癥狀、根除Hp方面都展現了明顯優勢,值得臨床推廣應用。

