熱休克蛋白70及功能成像參數與早期小細胞肺癌預后的關系
張東偉,藍 冰,鐘家將,楊朝生,劉瓊霞
(廣西壯族自治區柳州市人民醫院呼吸與危重癥醫學科,廣西 柳州 545000)
肺癌已成為全球發病率最高的惡性腫瘤之一,其中小細胞肺癌(small cell lung cancer,SCLC)占所有肺癌的10%~20%。SCLC具有生長速度快,早期易轉移,預后差的一類特殊癌癥,SCLC對初期化療、放療較為敏感[1]。多數學者認為,早期SCLC患者采用手術治療較非手術治療獲益更多且TNM分期在Ⅰ~Ⅱ期的SCLC患者5年內生存率優于非手術治療[2-3]。需要指出的是,早期SCLC治療效果及預后生存預測的腫瘤標志物有待深入研究。當前關于SCLC的腫瘤標志物指南推薦的主要是胃泌素釋放肽前體(pro-gastrin releasing peptide,Pro-GRP)和神經元特異性烯醇化酶(neuron specific enolase,NSE),這兩種標志物對SCLC及其預后具有一定的預測價值[4],但仍存在一定的假陽性率,且該指標特異性較差。Hsp70作為熱休克蛋白家族一員[5],在多種類型惡性腫瘤中呈高表達狀態,但是否與早期SCLC預后有關是值得研究的。功能成像已經用于腫瘤的診斷,其對于早期腫瘤的診斷敏感度相對較高。正電子發射斷層掃描(positron emission on tomography,PET)能夠顯示機體病灶組織細胞代謝、增殖情況,是敏感度非常高且評價腫瘤生物學特性較為先進的分子影像技術[6]。18F脫氧葡萄糖(18F-fluorodeoxyglucose,18F-FDG)PET相關代謝參數,如MTV、iSUV、SUVmean、SUVmax等腫瘤發生發展相關,但是目前尚缺少研究報道Hsp70及功能成像參數與癌證之間的關系。本研究旨在分析18F-FDG PET/CT相關功能參數及Hsp70與早期LD-SCLC的預后關系,為有效提高SCLC患者預后生存率提供技術支持。
1 資料與方法
1.1一般資料 回顧性分析2010年3月—2014年10月在我院接受治療的早期局限性小細胞肺癌(limited-disease small cell lung cancer,LD-SCLC)患者(LD-SCLC組)的臨床及隨至2019年10月30日有關資料。入選標準為:①符合第八版肺癌TNM分期指南中有關LD-SCLC有關診斷標準;②具有完整的病史資料及隨訪記錄;③術后病理組織明確診斷結果;通過增強CT、顱腦MRI、鎖骨上與頸部淋巴結超聲及骨掃描等證實排除其他部位腫瘤;④根據“第八版肺癌TNM分期指南”進行分類,其中Ⅰ~Ⅱ期患者納入本研究。排除標準:①ED-SCLC患者;②術前放化療或者其他治療手段者;③無法確定手術或放化療狀態;④根據“第八版肺癌TNM分期指南”,無法確定TNM分期者或者TNM分期在Ⅲ期及以上者;⑤臨床資料不完整或伴有其他惡性腫瘤者;⑥存在嚴重或者不能控制的基礎性疾病,如嚴重的糖尿病、不穩定型心絞痛、肝腎功能不全者。納入符合標準的LD-SCLC患者57例,男性36例,女性21例,年齡59~79歲,平均(66.59±11.24)歲,根據TNM分期分為Ⅰ期32例,Ⅱ期25例。另選取同期來我院經檢查各項指標均正常的健康人員57例作為對照(NC組),男性31例,女性26例,年齡58~78歲,平均(66.54±10.33)歲,2組性別、年齡、吸煙指數差異無統計學意義(P>0.05),具有可比性,見表1。
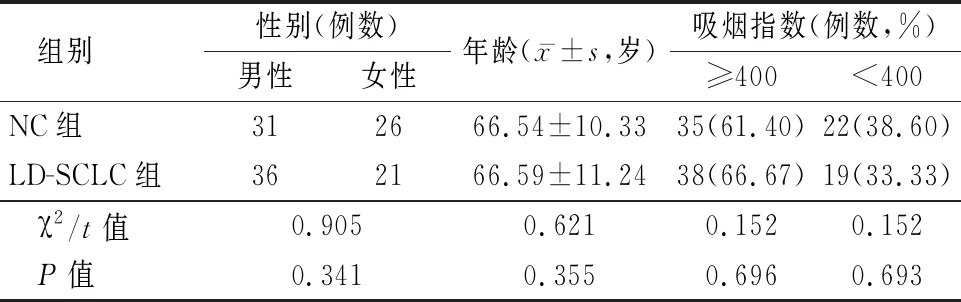
表1 2組一般資料比較
1.2手術方法 57例LD-SCLC患者均經手術+放化療進行治療。其中,手術方式依據術前評估及術中觀察行一側全肺葉切除術或部分肺葉切除術(包括支氣管袖狀肺葉切除術),同時行肺門、縱膈淋巴結清掃術;化療方式則根據手術情況以及患者自身耐受情況進行治療,化療3周。25例患者采用EP化療方案:第1~3天順鉑30 mg/m2,第1~5天足葉乙甙100 mg/m2;32例患者采用CE化療方案:第1天卡鉑AUC 5.0~6.0,第1~5天足葉乙甙100 mg/m2。化療方案需要根據患者情況進行調整。40例患者待化療治療首次不良反應緩解后采用放療進行預防性頭顱放射,1.5 Gy,1次/d的常規分割放療,總劑量不超過30 Gy,剩余17例患者因體力狀況評分(performance status,PS)在2分以上或者患者因年齡原因不適合接受放療。
1.3臨床資料收集及相關生化指標檢測 臨床收集的資料有年齡、性別、吸煙指數、腫瘤直徑、TNM分期等。治療前抽取所有研究對象肘靜脈血,離心后獲得血清。檢測的指標有血清胃泌素釋放肽前體(pro-gastrin releasing peptide,Pro-GRP)、神經元特異性烯醇化酶(neuron specific enolase,NSE)、乳酸脫氫酶(lactate dehydrogenase,LDH)以及熱休克蛋白70(heat shock protein 70,Hsp70)。采用電化學發光免疫法檢測Pro-GRP、NSE,酶法檢測LDH,ELISA法檢測Hsp70。
1.418F-FDG PET/CT掃描分析 采用Discovery LS型PET/CT(美國GE公司)進行掃描。患者在掃描前需要禁食至少6 h以及控制血糖在6.59 mmol/L以下,開啟靜脈通道,設置留置針。將18F-FDG(300-400MBq)通過靜脈通道迅速注入,而后飲下500 mL水從而促進18F-FDG代謝。準確記錄每次注射放射性核素體積、注射時間以及注射前核素活度等。研究對象在休息60 min后取平臥位,開始掃描全身,CT圖像參數為90 mA,120 kV,層厚4.25 mm,球管轉速0.8 s/旋轉,PFOV 50 cm,再掃描頭部,基本參數一致。平均4~5個床位,每個床位5 min。18F-FDG PET/CT參數:主要由兩個臨床經驗非常豐富核醫學科醫師分析,勾畫大體腫瘤體積(gross tumor volume,GTV),勾畫過程中需要在CT圖像下將腫瘤組織及周圍軟組織全部勾畫在內。代謝體積(metabolic tumor volume,MTV)經18F-FDG濃聚灶后,在放射性攝取顯示最清晰的層面沿著病灶周邊勾勒感興趣區(region of interest,ROI),以顯像區域作為代謝活性區域,逐層勾畫其邊界,將每層面積乘以層厚得到體積,每層體積相加后得到MTV;計算機可以自動測量MTV內的最大標準化攝取值(maximal standardized uptake values,SUVmax)、平均標準化攝取值(the average standardized uptake values,SUVmean);計算整合標準攝取值(intergered SUV,iSUV)=所有惡性病灶SUVmean平均值×MTV。
1.5生存率分析 所有LD-SCLC患者均接受隨訪,隨訪時間從治療后第1天開始至隨訪截止時間(2019年10月30日)或患者死亡、失訪等。隨訪的方式有患者來源復查、電話咨詢等,以網絡、函件隨訪為輔。至隨訪時間截止,共有4例患者失訪。研究患者總生存率(overall survival,OS)、肺癌特異性生存率(lung cancer specific survival,LCSS)及疾病無進展生存率(disease free survival,DFS)。
1.6統計學方法 應用SPSS 19.0 統計軟件處理數據計量資料比較采用獨立樣本的t檢驗、Mann-Whitney 檢驗,計數資料采用χ2檢驗。采用Pearson相關性分析Hsp70與NSE、Pro-GRP的相關性,ROC曲線分析Hsp70對LD-SCLC診斷價值。采用Kalplan-Meier法分析患者治療后生存情況,Log rank對各組的生成率進行比較,多因素Cox回歸模型分析影響生存的相關變量。P<0.05為差異有統計學意義。
2 結 果
2.1NC組與LD-SCLC組臨床資料及相關生化指標比較 LD-SCLC組Pro-GRP、NSE、LDH、Hsp70、MTV、SUVmax、SUVmean、iSUV均高于NC組,差異有統計學意義(P<0.05或P<0.01),見表2,圖1。
表2 NC組與LD-SCLC組臨床資料及相關生化指標比較

圖1 NC組與早期LD-SCLC組Hsp70表達差異
2.2Hsp70、MTV、iSUV對早期LD-SCLC診斷價值的比較 以是否為早期LD-SCLC為自變量,繪制ROC曲線。結果顯示,Hsp70診斷早期LD-SCLC的敏感度、特異度為76.04%、88.00%,AUC:0.744(95%CI:0.689~0.863),當Youden指數最大時,Hsp70診斷早期LD-SCLC的最佳臨界值為3.24 μg/L;MTV診斷早期LD-SCLC的敏感度、特異度為80.34%、84.23%,AUC:0.792(95%CI:0.706~0.897),當Youden指數最大時,MTV診斷早期LD-SCLC的最佳臨界值為64.63 cm3;iSUV診斷早期LD-SCLC的敏感度、特異度為82.90%、87.63%,AUC:0.805(95%CI:0.739~0.917),當Youden指數最大時,iSUV診斷早期LD-SCLC的最佳臨界值為316.78,見圖2。

圖2 Hsp70、MTV及iSUV診斷早期LD-SCLC的ROC曲線
2.3Hsp70表達與患者臨床特征因素及功能成像參數之間的關系 以Hsp70臨界值3.24 μg/L進行分組,以Hsp70≥3.24 μg/L為高表達組、Hsp70<3.24 μg/L為低表達組,分析Hsp70與臨床特征因素及近期療效之間關系。結果顯示,Hsp70≥3.24 μg/L亞組臨床分期、MTV及iSUV方面,與Hsp70<3.24 μg/L差異有統計學意義(P<0.05),見表3。

表3 Hsp70表達與患者臨床特征因素及近期療效之間的關系
2.4Hsp70與患者預后生存的關系 57例患者失訪4例,剩余53例患者在1年、3年、5年OS分別為89.62%、39.51%、27.07%;肺癌特異性生存率(lung cancer specific survival,LCSS)分別為92.35%、49.56%、30.43%;疾病無進展期生存率(disease progression-free survival rate,DFS)分別為80.87%、39.18%、20.87%。進一步對Hsp70、MTV、iSUV分組,Kalplan-Meier法分析Hsp70、MTV、iSUV不同亞組5年內OS、LCSS及DFS。結果顯示,Hsp70<3.24 μg/L亞組5年內 LCSS(59.52%)、DFS(33.33%),與Hsp70≥3.24 μg/L亞組比較(LCSS:35.46%,DFS:21.27%),差異有統計學意義(Log rankχ2=5.476、4.807,P=0.017、0.028);MTV<64.63 cm3亞組5年內 OS(49.82%)、DFS(34.84%),與MTV≥64.63 cm3亞組比較(OS:23.48%,DFS:20.65%),差異有統計學意義(Log rankχ2=4.889、5.812,P=0.028、0.023);iSUV<316.78 kg/L亞組5年內 OS(50.11%)、LCSS(35.74%),與iSUV≥316.78 kg/L亞組比較(OS:24.09%,LCSS:20.42%),差異有統計學意義(Log rankχ2=6.116、6.893,P=0.015、0.013),見圖3。

圖3 Kalplan-Meier法分析Hsp70對早期LD-SCLC的OS、LCSS、DFS情況比較
2.5Cox模型多因素分析 以預后的結果為因變量(死亡=0,生存=1);以性別(男性=0,女性=1),年齡(<65歲=0,≥65歲=1),吸煙指數(<400支/年=0,≥400支/年=1),臨床分期(Ⅰ期=0,Ⅱ期=1),化療方案(EP=0,CE=1),預防性腦放療(是=0,否=1),NSE(<75.9 μg/L=0,≥75.9 μg/L=1),ProGRP(<121 ng/L=0,≥121 ng/L=1),Hsp70(<3.24 μg/L=0,≥3.24 μg/L=1),MTV(<64.63 cm3=0,≥64.63 cm3=1),iSUV(<316.78 kg/L=0,≥316.78 kg/L=1)為自變量。采用Cox模型回歸分析顯示,臨床分期、預防性腦放療、NSE、ProGRP、Hsp70、MTV及iSUV為早期LD-SCLC預后獨立危險因素,見表3。

表3 Cox模型分析早期LD-SCLC預后的影響因素
3 討 論
SCLC主要來源于內分泌細胞,其惡性程度高、生長速度快,易導致淋巴結轉移遠處轉移且預后差等特點的一類特殊類型的肺癌,其5年的生存率在5%左右。目前普遍認為SCLC主要采用化療為主,輔以局部放療。但近年來,對于早期局限性SCLC患者經手術治療較非手術治療具有更高預后生存率。1973年至2007年間,SCLC的分期標準主要是采用美國退伍軍人肺癌協會的分期系統,分為局限期(limited diaease,LD)與廣泛期(extensive disease,ED)[7],但該方法極不適用于手術治療。近年來,多項研究發現,將SCLC患者按照TNM分期進行手術治療,結果顯示,TNM分期用于可切除的SCLC時,TNM分期較LD/ED分期更為適用[8-10]。目前,對于TNM分期Ⅰ~Ⅱ期的LD-SCLC患者采用手術治療后患者生存率顯著高于非手術治療,而對于Ⅲ期患者手術+化療治療患者生存率并不優于化療治療。因此,本研究納入TNM分期Ⅰ~Ⅱ期的LD-SCLC患者,采用手術+化療進行治療,目前對于預防性腦放射治療雖然NCCN指南中不作為Ⅰ類推薦,但是仍然是手術治療后推薦治療的方式。本研究顯示發現,預防性腦放療為患者5年內生存率的影響因素,說明預防性腦放療對于預防癌細胞腦轉移有著一定的作用,需要指出的是如何進一步提高針對年齡偏大、PS評分差的患者治療手段是值得臨床進一步研究和思考的。
熱休克蛋白是一類在結構上高度保守且功能非常廣泛的蛋白,在哺乳類動物中已經發現Hsp27、Hsp40、Hsp70、Hsp90及Hsp110等,熱休克蛋白在細胞中主要發揮分子伴侶的功能,具有協助新合成蛋白質正確解聚、轉運以及結合其他蛋白質[11]。研究表明,熱休克蛋白在多種惡性腫瘤組織或者細胞中存在不同程度的表達,Hsp70作為誘導表達最高的一種熱休克蛋白,在腫瘤細胞增殖、分化以及淋巴細胞轉移中發揮重要的生物學功能[12]。研究發現,Hsp70對多種類型惡性腫瘤的診斷及預后生存具有一定的預測價值,Hsp70高表達對化療、放療治療預后差有一定的預示作用[13]。近年來,Hsp70在肺癌中的發生發展、耐藥性以及預后等均具有一定的作用。需要指出的是,Hsp70對于早期SCLC的診斷、預后生存等是否存在一定的預測價值是值得研究的。通過本研究,我們發現早期LD-SCLC患者與肺部良性疾病患者Hsp70存在顯著表達差異,且Hsp70對早期LD-SCLC具有較高的診斷價值,進一步隨訪分析顯示,Hsp70為早期LD-SCLC患者治療預后的獨立危險因素。值得提出的是,以Hsp70臨界點3.24 μg/L進行分組,結果顯示,當Hsp70高于3.24 μg/L時,患者預后差。
對于病變在肺門的SCLC患者影像學檢查存在一定的困難,而尋找敏感度高、特異度強的血清腫瘤生物學指標有助于提高臨床的診斷、治療價值[14]。目前,胃泌素釋放前體(Pro-Gastrin-Releasing Peptide,ProGRP)和神經元烯醇化酶(neuron-specific enolase,NSE)是指南推薦用于SCLC診斷的腫瘤標志物。臨床研究發現,NSE、ProGRP診斷SCLC的敏感度分別在54.5%~61.0%、62.05%~80.0%,而特異度分別在60.0%~80.0%、85.0%~97.0%[15]。目前,已有部分研究證實NSE、ProGRP對SCLC預后的診斷價值,但仍然存在一定的假陽性和假陰性率。本研究采用Hsp70診斷早期SCLC,結果顯示其診斷也有一定的診斷效能。采用相關性分析顯示,Hsp70與NSE、ProGRP存在顯著正相關,這也為Hsp70診斷早期SCLC提供了可靠依據。
需要提出的是,目前對于早期LD-SCLC經手術+化療后的預后預測研究報道相對較少,其主要有以下幾個方面的原因:①手術+化療治療早期LD-SCLC尚未完全得到指南推薦;②尚未完全證實手術治療較非手術獲得更長的生存;③對于Ⅱ期SCLC患者,手術并不占優勢,可能鑒于以上原因,目前對于手術+化療治療早期LD-SCLC預后的研究報道相對較少。盡管如此,手術+化療治療早期LD-SCLC患者獲益以及預后生存更為明顯。為進一步做好對早期LD-SCLC經手術+化療的預后生存分析,我們采用Hsp70診斷早期LD-SCLC的臨界值3.24 μg/L進行分組,結果顯示,Hsp70在3.24 μg/L以上患者預后生存差,采用Cox模型回歸分析顯示,Hsp70為患者預后的獨立危險因素。需要指出的是,NSE、ProGRP對早期LD-SCLC的治療后的預測作報道較少,本研究也未進一步開展NSE、ProGRP對早期LD-SCLC預后生存的預測作用。筆者認為,后續可以進一步分析NSE、ProGRP及Hsp70對早期LD-SCLC預后生存預測的價值比較,進一步確定早期LD-SCLC診斷的腫瘤特異性標志物,也為臨床診斷、治療提供參考依據。
18F-FDG能夠很好的反映機體腫瘤葡萄糖代謝過程,目前已經廣泛應用于腫瘤的檢測。研究發現,標準攝取值能夠很好反映體內腫瘤情況[16];另有研究顯示,MTV及iSUV與胰頭癌、宮頸癌、乳腺癌等疾病密切相關[17-19]。SCLC尚無明確的療效及預后因子,通過功能影響可能有助于對早期LD-SCLC患者預后進行預測。需要指出的是,MTV、iSUV與早期SCLC之間的關系尚缺少更多證據。通過本研究顯示,正常對照組MTV、iSUV與早期SCLC患者存在明顯差異,通過預后分析也顯示該指標為早期SCLC治療后的影響因素,進一步說明iSUV及MTV為早期SCLC的預后影響因素。
綜上所述,MTV、iSUV及Hsp70與早期LD-SCLC早期手術+放化療治療的預后相關,建議臨床進一步加大樣本量的研究。

