瓣膜贅生物組織均質處理后病原體培養方法研究
劉玉磊,蔣 曄
1.首都醫科大學附屬北京安貞醫院檢驗科,北京 100029;2.首都醫科大學附屬北京同仁醫院檢驗科,北京 100069
感染性心內膜炎(IE)是一種罕見病,主要由病原體感染心內膜所致,容易累及心臟瓣膜,特征性損傷為心臟瓣膜的贅生物生成,其臨床表現的多樣性給臨床醫生的診斷及治療帶來了很大的困難,年發生率為1.5/100 000~9.6/100 000,致死率約為25%,具有非常高的院內病死率和長期病死率[1-2]。目前,臨床診斷IE的證據主要包括患者臨床癥狀,體征,感染性標志物,胸或食管超聲心動圖、CT、核磁共振等影像學結果,二代測序、血及贅生物培養等病原學檢查結果等[3-6]。目前,導致IE的病原體包括革蘭陽性(G+)球菌(以鏈球菌、金黃色葡萄球菌為主)、革蘭陰性(G-)菌(HACEK等)、真菌(念珠菌為主)及巴爾通體等[7-10]。IE主要的治療手段分為以使用抗菌藥物為主的內科治療和以瓣膜修復或置換為主的外科治療[4,11-12],其中術后贅生物培養結果與抗菌藥物使用方案及術后復發率有關,不充分的抗菌藥物治療會導致瓣膜置換術后感染復發,具有極高的病死率[10,13-15]。但目前贅生物培養病原體檢出率很低,如何充分釋放贅生物內病原體,提高病原體檢出率是臨床急需解決的問題[3,16]。因此,本研究探討了組織均質前處理贅生物標本適宜條件,驗證組織均質處理臨床標本的使用效果,以期提高贅生物標本的病原體檢出率。
1 材料與方法
1.1標本來源 收集2020年1-12月首都醫科大學附屬北京安貞醫院感染性心內膜炎患者外科手術中切除的心臟瓣膜贅生物30份。
1.2儀器與試劑 麥氏比濁儀(法國生物梅里埃)、組織均質儀(杭州奧盛)、生物安全柜(ESCO)、二氧化碳細菌培養箱(Thermo Fisher Scientific)、微生物鑒定質譜儀(Bruker)、顯微鏡(NIKON)。細菌鑒定培養液(BD);無菌拭子;金黃色葡萄球菌菌株;大腸埃希菌菌株;近平滑念珠菌菌株;艾肯菌菌株;戈登鏈球菌菌株;組織均質管;304不銹鋼大鋼珠(R=5 mm)、小鋼珠(R=3 mm);無菌手術剪;無菌手術鉗;組織研磨器;血瓊脂增菌平板(OXOID);巧克力平板(鄭州安圖生物);腦心浸液增菌肉湯、腦心浸液瓊脂平板、腦心浸液瓊脂培養液(廣州迪景)。
1.2方法
1.2.1質量控制 整個研究過程遵循以下措施保證實驗的質量。實驗前進行手部衛生消毒和安全柜使用前的乙醇噴拭;實驗器材和耗材進行134 ℃ 8 min壓力蒸汽滅菌,通過滅菌指示卡和芽孢桿菌滅菌效果監測,保證高壓滅菌器的滅菌效果;實驗耗材(鋼珠、組織均質管、手工組織研磨器)每批次進行無菌試驗;每批次腦心浸液增菌肉湯和分離培養用平板進行驗證菌株的生長實驗和無菌實驗;制訂實驗中組織均質管破碎后的生物安全應急處理流程和預案(立即停止組織均質,靜置20 min后,打開組織均質的蓋子用乙醇噴灑、擦拭)。
1.2.2實驗方法 (1)組織均質前處理贅生物標本適宜條件的探索和驗證。①定量培養稀釋度的確認:用金黃色葡萄球菌做定量培養稀釋度確認。取菌株到5 mL鑒定培養液中調整菌量麥氏濁度為1,然后取10 μL菌液加入10 mL的鑒定培養液中,調整為1∶1 000稀釋的工作菌液。取10 μL工作菌液按連續劃線法接種到血平板上進行定量培養,37 ℃培養24 h后觀察,驗證分離菌落與理論菌落(3 000 cfu)的一致性。取100 μL的1麥氏濁度菌液加入9 900 μL的麥氏濁度管中,調整為1∶100稀釋工作菌液。然后取10 μL工作菌液按連續劃線法接種到血平板上進行定量培養,37 ℃培養24 h后觀察,驗證分離菌落與理論菌落(33 000 cfu)的一致性。選擇適宜的稀釋倍數(后文稱之為“原稀釋菌液”)進行菌株存活情況驗證。②不同條件菌株存活率驗證:配制金黃色葡萄球菌、戈登鏈球菌、大腸埃希菌、近平滑念珠菌、艾肯菌5種細菌的鑒定培養液。每次準備16支組織均質管,分為4組,管內依次加入2個大鋼珠、3個小鋼珠、2個大鋼珠,然后加入0.5 mL提前配制好的鑒定培養液,將每組的4支均質管分別標記-80 ℃、-20 ℃、4 ℃及常溫(RT),放入對應的冰箱中靜置30 min。取出不同溫度的均質管進行均質模擬處理。均質處理程序為3個循環,每個循環停頓10 s(inter),采用不同的4個速度和時間,分別為6 m/s 1 min 30 s、6 m/s 1 min、4 m/s 1 min 30 s、4 m/s 1 min。取模擬均質處理后的菌液10 μL,定量接種在分離培養血平板上,同時取10 μL原稀釋菌液進行定量培養。35 ℃ 24 h后觀察菌落形成數量(cfu),驗證不同模擬條件處理時細菌存活情況。③不同條件組織破碎效果驗證:選擇菌株存活數無明顯差異的模擬均質處理條件進行組織破碎效果的驗證。在組織均質管內加入順序為2個大鋼珠、3個小鋼珠、贅生物組織、2個大鋼珠,加入500 μL鑒定培養菌液。不同的均質程序進行均質處理后,肉眼觀察和涂片顯微鏡觀察贅生物組織的破碎程度。按組織破碎效果最佳、菌株存活數無明顯降低的均質程序進行臨床心臟瓣膜贅生物組織的均質處理。(2)臨床贅生物標本的均質處理。臨床送檢的新鮮心臟瓣膜贅生物組織標本同時進行3種不同的前處理,分別為均質儀均質處理、剪刀剪碎處理和研磨管手工研磨處理。收到的瓣膜贅生物標本用無菌手術剪將病變部位平均剪成3塊,每塊直徑大約為5 mm,要盡可能地使每一塊都含有明顯病變的組織或鈣化組織。①均質前處理:在均質管中依次放入2個大鋼珠、3個小鋼珠,然后放入其中一小塊剪下的贅生物組織,再放入2個大鋼珠,然后加入0.5 mL的腦心浸液瓊脂培養液,蓋緊管蓋后放入-20 ℃冰箱中,30 min后取出進行均質處理,均質處理程序為6 m/s 1 min。經前期標本驗證發現,僅需2個循環就可以將組織充分破碎,在后續實驗中均調整為2個循環。均質處理后,取組織勻漿10 μL定量接種在血瓊脂平板、巧克力平板和腦心浸液瓊脂平板上進行直接分離培養,CO2孵育箱35 ℃ 培養24 h后進行菌落觀察和鑒定。同時,再取勻漿涂8張玻片,分別進行革蘭染色1張、抗酸染色1張、真菌熒光染色1張、瑞氏染色1張,剩余4張作為備片使用。涂片染色后,先用×10顯微鏡觀察染色是否均勻,有無真菌孢子及菌絲等較大病原體,然后再轉換到×100油鏡下觀察是否有鏈球菌、G+球菌、G-球菌、G-桿菌及G+球桿菌。剩余組織勻漿全部轉移入腦心浸液瓊脂培養液中進行增菌培養,然后次日進行分離培養,分離培養的培養基和條件同均質后直接分離培養。②手工研磨前處理:取第2塊剪出的贅生物組織,用無菌手術剪盡可能剪碎后放入手工研磨器中,同時加入0.5 mL腦心浸液瓊脂培養液一起進行手工研磨。充分研磨后,將全部研磨后組織液用無菌吸管轉換到腦心浸液瓊脂培養液中進行增菌培養,次日進行分離培養,培養基及條件同上。③手工剪碎處理:取第3塊剪出的贅生物組織,用無菌手術剪盡可能剪碎后,轉移入腦心浸液瓊脂培養液中進行增菌培養,次日進行分離培養,培養基及條件同上。(3)分離培養和鏡檢。臨床標本采用不同方法進行病原體檢測,比較不同方法或組合的病原體檢出率。①直接培養:標本不進行任何前處理,腦心浸液增菌培養后進行分離培養;②剪碎培養:將標本盡可能剪碎成為細小顆粒(直徑1~2 mm)后,腦心浸液進行增菌培養后,再進行分離培養;③研磨培養:手工組織研磨器(管)研磨的標本進行增菌培養后,再進行分離培養;④均質直接培養:組織均質前處理后,直接取勻漿進行分離培養;⑤均質增菌培養:組織均質前處理后,勻漿轉移入腦心肉湯增菌培養,然后進行分離培養;⑥均質后鏡檢:均質處理后的組織標本(勻漿)進行涂片、革蘭染色和顯微鏡鏡檢觀察病原體。(4)病原體種屬鑒定。分離培養有病原體生長時,利用全自動微生物鑒定質譜儀進行病原體(細菌、真菌)的種屬鑒定。質譜鑒定方法按照實驗室標準操作程序進行。有真菌生長時,通過棉蘭染色進行形態學鑒定。
2 結 果
2.1稀釋倍數的選擇 1∶100的稀釋倍數在培養基上形成的菌落過于密集,而1∶1 000的稀釋倍數能夠形成密度適中的菌落,采取此倍數驗證均質處理后菌落的存活情況。
2.2不同均質條件下病原體的存活率 初次實驗驗證,金黃色葡萄球菌在6 m/s 1 min 30 s各溫度下均未長菌,所以后續實驗的其他5種菌株篩除了此轉速條件。其中金黃色葡萄球菌在各轉速及溫度條件下生長情況與原稀釋菌液無明顯差異。戈登鏈球菌篩除了6 m/s 1 min中的-80 ℃和RT條件。大腸埃希菌篩除了6 m/s 1 min中的-80 ℃條件。近平滑念珠菌篩除了6 m/s 1 min中的4 ℃和RT條件。艾肯菌只有在6 m/s 1 min中-80 ℃和-20 ℃、4 m/s 1 min 30 s中-20 ℃和4 m/s 1 min中-80 ℃和-20 ℃條件下生長無明顯差異。不同均質程序下驗證菌株存活結果見表1。

表1 5種均質程序驗證菌株在不同均質程序下的存活情況(cfu)
2.3不同均質條件組織破碎效果及細菌存活情況 4 m/s 1 min 30 s和4 m/s 1 min條件下組織未被均勻打碎,管內仍有1~2 mm的組織塊。而6 m/s 1 min條件下組織被均勻打成泥漿泡沫狀,模擬贅生物標本處理時實驗菌株的存活情況見表2。

表2 加入贅生物標本后不同條件下模擬菌株存活情況(cfu)
2.4臨床贅生物標本均質處理后培養、鏡檢結果 30份臨床贅生物標本經過不同前處理程序進行處理后,分離培養出的病原體包括凝固酶陰性葡萄球菌、腸球菌、棒桿菌、鏈球菌、念珠菌、莫拉菌、青霉菌、曲霉菌、芽孢桿菌(可疑污染菌)。部分標本疑似存在處理前標本采集送檢過程中的污染,部分標本在手工研磨處理過程中存在污染的現象。研磨后鏡檢可直接觀察檢出的病原體包括G+球菌、G+鏈球菌、真菌、G+桿菌等。革蘭染色鏡檢可見較多染成陽性的沉渣,疑似鋼珠在研磨過程中劇烈碰撞導致材質脫落造成。30份臨床心臟瓣膜贅生物標本均質后培養、鏡檢結果見表3。
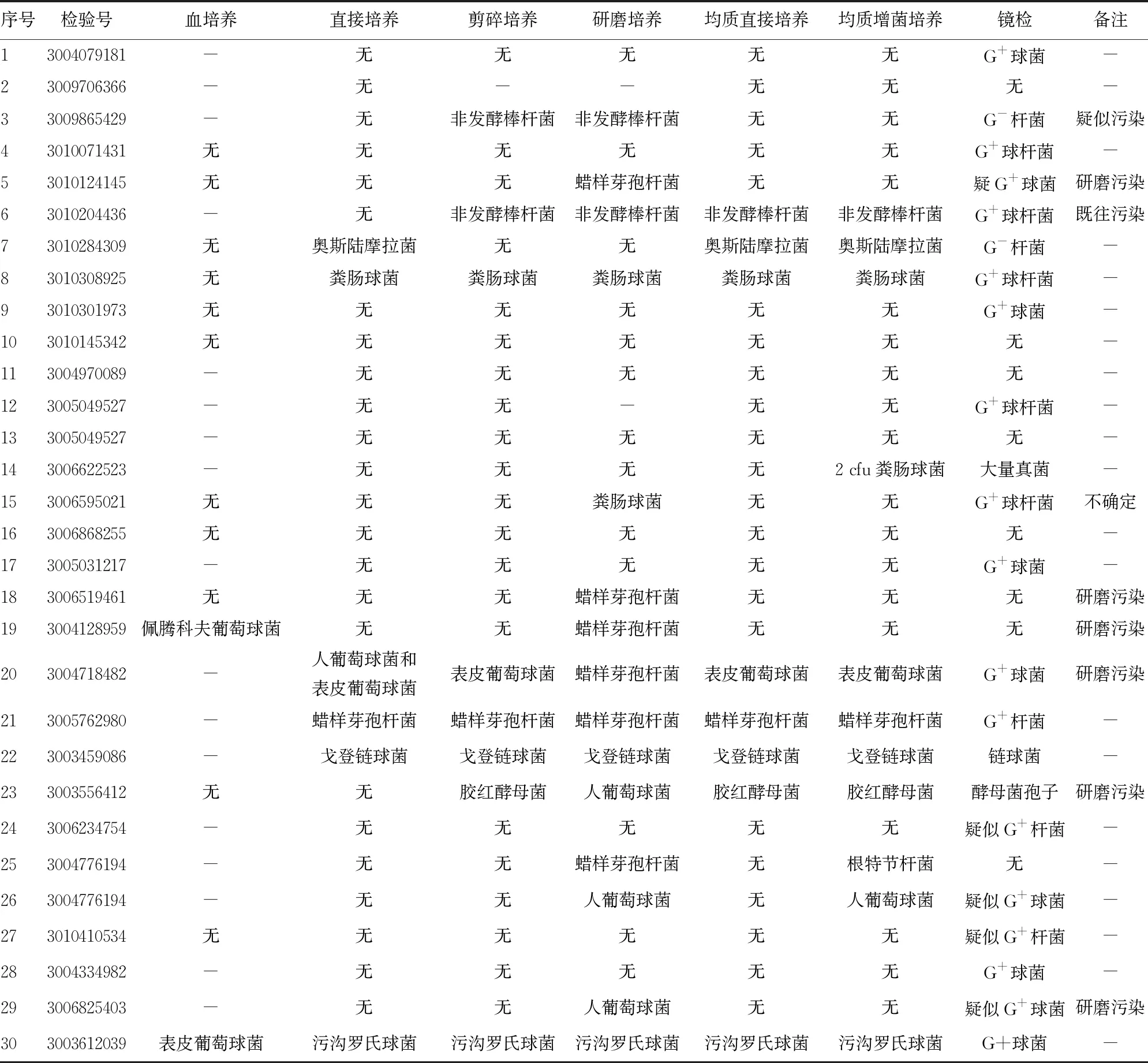
表3 30份臨床贅生物標本均質處理后培養、鏡檢結果
均質直接培養的陽性率較研磨培養升高,可達23.3%。均質增菌培養陽性率可達36.7%。均質后增菌培養聯合鏡檢陽性率高達76.7%。不同前處理方法病原體檢出情況見表4。

表4 贅生物標本不同前處理條件病原體檢出結果
處理的30份標本中,研磨培養陽性6例,陰性24例,均質增菌培養陽性11例,陰性19例,均質增菌培養聯合鏡檢陽性23例,陰性7例。研磨培養與均質增菌培養病原體陽性率分別為20.0%、36.7%,差異有統計學意義(χ2=2.052,P=0.126)。研磨培養與均質增菌培養聯合鏡檢的病原體陽性率分別為20.0%、76.7%,差異有統計學意義(χ2=17.954,P<0.001)。
3 討 論
目前,在心臟瓣膜贅生物標本或其他人體組織標本微生物培養前處理方面,尚無足夠的研究明確最佳的組織前處理方案。僅在人工假體等骨科組織標本前處理中,超聲波前處理、表面研磨處理、酶消化處理、化學物質處理等方案有極少的研究證明不同的前處理方法細菌培養陽性率差異較大[17-19]。本研究中,針對心臟瓣膜標本,探索了不同的前處理程序,以提高瓣膜贅生物標本微生物培養陽性率及病原體檢出率。
均質條件探索實驗證明,6 m/s 1 min;-20 ℃條件是處理臨床瓣膜標本的適宜條件。此條件下病原體存活數最多,可以將組織完全被打碎,使得組織內的病原體得到充分釋放,而且組織均質管也無破碎情況,并且只有在-20 ℃下細菌存活數與原稀釋菌液無明顯差異,其他溫度下,細菌可能受溫度或高或低的影響而死亡。但在6 m/s 1 min 30 s時,4種溫度(-80 ℃、-20 ℃、4 ℃、RT)條件下組織均質管均有出現管壁或管底破碎的情況,可能由于在6 m/s 1 min 30 s條件下轉速過高導致。在-80 ℃其他轉速條件下也會出現均質管破碎情況,原因可能是均質管溫度過低,脆性提高,在均質處理過程中,均質管溫度又急劇升高,溫差突然的改變導致管壁破碎。所以后期尚需改進以下幾點:(1)工業化均質在臨床應用時應加入溫控系統進行簡化操作,適應不同生物學特性的病原體,提高菌株存活率;(2)選擇優質耗材(均質管),提高均質管條件耐受范圍。
均質增菌培養聯合鏡檢的方法能夠明顯提高病原體檢出率。均質處理心臟瓣膜贅生物可降低手工操作污染率,同時組織充分破碎,病原體充分釋放。均質化處理后顯微鏡鏡檢可發現一些不可培養的病原體,并可根據鏡檢結果選擇和調整培養條件,從而提高病原檢出率。均質增菌培養病原檢出率最高,但是報告時間相對延長(1 d)。仍需改進的是鏡檢中鏡下會有沉渣影響,沉渣由鋼珠在均質過程中互相劇烈碰撞,材質破碎所致,后續實驗可以更換更加優質的鋼珠,或用瓷珠代替。另外,均質前處理方法相對手工研磨來說,污染率已經大大減少,但實驗過程中污染問題仍是存在的,例如將組織放入組織均質管的過程中,取均質后增菌培養液進行分離培養接種時,依舊有可能會被污染,所以這些步驟中應盡可能地去規范實驗操作,避免污染。
研磨培養與均質增菌培養標本結果相比,差異無統計學意義(P>0.05),可能是因為本次試驗入組的標本量過少導致,組織標本較多的實驗室可進一步增加樣本量,進行統計分析。由于部分病原體鏡檢觀察可見而培養陰性,導致均質增菌培養聯合鏡檢與研磨培養相比,病原體檢出率明顯升高。例如部分病原菌營養要求較高,實驗室內無法培養或部分病原體在使用抗菌藥物后已死亡導致培養陰性。
綜上所述,推薦臨床組織標本進行均質前處理。感染性心內膜炎心臟瓣膜贅生物的特性是纖維結締組織致密,部分瓣膜存在“鈣化”情況,不易通過手工研磨或酶消化處理釋放內部的病原體,并且手工研磨或剪碎處理不能夠將病原體充分釋放。而均質處理的優點在于耗材成本低,手工操作流程少,標本被污染的概率降低,臨床瓣膜組織標本得到充分破碎,使得組織內的病原體充分釋放,提高了病原體的檢出率和鏡檢陽性率,適用于外科手術量大的臨床醫院,節省時間,且方便快捷。

