母嬰同室標準化流程管理對新生兒臨床結局的影響分析
梁 莎,孟詳清,譚錦花
(深圳市寶安區中心醫院產科 廣東 深圳 518000)
近年來,隨著臨床對新生兒醫學的不斷重視,生產時的環境條件及豐富的醫療資源能夠大大提高對新生兒危重疾患的救治成功率。由于部分新生兒的機體器官發育尚未完全成熟,在圍產期不良新生兒結局的發生率相對較高,嚴重影響新生兒出生后的身體健康甚至生命安全[1]。傳統針對新生兒圍產期的流程管理多通過健康教育、指導母乳喂養方法等常規方式進行干預,在新生兒管理上仍存在不規范現象,臨床應用受限[2]。目前,臨床針對母嬰同室標準化流程管理對新生兒臨床結局的作用分析報道鮮有,故本探究將通過對產婦與新生兒進行母嬰同室標準化流程管理干預,以分析對新生兒不良臨床結局發生率的影響。現報道如下。
1.資料與方法
1.1 一般資料
選取2020 年1 月—2021 年1 月我院產科79 例接受常規流程管理的新生兒作為對照組,另選擇同期79 例接受母嬰同室標準化流程管理的新生兒作為研究組。對照組產婦79 例,年齡24 ~35 歲,平均年齡(25.83±3.62)歲;初產婦58 例,經產婦21 例;分娩方式:順產68 例,剖宮產11 例。研究組產婦79 例,年齡23~33歲,平均年齡(26.12±3.48)歲;初產婦55例,經產婦24 例;分娩方式:順產66 例,剖宮產13 例。兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。納入標準:①均為單胎妊娠;②無對此次研究藥物過敏者;③知情并簽署同意書。排除標準:①嚴重精神功能障礙者;②合并惡性腫瘤者。
1.2 方法
1.2.1 對照組 接受常規流程管理干預,主要包括圍產期的健康宣教、指導正確的母乳喂養方式、生命體征監測等。
1.2.2 研究組 在上述基礎上接受母嬰同室標準化流程管理干預,具體如下。(1)在進行母嬰同室標準化流程管理期間護理人員應嚴格遵守無菌操作的管理要求,對可能出現的相關疾病進行嚴格篩查工作。(2)圍產期尤其是初產婦可出現恐懼、焦慮等負性情緒,此時護理人員需要在了解產婦具體的家庭情況后,對產婦進行心理安撫;可在待產期間要求產婦丈夫或家人進行全程陪伴,在產婦分娩疼痛時緊握產婦雙手,并幫助產婦撫觸腹部指導有效的深呼吸,通過言語進行鼓勵。(3)在新生兒出生后指導產婦如何進行對新生兒的正確撫觸動作,幫助新生兒進行衣服與紙尿褲等工作,同時指導產婦如何進行母乳喂養。除此之外,護理人員需要加強對新生兒黃疸、溢奶等正常生理現象的鑒別,對產婦及家屬進行衛生說明并強調在對新生兒進行撫觸前需嚴格遵守相關規定進行洗手。(4)定期對產房的衛生工作進行清潔消毒,保證室內的通風與溫度濕度良好,要求產婦及家屬定期對新生兒所使用的被褥進行消毒清洗。
1.3 觀察指標
(1)統計兩組新生兒臨床不良結局發生情況,包括新生兒窒息、高膽紅素血癥、呼吸窘迫綜合征等。(2)采用視覺模擬評分法(VAS)評估干預前后兩組產婦的疼痛程度,量表總分為0 ~10 分,評分越高則表示疼痛程度越嚴重;采用一般自我效能感量表(GSES)評估干預前后兩組產婦的自我效能感,量表包括10 個條目,以1 ~4 分4 級評分制進行評分,其中得分越高則表示自我效能感越強。(3)監測兩組新生兒血氣指標:pH 值、動脈血二氧化碳分壓(PaCO2)及血氧分壓(PaO2)水平。
1.4 統計學方法
采用SPSS 23.0 統計軟件進行數據處理。正態分布的計量資料采用均數±標準差(± s)表示,組間比較采用t檢驗;計數資料用頻數和百分比(%)表示,組間比較采用χ2檢驗。P<0.05 為差異有統計學意義。
2.結果
2.1 兩組不良新生兒臨床結局比較
管理后,研究組總不良新生兒臨床結局發生率低于對照組,差異有統計學意義(P<0.05),見表1。
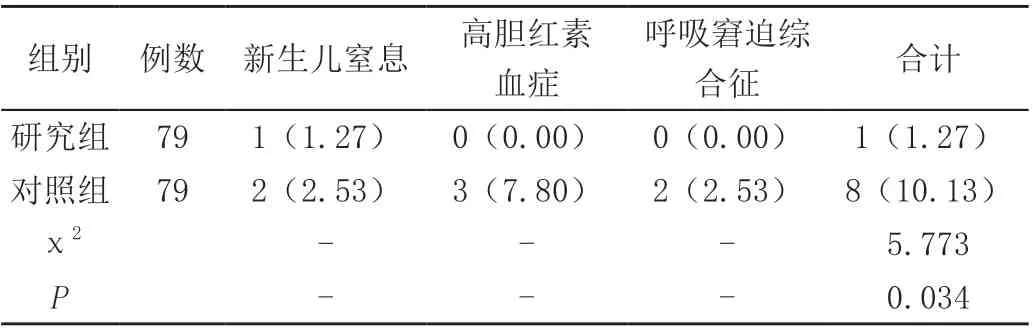
表1 兩組不良新生兒臨床結局比較[n(%)]
2.2 兩組VAS、GSES 評分比較
兩組管理前的VAS 及GSES 評分對比無顯著差異(P>0.05);兩組管理后的VAS 評分低于管理前,GSES 評分高于管理前,差異有統計學意義(P<0.05);研究組管理后的VAS 評分低于對照組,GSES 評分高于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組產婦管理前后VAS 及GSES 評分比較( ± s,分)
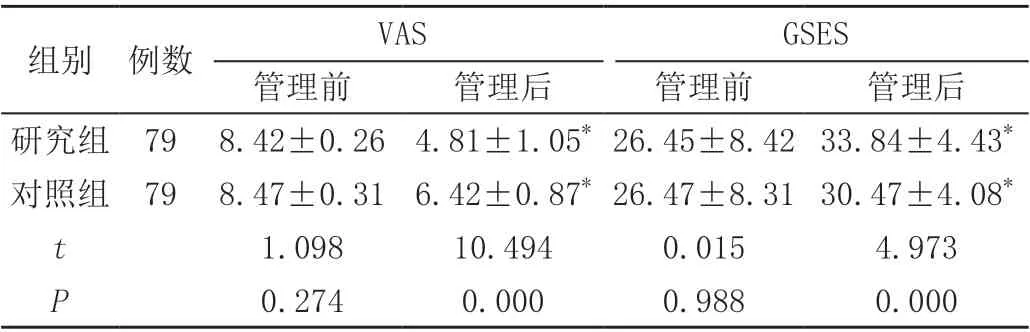
表2 兩組產婦管理前后VAS 及GSES 評分比較( ± s,分)
注:與本組干預前對比,*P <0.05。
VAS組別 例數GSES管理前管理后管理前管理后研究組 79 8.42±0.26 4.81±1.05* 26.45±8.42 33.84±4.43*對照組 79 8.47±0.31 6.42±0.87* 26.47±8.31 30.47±4.08*t 1.09810.4940.0154.973 P 0.2740.0000.9880.000
2.3 兩組新生兒血氣指標比較
管理后,研究組pH 值及PaO2水平均高于對照組,PaCO2低于對照組,差異均有統計學意義(P<0.05),見表3。
表3 兩組新生兒血氣指標比較( ± s)
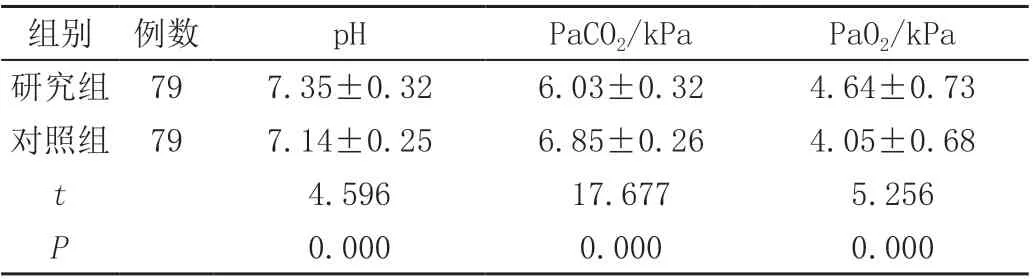
表3 兩組新生兒血氣指標比較( ± s)
組別 例數pHPaCO2/kPaPaO2/kPa研究組 797.35±0.326.03±0.324.64±0.73對照組 797.14±0.256.85±0.264.05±0.68 t 4.59617.6775.256 P 0.0000.0000.000
3.討論
母嬰同室是新生兒在產后28 d 內與產婦全天共同參與護理流程干預的方式,且產婦及家屬均可共同參與護理流程。有文獻表明,產婦精神及心理狀態等因素與分娩結局密切相關,其中恐懼心理能夠降低疼痛閾值可影響分娩的成功率,而焦慮則可影響產婦機體內的交感神經系統,引發胎兒窘迫[3]。而自我效能感能夠反應產婦生產的自信心,對提高分娩成功率具有重要意義。
本次結果顯示,研究組總不良新生兒臨床結局發生率較對照組低,且研究組管理后的VAS 評分較對照組低,而GSES 評分較管理前高。結果提示母嬰同室標準化流程管理能夠降低新生兒臨床不良結局的發生率,降低產婦疼痛程度,提高自我效能。分析原因可能是由于傳統護理模式的開展主要以護理人員為主,單純通過健康教育、母乳喂養等工作進行管理,且易受到護理人員的護理工作經驗限制,降低護理效果[4]。而母嬰同室標準化流程管理屬于科學、有效的護理管理模式,其通過嚴格遵守無菌操作的管理要求,對可能出現的相關疾病進行嚴格篩查工作可在最大程度上降低新生兒的不良結局發生率;而在了解產婦具體的家庭情況后,對產婦進行心理安撫;并在待產期間引導產婦丈夫或家人進行全程陪伴,在產婦分娩疼痛時緊握產婦雙手,并幫助產婦撫觸腹部指導有效的深呼吸,通過言語進行鼓勵,可在最大程度上降低疼痛程度[5]。指導產婦進行正確的新生兒撫觸動作及母乳喂養的方式可提高產婦的自我效能感。新生兒血氣指標受到產婦分娩時疼痛程度與負性情緒的影響,且在妊娠時血氣指標呈異常水平可能導致新生兒低氧血癥的發生[6]。本次結果顯示,研究組pH 值及PaO2水平均高于對照組,而PaCO2低于對照組。提示母嬰同室標準化流程管理能夠改善心神俄國人血氣指標水平。
綜上所述,母嬰同室標準化流程管理能夠減少新生兒臨床不良結局的發生率,降低產婦疼痛程度,提高自我效能,且可改善新生兒血氣指標水平。

