甘精胰島素聯合門冬胰島素對糖尿病合并白內障患者超聲乳化術后血糖與眼表的影響
陳焓
廈門大學附屬第一醫院,福建 廈門 361003
糖尿病合并白內障是糖尿病的一種類型,和老年白內障相似,但發病率更高,大多數患者均為兩眼快速發病,幾天內完全渾濁,臨床對該疾病的治療以白內障超聲乳化術為主,可以重建白內障視功能,在一定程度上對患者眼皮和淚膜能力產生積極作用[1]。在進行超聲乳化術的同時,采取何種方式控制患者血糖水平非常重要,不但會對手術效果造成影響,也會影響術后康復情況[2]。相關研究表明,糖尿病合并白內障患者因血糖水平影響,容易引起患者機體炎癥水平的升高,對其眼表造成一定影響,術后可能導致患者產生不良反應,如眼干澀、有異物感等,特別是對于合并血糖水平控制不佳的患者而言,情況會更加嚴重[3]。因此,為糖尿病合并白內障患者進行超聲乳化術時選擇有效的血糖控制方案,對手術的順利開展和預后效果非常關鍵[4]。該研究抽取2019年2月—2020年2月期間在該院進行治療的100例糖尿病合并白內障患者,分析甘精胰島素與門冬胰島素藥物在其超聲乳化術臨床治療中的效果,現報道如下。
1 資料與方法
1.1 一般資料
選取該院接收的100例糖尿病合并白內障患者進行研究,通過隨機抽樣方式為患者劃分成常規組(50例)與研究組(50例)。常規組:男26例,女24例;年齡39~74歲,平均(59.11±2.88)歲;核硬度:2級15例,3級20例,4級15例;病程2~9年,平均(4.26±0.52)年。研究組:男27例,女23例;年齡38~75歲,平均(58.22±2.77)歲;核硬度:2級16例,3級22例,4級12例;病程3~8年,平均(4.17±0.83)年。兩組一般資料比較,差異無統計學意義(P>0.05)。具有可比性。納入標準:①患者經臨床檢查確診為糖尿病合并白內障病癥,符合《中國2型糖尿病防治指南(2020年版)》與《中國眼科臨床指南的質量評價》中的相關診斷標準[5-6];②無其他眼部疾病;③眼部無活動性炎癥,無明顯糖尿病視網膜病變;④自愿參加該研究,且該研究已獲取有關部門審批;⑤順利完成治療、隨訪者。排除標準:①存在既往眼部手術者;②患有自身免疫性疾病者;③術中術后出現并發癥者;④不配合研究者;⑤生理期、妊娠期和哺乳期女性;⑥使用過影響淚液分泌和淚膜穩定性的藥物者;⑦伴有高血壓、全身結締組織疾病者;⑧精神疾病、認知障礙者;⑨資料不完整者。
1.2 方法
常規組患者術前使用門冬胰島素注射液行治療,具體操作:選擇門冬胰島素注射液(國藥準字J20150072),皮下注射,0.5~1.0 U/(kg·d),于餐前10 min內用藥,1次/d。
研究組術前使用門冬胰島素注射液聯合甘精胰島素注射液對患者施以治療,具體操作:門冬胰島素注射液用藥方式與常規組一致,在其基礎上聯合甘精胰島素注射液(國藥準字S20190041),皮下注射,0.2 U/(kg·d),1次/d。
兩組患者空腹血糖<8.33 mmol/L時,即可開展手術治療,手術方式均為角鞏膜緣切口超聲乳化術:首先將結膜剪開,于結膜4 mm處,置入超聲乳化刀于板層鞏膜,潛行入透明膠角膜層下轉變刀尖朝向晶狀體表面,進入前房后注入粘彈劑,進行連續環形撕囊,水分離,超聲乳化將皮質和晶狀體核吸除,將人工晶狀體使用配套的推注器置入囊袋,吸除粘彈劑。術后使用妥布霉素地塞米松滴眼液對術眼用藥,4次/d。
1.3 觀察指標
對患者血糖水平、眼表疾病指數、淚液和淚膜以及角膜情況進行分析。血糖水平涵蓋空腹血糖、糖化血紅蛋白、餐后2 h血糖3項內容。眼表疾病指數以眼表疾病指數量表評分為準[7],通過患者手術前后表現進行評定,評定項目涵蓋環境觸發因素、眼表癥狀、視功能3個方面,分值0~100分,分數越低代表患者眼表情況越優異。淚液、淚膜主要指淚液分泌量、淚膜破裂時間3方面。淚液分泌量:不足5 mm,屬于干眼;介于5~10 mm之間,算少,介于15~30 mm之間,正常。淚膜破裂時間:熒光檢測出黑斑時間不足10 s,不穩定;介于10~15 s,穩定;介于15~30 s,正常。
1.4 統計方法
2 結果
2.1 兩組患者血糖指標、眼表疾病指數比較
血糖指標、眼表疾病指數方面,研究組優于常規組,差異有統計學意義(P<0.05),見表1。
表1 兩組患者血糖指標、眼表疾病指數比較(±s)
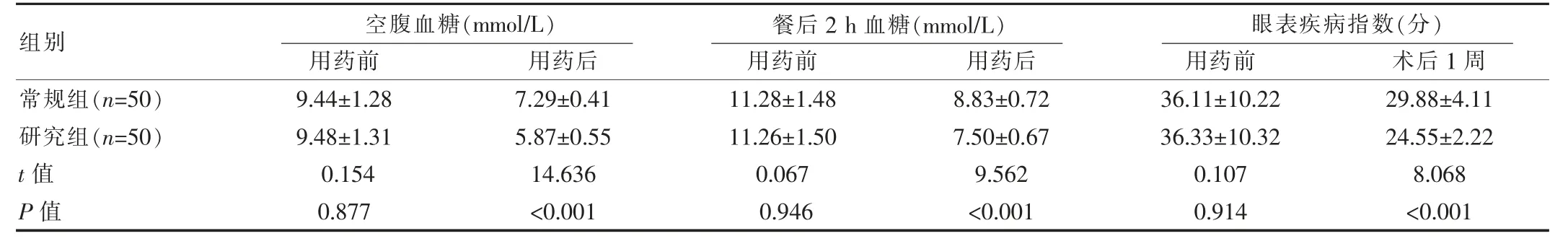
表1 兩組患者血糖指標、眼表疾病指數比較(±s)
組別常規組(n=50)研究組(n=50)t值P值空腹血糖(mmol/L) 餐后2 h血糖(mmol/L) 眼表疾病指數(分)用藥前用藥后用藥前用藥后用藥前 術后1周9.44±1.28 9.48±1.31 0.154 0.877 7.29±0.41 5.87±0.55 14.636<0.001 11.28±1.48 11.26±1.50 0.067 0.946 8.83±0.72 7.50±0.67 9.562<0.001 36.11±10.22 36.33±10.32 0.107 0.914 29.88±4.11 24.55±2.22 8.068<0.001
2.2 兩組患者淚液、淚膜情況比較
治療后,兩組淚液分泌量、淚膜破裂時間、角膜染色評分比較,差異有統計學意義(P<0.05),見表2。
表2 兩組患者淚液、淚膜、角膜情況比較(±s)

表2 兩組患者淚液、淚膜、角膜情況比較(±s)
組別常規組(n=50)研究組(n=50)t值P值術前9.61±1.55 9.56±1.42 0.168 0.866淚液分泌量(mm) 淚膜破裂時間(s)術后1周術后1個月術前術后1周 術后1個月8.51±1.41 12.22±1.66 12.044<0.001 8.88±1.77 11.88±1.69 9.185<0.001 10.33±1.66 10.22±1.33 0.365 0.715 7.41±1.42 9.99±1.56 8.648<0.001 8.51±1.51 11.88±1.55 11.012<0.001
3 討論
伴隨糖尿病患者人數的逐年增加,糖尿病合并白內障患者的人數也隨之增長,臨床對白內障的有效治療方式為超聲乳化術,具有創傷小、恢復快的特征[8-9]。超聲乳化術常用方式為角鞏膜緣切口術,能夠減少手術對患者眼部的不利影響,減少眼內炎性應激反應[10-11]。相關研究表明,白內障患者自身血糖水平紊亂,眼表功能和角膜容易受到損傷,而合并糖尿病者該種情況更加嚴重,因此在為糖尿病合并白內障患者進行超聲乳化術治療時,需要充分考慮患者血糖水平的控制方式,在改善患者血糖水平的同時,確保手術的順利開展,進而提升患者眼表功能、減少角膜傷害[12-13]。同時,糖尿病合并白內障患者手術時會因環境、心理以及生理等因素的影響,出現較為強烈的應激反應,進而增加患者機體胰高血糖素、兒茶酚胺以及皮質醇等指標水平,引起患者血糖水平的大幅度上升,出現應激性高血糖,不僅會影響患者傷口的愈合,而且會增加其并發癥發生率[14-15]。門冬胰島素注射液屬于胰島素類似物,該藥物比可溶性人胰島素起效更快,但其持續時間較短,患者在手術應激反應與血糖水平不平穩的狀態下,容易影響手術的順利開展,對預后效果造成不良影響[16]。甘精胰島素作為一種胰島素類似物,其胰島素雙鏈分別取代一個甘氨酸,并增加兩個精氨酸,其基團的增加,使藥物溶液在酸性條件下澄清,經皮下注射后,與人體偏中性環境融合形成甘精胰島素細小沉淀,降低藥物的釋放速度,使其接近于人體胰島素生理分泌狀態,進而平穩有效地在24 h內對血糖水平予以控制[17-18]。王錚等[19]研究中顯示,糖尿病合并白內障患者進行手術期間,選擇門冬胰島素注射液聯合甘精胰島素注射液聯合用藥,其空腹血糖為(9.49±1.20)mmol/L,餐后2 h血糖為(10.44±2.18)mmol/L,其數據與單純應用門冬胰島素注射液組別相比存在明顯優勢;該次研究中,研究組空腹血糖與餐后血糖分別為(5.87±0.55)、(7.50±0.67)mmol/L,其數據明顯低于常規組(P<0.05);該研究在空腹血糖與餐后2 h血糖方面的數據與王錚等研究結果具有一致性,說明在糖尿病合并白內障患者手術時選擇聯合用藥,其療效更為顯著。
綜上所述,為糖尿病合并白內障患者使用角鞏膜緣切口超聲乳化術進行治療前,選擇甘精胰島素注射液聯合門冬胰島素注射液方式對其血糖水平進行干預,能夠降低患者血糖指標,具有較好的臨床應用價值。

