磁共振成像對乳腺良惡性病變的鑒別診斷價值分析
魏俊麗,齊景林
(解放軍960醫院淄博院區,山東 淄博 255300)
0 引言
乳腺癌是現如今一種較常見的女性多發惡性腫瘤疾病,在全世界女性腫瘤疾病中占據首位,對患者身心健康安全造成了極大威脅[1]。一直以來,臨床將乳腺X線攝影聯合乳腺超聲作為乳腺癌診斷的金標準,且在乳腺病變篩查診斷中具有較高的敏感度,因此此項檢查技術在乳腺疾病篩查中取得了廣泛應用[2]。隨著人們自身健康意識的增強,以及現代醫學影像設備的應用普及,導致乳腺X線攝影及乳腺超聲應用比較受限,無法使臨床診斷標準及精準治療的需求得以滿足。磁共振成像(MRI)技術可從各方向對乳腺部位進行斷層掃描,在軟組織分辨率方面具有較高優勢,尤其是通過應用乳腺專用線圈,以及動態增強MRI、彌散加權成像(DMI)等不同序列的開發,以上均可提升乳腺MRI的圖像質量。將MRI技術在乳腺疾病診斷中具有高軟組織對比度、多方位掃描、多角度掃描、多參數呈現、且精準、安全無創以及無輻射等系列優勢,應用前景較為廣泛[3-4]。因此為判定乳腺良惡性病變,本研究予以此類患者施行MRI技術診斷,并對其鑒別診斷價值進行分析。現報告如下。
1 資料與方法
1.1 一般資料
本次研究均取我院收診乳腺病變患者共計84例為對象,病例收集時間2019年1月至2020年12月。患者年齡最大66歲,最小29歲,均齡(48.12±14.15)歲。經手術探查結果顯示:良性病變共計48例,其中,乳腺炎癥共計8例,小葉增生共計12例,乳腺纖維瘤共計16例,纖維腺瘤共計12例。惡性病變共計36例,其中,導管原位癌共計16例,髓樣癌共計5例,浸潤性小葉癌共計12例,浸潤性導管癌共計3例。
1.2 納入及排除標準
1.2.1 納入標準
臨床均表現有乳腺脹痛、乳頭凹陷等相關癥狀;觸診可見乳腺結節;經影像學檢查前,未行乳腺手術、放射或化療、激素、生物靶向治療等;閱讀知情書,簽字確認后表示同意參與研究
1.2.2 排除標準
罹患其他系統性疾病者或代謝異常者;罹患傳染性疾病者;罹患惡性腫瘤疾病者;
1.3 檢查方法
本組患者均行MRI影像學診斷,方法如下:MRI檢查時采用飛利浦Ingenia3.0TMRI掃描儀作為檢查儀器,指導并輔助患者取仰臥位,依次展開常規掃描、擴散加全成像、動態增強掃描機時間-信號曲線。掃描參數設定如下:TR/TE按照7.0/3.5ms參數進行設定,層厚按照2.0mm參數進行設定,翻轉角設定為10°左右,矩陣按照416×320參數進行設定,視野(FOV)按照300-340mm參數進行設定,層厚按照2.0mm進行設定,之后,展開增強掃描檢查,經患者肘部靜脈予以釓噴酸葡胺(Gd-DTPA),以高壓注射器為注射工具,注射速度控制在3mL/s。注射劑量控制在0.1mmol/kg,動態掃描,掃描次數共計10g。第1期掃描,予以患者注入濃度為0.9%氯化鈉注射液,2-10期實施增強掃描,每期掃描時間控制在60s,10次掃描后予以患者實施MRI橫斷面、矢狀面不同方位進行增強檢查。
1.4 療效評定
根據兩組診斷結果,由2名審片經驗豐富的影像學檢查醫師,選擇感興趣區繪制時間-信號強度曲線圖(TIC)(選擇病灶最大層面、強化最明顯區域為感興趣區,注意避開壞死、癌變區)。病灶根據BIRADS對于病灶形態學與TIC進行準確評價。①增強后形態學涵括有灶性強化類型、腫塊化類型以及非腫塊狀強化類型;②根據kuhl分型標準可將TIC曲線分為以下三種類型:流入型:在動態增強成像觀察時間內信號強度維持不變;平臺型:早期強化后,中后期強化程度維持不變;流出型:早期強化后,中后期強化程度明顯減低。惡性病變診斷標準:TIC曲線為平臺型、流出型;良性病變診斷標準:TIC曲線為流入型。③早期增強率:(增強后-增強前)信號強度/增強前信號強度×100%(注入對比劑60~12s后的信號即為增強后信號強度)。④觀察到達峰值時間,以3min為分界值。對相關指標進行觀察并整理,對比手術探查結果。
1.5 統計學分析
數據分析軟件選取SPSS 23.0,計數資料數據以n/%表示,行χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 臨床診斷與手術探查情況對比
結果顯示,MRI對乳腺病變良惡性鑒別診斷的敏感度79.17%(38/48)、特異性83.33%(30/36)以及準確度80.95%(68/84)。見表1。
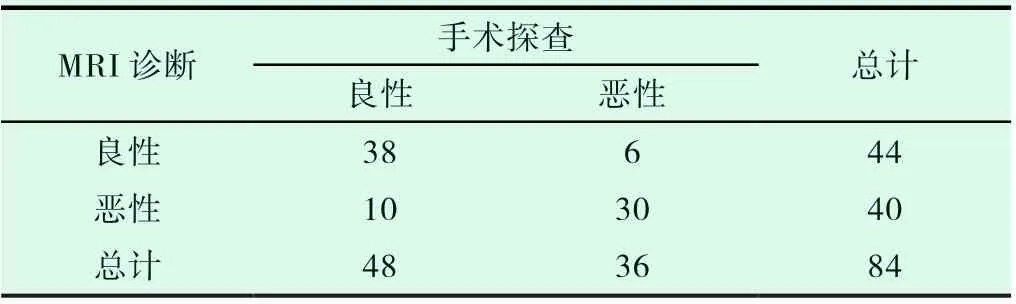
表1 臨床診斷與手術探查情況對比(例)
2.2 本組84例良惡性乳腺病變患者的MRI影像學特征
檢查可知:惡性乳腺病變MRI影像學特征:形態不規則27例,占比71.05%;邊緣光滑10例,占比27.78%;毛刺樣17例,占比47.22%;結節24例,占比66.67%;腫塊10例,占比27.78%;良性乳腺病變MRI影像學特征:形態不規則18例,占比37.50%;邊緣光滑25例,占比52.08%;毛刺樣7例,占比14.58%;結節12例,占比25.00%;腫塊1例,占比2.08%;提示,惡性乳腺病變影像學表現為形態不規則、邊緣不光滑、毛刺、結節腫塊等發生率較良性病變發生率呈更高顯示,統計學意義成立(P<0.05)。見表2。
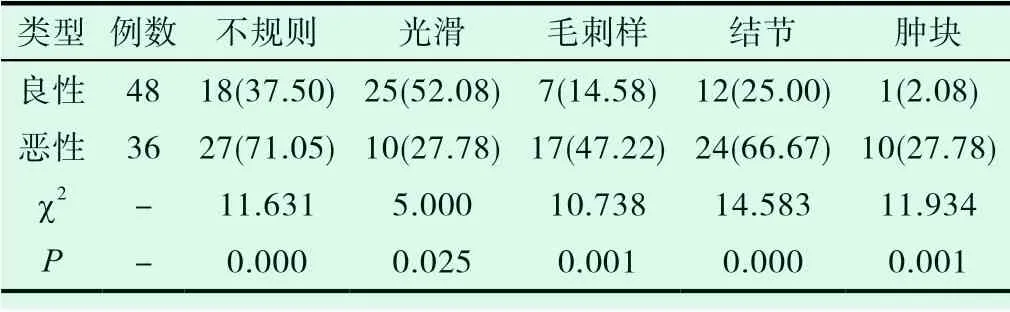
表2 本組84例良惡性乳腺病變患者的MRI影像學特征[n(%)]
3 討論
乳腺病變以女性為主要發病群體,疾病早期無特異性癥狀表現,患者多表現為乳腺腫塊、乳頭溢液及乳房疼痛等癥狀,但臨床難以從臨床表現中對患者病灶類型進行明確判定。臨床研究發現,乳腺病變患者以乳腺炎、乳腺增生、纖維瘤、囊腫、乳腺癌等病變類型比較常見。良性病變發展為乳腺癌的概率較低,而惡性病變將會對患者生命安全造成極大威脅。因此,早期檢查對乳腺病變患者疾病進展具有有效控制作用。
現階段,乳腺病變發生率呈持續增加趨勢,乳腺病變發生率相較于宮頸病變明顯較高,在癌病發病率較高[5]。乳腺癌多發于40歲以上的中年女性群體。此病癥患者如未能得到早期有效診療干預,極易導致乳腺良性病變持續發展并轉化為乳腺癌,對患者生命安全造成極大威脅。乳腺疾病既往以鉬靶X線片、CT及超聲等多種影像學檢查手段進行檢查[6-8]。鉬靶X線片作為檢查乳腺疾病的基礎方式,在腫塊等病變檢查中的靈敏度極具優勢,在早期篩查中具有關鍵作用,但臨床應用時有所受限,難以有效檢出患者微小病變,因此,極易導致誤診、漏診情況的發生,無法取得理想的診療效果。超聲檢查的應用優勢表現在操作簡便、快捷,無放射性情況。可有效檢出囊實性與實質性腫塊的檢出率。可使鉬靶X線片難以顯示的病變形態得以呈現。但由于脂肪組織透聲效果并不理想,導致此檢查方式難以有效呈現微小病灶。MRI通過核磁共振原理,利用儀器向目標檢查進行固定頻率的無線電波透射,而這些波在穿過人體組織不同結構內部時所產生的活動狀況有所不同,然后產出射頻脈沖,再經過線圈快速吸收,總的來說,此檢查技術可從人體中獲取電磁信號并利用圖像重建的成像技術。MRI具有檢查方便、安全快捷、無輻射等多種應用優勢,且其優勢體現在多方位、多序列呈現,且軟組織及空間分辨率較高等方面[9-10]。可使患者檢查部位的血管密度及通透性、病灶邊界清晰狀況得以清晰顯示,有助于影像醫師對患者疾病作出準確診斷,且該檢查方式對患者身體無損傷,檢查費用不高,將其用于鑒別診斷乳腺良惡性疾病中可取得了顯著效果[11-12]。MRI動態增強掃描是在病灶組織血液動力學原理基礎上,以對比劑充盈程度對患者病灶內的血供情況及強化程度進行準確判斷。一般情況下,惡性腫瘤中的毛細血管比較豐富,血流可快速供應且流量較大,通透性較高,因此,通過注射對比劑后對環形或不規則強化可清晰觀察。而相較于惡性腫瘤,良性腫瘤的血供情況明顯不足,MRI動態增強掃描可對乳腺病變患者良、惡性進行準確鑒別[13-15]。
臨床上,通過MRI檢查,可清晰顯示乳腺病變患者病灶的形態結構及邊緣狀況,可使檢查人員對其良惡性性質進行準確辨別判斷[14-15]。本研究結果證實,通過MRI檢查可使其病變部位的細胞生長情況、新生毛細血管分布情況得以清晰顯示,進而對其病變部位的良惡性質做出準確判斷。通過MRI檢查有利于乳腺病變患者發病早期做出有效診斷,從而可減少乳腺惡性病變發生率,促進患者臨床疾病治愈率及預后生存率的提升。此外,本研究中,MRI對乳腺病變良惡性鑒別診斷的敏感度、特異性及準確度分別為79.17%、83.33%、80.95%。相較于良性乳腺病變患者,惡性乳腺病變發生形態不規則表現特點、邊緣不光滑表現特點、毛刺表現特點、結節腫塊表現特點的風險性更高。
綜上,MRI檢查技術用于診斷乳腺病變中,可使其乳腺良惡性病變的診斷率得以顯著提升,可使其乳腺形狀類別、邊緣情況、軟組織結構特點、血管分布等特點均得以清晰顯示,臨床診斷效果顯著。本研究意義在于證實了MRI技術用于鑒別診斷乳腺良惡性病變的實際價值。但本研究亦存在不足之處,如樣本量較少、研究對象來源于單一中心,值得進一步研究應用,如擴大研究規模,增加 樣本量。

