對妊娠期糖耐量異常孕婦實施產科門診護理干預的效果評價
丁媛媛
(廣饒縣人民醫院婦幼保健門診,山東 東營 257300)
妊娠期糖耐量異常(GIGT)是指女性孕前正常而孕后出現葡萄糖耐量輕度減低者,是一種介于正常血糖與妊娠期糖尿病之間的過渡階段[1]。GIGT孕婦具有較高的可逆性,但若在孕期未開展有效干預,極易發展為妊娠糖尿病(GDM)。GDM不僅會影響母體代謝,同時也會對胎兒代謝造成不良影響[2]。因此,對該類孕婦開展早期有效的護理干預措施具有積極意義。研究顯示[3],針對GIGT孕婦開展全面、系統的管理與宣教能有效降低相關并發癥風險,減少醫療費用。本研究探討了對門診接診的GIGT孕婦開展產科門診護理的臨床應用價值,報告如下。
1 資料與方法
1.1 一般資料
選擇2019年1月—2020年9月門診接診的GIGT孕婦74 例,按照隨機數字表法分為對照組和觀察組,每組37 例。對照組孕婦年齡(28.74±1.26) 歲;初產婦21 例,經產婦16 例;有流產史4 例。觀察組孕婦年齡(28.63±1.24) 歲;初產婦19 例,經產婦18 例;有流產史5 例。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。所有孕婦均符合GIGT的相關診斷標準[4]。
1.2 納入和排除標準
納入標準:均在我院建檔、產檢并分娩的單胎妊娠孕婦;病史資料完整;孕婦及其家屬對研究知曉,并簽訂知情同意書;本研究經我院倫理委員會批準。排除標準:伴有認知障礙或精神疾病孕婦;拒絕填寫調查問卷者;伴有自身免疫性疾病或者嚴重軀體疾病者。
1.3 方法
對照組GIGT孕婦接受常規門診孕期保健宣教,即給予營養指導、產前檢查、孕期教育等,同時向孕婦及其家屬詳述GDM的相關知識,定期進行血糖監測及控制飲食等指導教育。
觀察組在對照組基礎上開展門診護理干預管理,內容如下。第一,健康宣教:在產科門診干預期間向孕婦及其家屬詳述妊娠期糖尿病的相關知識,例如發病機制、預防措施及其對母嬰雙方造成的危害,促使其對疾病有正確的認知,掌握疾病控制的必要性與重要性,從而強化遵醫行為。第二,飲食指導:根據孕婦妊娠期體質量指數(BMI)制訂詳細的增重目標,對BMI低于18.5 kg/m2的孕婦,每周增重500 g,BMI 18.5~23.9 kg/m2的孕婦,每周增重400 g,BMI高于23.9 kg/m2的孕婦,每周增重300 g。向孕婦發放每周飲食計劃表,記錄每餐重量、名稱,每日進食為3次主餐3次輔餐。第三,運動指導:適當的運動能促使糖代謝,有助于消化機體內過量血糖,有效控制體質量;同時,結合孕婦的興趣愛好、家庭特點等選擇合適的運動項目,并合理規劃運動強度、時間及頻率。孕婦運動每周不低于3 次,于進食1 h后進行運動,每次0.5 h,注意心率不可大于120 次/min。第四,血糖監測:叮囑孕婦定期前往產科門診進行孕檢,并檢查血糖變化,針對血糖控制效果不佳的孕婦,分析其影響因素,給予針對性護理干預對策。
1.4 觀察指標
兩組均定期對孕婦進行電話隨訪,研究期間兩組各失訪1 例。觀察分析兩組孕婦入組時、孕36周、分娩時血糖指標[空腹血糖(FPG)、餐后2 h血糖(2 h PPG)]、體質量變化情況,比較孕期并發癥及不良分娩結局。
1.5 統計學方法
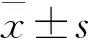
2 結 果
2.1 兩組血糖指標比較
兩組孕婦入組時FPG水平及孕36 周、分娩時FPG水平比較,差異無統計學意義(P>0.05);觀察組孕36 周和分娩時2 h PPG水平均低于對照組,差異有統計學意義(P<0.05)(見表1)。
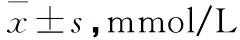
表1 兩組孕婦入組時和孕36周及分娩時血糖指標比較
2.2 兩組體質量比較
兩組孕婦入組時體質量比較,差異無統計學意義(P>0.05);觀察組孕婦孕36周、分娩時體質量以及孕婦孕期增重值低于對照組,差異有統計學意義(P<0.05)(見表2)。
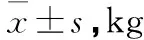
表2 不同時間點體質量比較
2.3 兩組孕期并發癥和不良分娩結局比較
兩組胎膜早破、巨大兒、產后出血發生率比較,差異無統計學意義(P>0.05);觀察組GDM和妊娠期高血壓(HDCP)及早產發生率均低于對照組,差異有統計學意義(P<0.05)(見表3)。
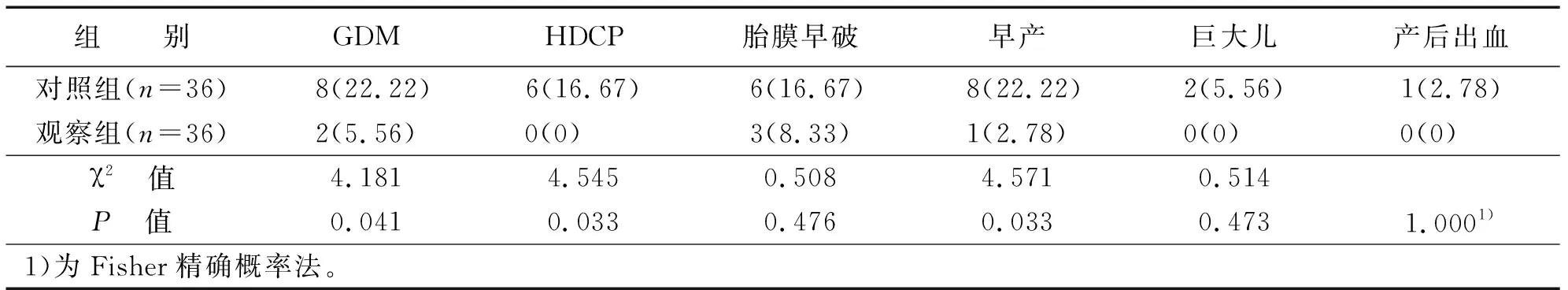
表3 兩組孕期并發癥和不良分娩結局比較 例(%)
3 討 論
GIGT是孕婦圍生期較常見的疾病,可逆性較高,極易發展為糖尿病,對母嬰雙方生命安全構成威脅[5]。同時血糖控制不良時,孕婦的機體抵抗力也隨之降低,極易引發各種感染。妊娠期是特殊的生理過程,應用藥物控制血糖可能會給胎兒帶來一定負面影響,同時也會給孕婦帶來一定心理負擔,具有較大的局限性[6]。因此,需強化孕期運動、飲食等方面的管理,從而降低并發癥風險。而常規護理內容過于籠統,通常憑借臨床經驗決定,忽略了個體差異性,干預效果較差,極易造成飲食結構不合理、過度飲食控制、進食量波動大等狀況,導致血糖控制不佳。產前健康教育管理,能對孕婦的運動、血糖、飲食等方面進行持續性、針對性管理,并制訂明確的實施方式與目標,不斷強化孕婦及其家屬對疾病的相關認知程度,改變其不良生活習慣,充分發揮家屬的監督作用,避免不利因素,促使孕期血糖得以有效控制[7]。
本研究發現,孕36 周、分娩時兩組孕婦FPG水平組間比較,差異無統計學意義,但觀察組2 h PPG水平低于對照組。這是由于觀察組根據孕婦妊娠期BMI給予針對性飲食指導,促使膳食結構更加科學合理,在保障母體與胎兒攝取充足的熱量與營養的基礎上,降低對餐后血糖的影響。同時通過指導孕婦適當的運動可對機體胰島素受體水平進行調節,提升胰島素對抗性,強化對糖的利用率,促進糖脂代謝,從而達到控制血糖與體質量增長的目的。代明甫等[8]研究提出,在妊娠期間,母體體質量過度增長是導致糖代謝異常的危險因素之一。其次,本研究發現,觀察組孕婦孕36 周、分娩時體質量以及孕期增重值顯著低于對照組,且觀察組GDM和HDCP及早產發生率低于對照組,這是因為對孕婦圍生期健康教育管理,能定期對孕婦進行電話隨訪,提醒孕婦定期產檢,并檢查血糖變化,針對血糖控制效果不佳的孕婦,分析影響因素,給予針對性護理干預對策[9]。因此,針對GIGT孕婦早期開展產科門診護理干預是預防孕婦發生GDM的重要措施。
綜上所述,給予GIGT孕婦產科門診護理干預,能有效控制其血糖水平與體質量,降低孕期并發癥發生率,改善分娩結局。

