IDO1和IL-10在喉鱗狀細胞癌組織中的表達及其與臨床病理特征和預后的關系研究*
彭麗娜,武川軍,馮志星,趙倩
(邯鄲市中心醫院 耳鼻喉科,河北 邯鄲056001)
原發性喉癌以喉鱗狀細胞癌(laryngeal squamous cell carcinoma, LSCC)最為常見,患者以聲嘶、咳嗽、呼吸困難為主要臨床表現,早期確診并根據個體化病情采取合理的治療方案是提升患者5年生存率的最可靠方式[1-2]。腫瘤細胞迅速增殖、侵襲、遷移等是導致患者生存時間短、預后不良的重要因素,故尋找腫瘤惡性演進過程中扮演重要角色的分子是后續靶向治療的基礎,對早期明確腫瘤惡性程度及治療方案的選擇具有重要意義。吲哚胺2,3-雙加氧酶1(indoleamine 2, 3-dioxygenase 1, IDO1)是肝外色氨酸沿犬尿氨酸途徑分解代謝過程中的一種限速酶,已被證實在宮頸癌[3]、食管癌[4]等惡性腫瘤組織中呈異常高表達,并且參與腫瘤細胞的增殖、遷移等過程,與患者的不良預后密切相關。 白細胞介素-10(Interleukin-10, IL-10)是腫瘤發生過程中重要的免疫抑制因子,IL-10 在甲狀腺癌[5]、胰腺癌[5]等腫瘤中高表達,參與腫瘤細胞周期調控、免疫逃逸、遷移等過程,與腫瘤的惡性程度和不良預后相關。目前關于IDO1、IL-10 在喉鱗狀細胞癌組織中的表達及其對疾病預后的影響研究不多,本次研究以此為切入點展開分析,旨在明確檢測IDO1、IL-10 表達在LSCC 病情評估、預后判斷中的作用。
1 資料與方法
1.1 一般資料
選取2015年7月—2017年7月邯鄲市中心醫院進行喉部腫瘤切除術治療且術中病理確診為LSCC 的患者89 例作為研究對象。其中,男性48例,女性41 例;年齡32~78 歲,平均(59.38±8.21)歲;體質量指數(BMI)為21~27 kg/m2,平均(24.03±2.17)kg/m2。術中留取患者的LSCC 組織及癌旁組織標本各89 份。本研究經醫院醫學倫理委員會審核批準,患者簽署知情同意書。
1.2 納入和排除標準
納入標準:①符合LSCC 診斷,首次確診并接受治療、既往無相關病史;②根治性手術前無放化療等保守治療;③合并喉部嚴重感染性疾病;④年齡18~80 歲。排除標準:①復發性喉癌、喉腺癌;②合并其他原發惡性腫瘤疾病;③妊娠或者哺乳期女性;④拒絕接受隨訪者。
1.3 免疫組織化學法檢測標本組織中IDO1、IL-10 表達
所有標本組織均離體后2 h 內放入4%甲醛中固定24 h,石蠟包埋,常規病理蘇木精-伊紅染色。常規石蠟切片,每張切片厚4 μm。免疫組織化學法檢測標本組織中IDO1、IL-10 的表達。免疫組織化學試劑盒購自上海西唐生物科技公司,具體操作按試劑盒說明書步驟進行。一抗為鼠抗人單克隆抗體(濃度1∶30),每次染色均使用PBS 作為一抗的陰性對照。在高倍顯微鏡下觀察可見,LSCC組織細胞中IDO1、IL-10 分別定位于胞質、胞核,呈淺黃色及棕褐色顆粒染色。單個標本隨機選取10 個視野。染色面積計分標準如下:無著色為0分,<25%著色為1 分,25%~50% 著色為2 分,>50%著色為3 分;染色強度計分標準如下:不顯色為0 分,淺棕黃色為1 分,棕黃色為2 分,棕褐色為3 分。表達陽性情況以染色面積積分+染色強度積分進行判斷,設0分為“-”,1~2分為“+”,3~4 分為“++”,5~6 分為“+++”。將“+”“++”“+++”均判定為陽性。
1.4 隨訪
采用門診或住院復查、電話回訪等方式進行隨訪,隨訪終點為2019年9月1日或者患者死亡時間點,記錄平均生存時間。
1.5 統計學方法
數據分析采用SPSS 20.0 統計軟件。計量資料以均數±標準差(±s)表示,比較用t檢驗;計數資料以例(%)表示,比較用χ2檢驗;繪制Kaplan-Meier 生存曲線,比較用Log rank χ2檢驗;采用Cox 多因素風險回歸模型分析預后的影響因素。P<0.05 為差異有統計學意義。
2 結果
2.1 LSCC 組織與癌旁組織中IDO1 和IL-10 表達陽性率的比較
LSCC 組織中IDO1 表達陽性率與癌旁組織比較,差異有統計學意義(P<0.05),LSCC 組織高于癌旁組織;LSCC 組織中IL-10 表達陽性率與癌旁組織比較,差異有統計學意義(P<0.05),LSCC 組織高于癌旁組織。見表1 和圖1。
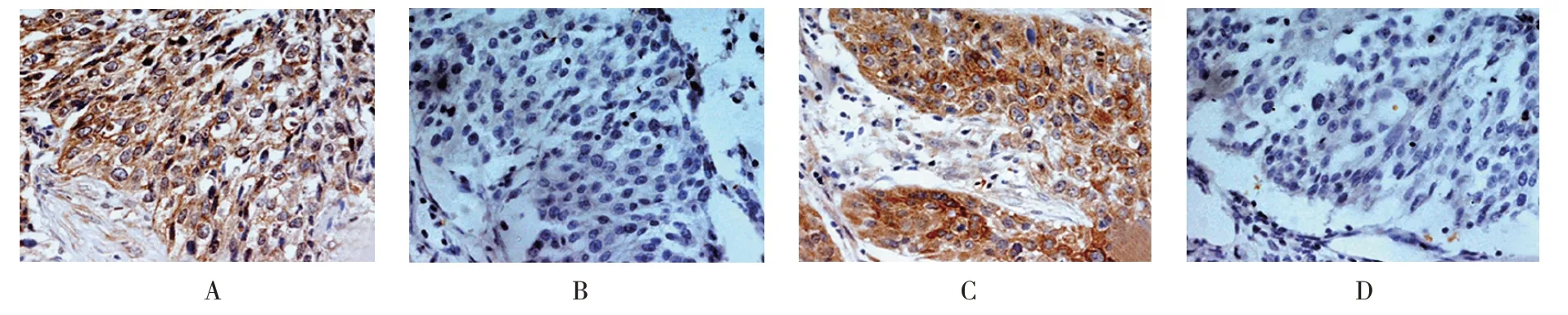
圖1 LSCC組織及其癌旁組織中IDO1、IL-10表達 (HTC×400)

表1 LSCC組織與癌旁組織中IDO1和IL-10表達陽性率的比較 [n=89,例(%)]
2.2 不同臨床病理特征LSCC 患者IDO1 和IL-10表達陽性率的比較
不同TNM 分期、分化程度、淋巴結轉移、遠處轉移的LSCC 患者IDO1、IL-10 表達陽性率比較,差異有統計學意義(P<0.05);不同性別、年齡、腫瘤位置的LSCC 患者IDO1、IL-10表達陽性率,差異無統計學意義(P>0.05)。見表2。
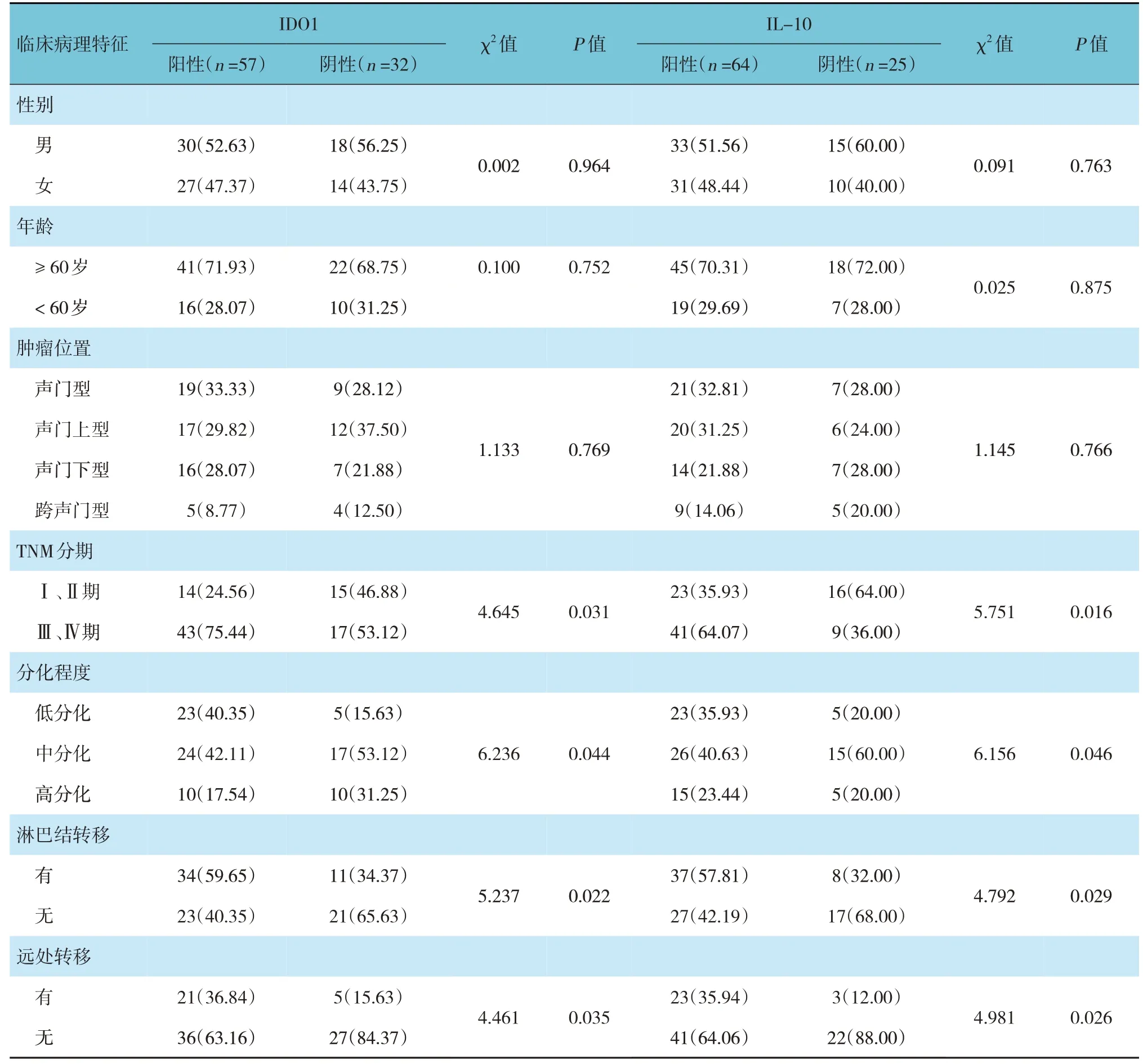
表2 不同臨床病理特征LSCC患者IDO1和IL-10表達陽性率的比較 例(%)
2.3 IDO1 和IL-10 表達與預后的關系
繪制Kaplan-Meier 生存曲線并進行Log rank χ2檢驗,與IDO1、IL-10 陰性患者比較,IDO1、IL-10陽性患者的總生存時間明顯縮短(P<0.05)。截至到隨訪時間,IDO1 陽性組的術后總生存率為35.09%(20/57)、術后中位生存時間為24 個月,IDO1 陰性組的術后總生存率為46.88%(15/32)、術后中位生存時間為35 個月。兩組比較,差異均有統計學意義(χ2=6.015,P=0.014)。IL-10 陽性組的術后總生存率為32.81%(21/64)、術后中位生存時間為27 個月,IL-10 陰性組的術后總生存率為48.00%(12/25)、術后中位生存時間為33 個月。兩組比較,差異均有統計學意義(χ2=5.164,P=0.023)。見圖2。
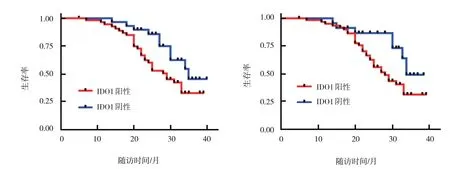
圖2 IDO1、IL-10陽性表達與IDO1、IL-10陰性表達患者的生存曲線
2.4 LSCC患者預后的影響因素分析
建立Cox 比例風險回歸模型,以TNM 分期、分化程度、淋巴結轉移、遠處轉移、IDO1、IL-10為自變量,以預后狀況為因變量,賦值1=死亡,0=生存,t=生存期,其他各變量賦值見表3。采用逐步后退法,以進行自變量的選擇和剔除,設定α入=0.05,α出=0.10。Cox 回歸結果顯示,TNM 分期較高[=1.351(95% CI:1.055,1.730)]、分化程度較低[=0.734(95% CI:0.562,0.959)]、淋巴結轉移[=1.448(95%CI:1.095,1.915)]、遠處轉移[=1.246(95%CI:1.035,1.500)]、IDO1 陽性表達[=1.575(95% CI:1.156,2.146)]、IL-10 陽性表達[=1.771(95% CI:1.250,2.508)]是LSCC 患者預后的 影響因素(P<0.05)。見表3。
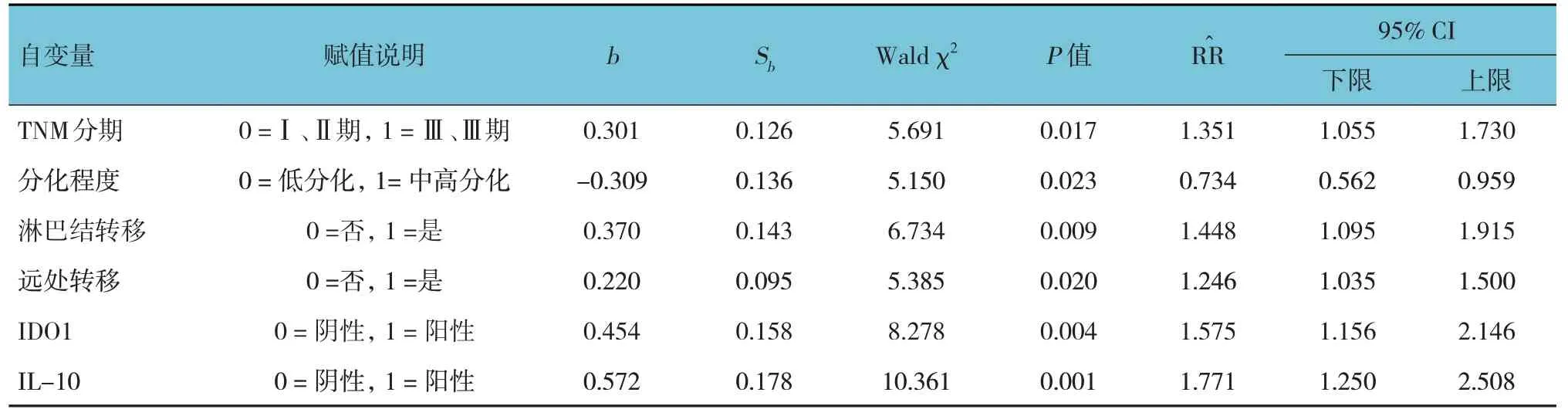
表3 LSCC患者預后影響因素的Cox多因素風險回歸模型參數
3 討論
LSCC 惡性程度較高,早期易出現侵襲、轉移,嚴重威脅患者生命安全[7]。有研究指出免疫逃逸在LSCC 發生、發展中發揮重要作用,故明確對機體免疫功能產生關鍵性影響作用的分子可能對日后的治療具有重要意義[8]。IDO1異常高表達可促使細胞中色氨酸耗竭,使多種細胞失去正常功能,并且抑制免疫細胞增殖,對機體正常抗腫瘤免疫功能產生負面影響[9-10]。IL-10 也是一種重要的免疫抑制因子,通過促進Th2 細胞增殖、抑制Th1 細胞增殖、抑制APC抗原遞呈功能,最終影響細胞毒性T淋巴細胞對腫瘤的識別[11-13]。關于IDO1、IL-10 在LSCC 組織中的表達已有初步報道[14-15],但關于上述分子對LSCC 病情及預后的影響研究涉及不多。鑒于這一現狀,本研究以LSCC 組織中IDO1、IL-10 的表達為切入點,發現LSCC 組織中IDO1、IL-10 的陽性表達率高于癌旁組織,這一結果說明IDO1、IL-10的異常高表達參與了LSCC的發生、發展。
臨床病理特征可從不同方面客觀反映患者病情嚴重程度,故衡量蛋白表達情況與病理特征的相關性可間接說明該蛋白對病情嚴重程度的影響[16-17]。文中根據腫瘤組織中IDO1、IL-10的表達陽性與否對入組患者進行二次分組,通過比較其性別、年齡、腫瘤位置、TNM分期、分化程度、淋巴結轉移、遠處轉移等因素后發現:TNM分期高、分化程度低、合并淋巴結轉移及遠處轉移的患者IDO1、IL-10 陽性表達率更高,說明高表達的IDO1、IL-10 是LSCC 惡性程度高的重要標志,與既往研究所述IDO1、IL-10在腫瘤進展中發揮的作用吻合。IDO1、IL-10表達增加后可對機體免疫系統造成不同程度抑制,促使腫瘤細胞發生免疫逃逸,并加速病情進展,這可能是高表達IDO1、IL-10的LSCC患者病理特征不理想的核心原因之一。
本研究對入組患者進行術后長期隨訪并發現,IDO1、IL-10 陽性表達者生存時間較短,說明IDO1、IL-10 高表達對LSCC 患者的遠期生存具有負面作用。使用Cox 多因素風險回歸模型探討對LSCC 患者生存時間產生直接影響的因素,發現較高的TNM 分期、較低的分化程度、淋巴結轉移、遠處轉移、IDO1 陽性表達、IL-10陽性表達均是縮短患者生存時間的危險因素。該結果推測與IDO1、IL-10 高表達后促進LSCC 病情進展相關。IDO1、IL-10 表達陽性與LSCC惡性程度以及患者的不良預后相關,提示可以將IDO1、IL-10 應用到LSCC 的臨床診斷和預后評估當中,并且早期聯合檢測有助于預測LSCC 的預后風險,從而為臨床制訂針對性干預方案提供參考。
綜上所述,LSCC 組織中IDO1、IL-10 表達陽性率較癌旁組織異常升高,且陽性表達患者的TNM 腫瘤分期較高、分化程度較低、合并淋巴結轉移及遠處轉移的比例較高,同時是導致患者遠期生存時間縮短的危險因素之一。IDO1、IL-10表達可能是影響LSCC 發生、發展的重要分子之一,干擾其表達對疾病病情及預后的影響研究有望在日后進一步展開。

