慢性心力衰竭合并低T3綜合征的預后分析
裴振瑩 鮑海龍 張善穩
(貴黔國際總醫院心內科,貴州 貴陽 550018)
慢性心力衰竭(CHF)是以呼吸困難、腳踝水腫、乏力等典型癥狀為特征的臨床癥候群,可伴隨頸靜脈壓升高、肺部啰音、外周水腫等癥狀。甲狀腺激素(TH)通過基因組和非基因組介導的作用,在生理和病理狀態下對于心臟收縮性、心率、舒張功能和系統性血管阻力方面具有重要的心血管穩態作用,還對心臟和心血管血流動力學產生影響。本文主要探討低T3綜合征在評估慢性中重度心力衰竭患者預后時作為臨床和功能參數的輔助作用。
1 資料與方法
1.1研究對象 收集貴黔國際總醫院2019年10月至2020年10月期間住院治療的慢性中重度心力衰竭患者,所有患者入院時均按照紐約心功能分級評估心功能Ⅱ~Ⅳ級,住院期間心力衰竭病史均>6個月,且接受了抗心力衰竭的藥物治療。從初始樣本中排除13例臨床證據顯示膿毒癥、敗血癥或其他嚴重系統性疾病的患者,排除既往患有甲狀腺功能減退癥3例、甲狀腺炎1例等甲狀腺疾病史患者,排除服用胺碘酮等可能導致甲狀腺水平改變的患者4例,共入選患者130例患者。其中導致患者心力衰竭的原發疾病為高血壓性心臟病45例、冠狀動脈粥樣硬化性心臟病51例、原發性擴張型心肌病15例、心臟瓣膜病11例、肥厚型心肌病3例、先天性心臟病1例、心律失常性心肌病4例。根據患者T3水平,分為慢性心力衰竭合并低T3綜合征組(n=42)和慢性心力衰竭不合并低T3綜合征組(n=88),分別記錄兩組的各項指標。
1.2數據采集 入院后采集患者性別、年齡、吸煙史、糖尿病史、高血壓病史,測量患者總膽固醇、低密度脂蛋白、NT-proBNP、肌酐、血紅蛋白;計算患者BMI并記錄,計算患者的eGFR等指標,通過超聲心動圖測定左心室射血分數和左心室舒張末期直徑,記錄患者心電圖、動態心電圖有無房性心律失常、室性心動過速,記錄患者使用的抗心衰藥物使用情況如ACEI、ARB、β阻滯劑、醛固酮受體拮抗劑使用情況。采用貝克曼DXI800 免疫分析儀測定甲狀腺素,參考值范圍:超敏人促甲狀腺激素(TSH)0.340~5.600 mIU/L,游離三碘甲狀腺原氨酸(FT3)3.10~6.31 nmol/L,游離甲狀腺腺素(FT4)7.900~14.400 nmol/L。出院后平均隨訪(5.02±1.58)個月,記錄患者再次入院或死亡事件。
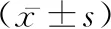
2 結 果
2.1一般資料分析 130例慢性心力衰竭患者中,低T3組42例,非低T3組88例。兩組患者在年齡、糖尿病、NYHA分級、左心室橫徑、NT-proBNP值、血紅蛋白、室性心動過速、FT3值有統計學差異(χ2=4.399、2.014、4.399,t=2.793、2.501、2.288、2.382、12.386,P均<0.05),兩組再次入院1死亡人數比較差異有統計學差異(χ2=24.44P<0.05)。見表1。

表1 一般資料分析
2.2Logistic回歸分析 結果顯示,高齡、合并糖尿病、高NYHA分級、室性心律失常、低血紅蛋白、低FT3水平是慢性心衰患者再住院或死亡的危險因素。將年齡、糖尿病、NYHA分級、入院時NT-proBNP、左心室橫徑、血紅蛋白、室性心律失常、FT3水平帶入Logistic多因素回歸分析,結果顯示高齡、合并糖尿病、高NYHA分級和低FT3水平是慢性心衰患者再住院或死亡的獨立危險因素。見表2。

表2 慢性心衰患者再住院或死亡的單因素和多因素Logistic回歸分析
2.3生存分析 通過 Kaplan-Meier 分析,低T3綜合征患者出院后復合終點(死亡或再次入院)發生率明顯高于T3水平正常的患者(χ2=29.827,P=0.000);而生存分析亞組中低T3綜合征的生存率也明顯低于T3水平正常組(χ2=18.787,P=0.000)。見圖1~2。

圖1 低T3綜合征與T3正常組的出院復合終點事件生存率

圖2 低T3綜合征與T3正常組患者生存率
3 討 論
臨床工作中發現,心力衰竭病情越重的患者,T3水平越低。在本研究中,我們發現T3水平是慢性心力衰竭患者再次入院和死亡的獨立預測因子。即使在高齡、糖尿病、高NT-proBNP水平、高NYHA分級的患者,低T3水平也具有預后價值。而如左心室射血分數、左室舒張末期直徑等經常被認為是心力衰竭預后的預測因子卻未能展現。可能因為左心室射血分數、左室舒張末期橫徑較高的患者往往伴有高NT-proBNP水平,而NT-proBNP更能量化、準確的反應目前的心衰程度。本研究中主要以高血壓、冠心病所致的心衰患者為主,故可以解釋在結果中射血分數并非是心衰患者預后的獨立影響因素,且高NT-proBNP水平顯示為獨立的預測因子,這與臨床研究相符[1-2]。心力衰竭患者的FT3水平和TT3水平都與患者全因死亡率相關,都可以作為患者的獨立危險因素[3],本文為回顧性研究,部分患者僅檢驗了FT3水平而放棄了TT3水平的檢驗。故目前FT3和TT3水平哪個更為有效,尚需進一步研究。本研究中,高齡、糖尿病、低血紅蛋白、高NT-proBNP、合并室性心動過速同樣是心力衰竭患者預后的獨立危險因素,這些因素均可能導致患者T3水平下降。通過單因素和多因素Logistic回歸分析,仍證實低T3是心衰患者的獨立危險因素。通過Kaplan-Meier分析發現,低T3綜合征組患者無論是再次入院率和死亡率均明顯高于T3正常組。這2個關鍵指標均提示低T3綜合征與患者的預后明顯相關。故下一步有必要研究T3替代治療是否能改善患者的預后。
研究[4]證實低T3水平與患者的死亡率有關,對于是否改善T3水平可改善心衰患者的預后目前也有部分相關研究。K.Ito等[5]在慢性心力衰竭動物模型中用生理劑量T3能恢復心肌細胞Ca2+循環和轉運蛋白的表達,并恢復心肌細胞的收縮功能。一項隨機、雙盲、安慰劑對照的研究[6]顯示,穩定的慢性心力衰竭合并低T3綜合征患者使用T3替代治療6周后,在6分鐘步行試驗、左室EF值和NT-proBNP水平方面得出有益的效果。其他的幾項研究也都顯示使用T3治療可緩解患者的癥狀,改善臨床指標[7-8]。但目前仍沒有大規模的臨床證據證明使用T3替代治療可改善患者的再次入院率及死亡率等關鍵指標。故需要進一步的大量臨床研究來證實低T3綜合征與心力衰竭的關系。
本文結果顯示,慢性心衰合并低T3綜合征患者出院后死亡率和再次入院率均高于正常組患者,故T3測量有助于心力衰竭患者的預后評估,可作為心衰患者常規的臨床預后指標的補充。臨床應重視慢性心力衰竭患者的甲狀腺功能檢測結果及低T3綜合征對慢性心力衰竭患者預后的判斷價值。

