生脈散合真武湯加減治療陰陽兩虛型老年慢性心力衰竭的臨床觀察
王建戩
(山西中醫藥大學附屬醫院,山西 太原 030024)
慢性心力衰竭(chronic heart failure,CHF)是各種心血管疾病的終末階段。近年來受老年群體冠心病、心肌梗死等心血管疾病高發的影響,CHF發病率有顯著升高趨勢[1-2]。目前,臨床主要采用西藥治療CHF,盡管具有一定的效果,但長期使用可能產生耐藥性,影響整體治療效果。CHF屬中醫“喘證”“水腫”“心悸”范疇,為陰陽兩虛、本虛標實之證,以陽虛、氣虛為本,以痰濁內阻、血脈瘀阻為標,治則以溫補陽氣為主,兼滋陰養血[3]。生脈散、真武湯均為中醫名方,兩方合用可治療陽虛水泛兼氣陰兩傷證。本研究探討生脈散合真武湯加減治療陰陽兩虛型老年CHF的臨床療效,現報道如下。
1 臨床資料
1.1 一般資料 選取2018年10月至2020年9月在山西中醫藥大學附屬醫院治療的116例陰陽兩虛型老年CHF患者進行研究,隨機分為觀察組和對照組各58例。對照組男29例,女29例;年齡60~74歲,平均(65.98±2.25)歲;體質量指數18~26 kg/m2,平均(21.28±1.03)kg/m2;病程1~5年,平均(3.11±0.33)年。觀察組男32例,女26例;年齡60~73歲,平均(66.45±2.31)歲;體質量指數18~26 kg/m2,平均(21.36±1.08)kg/m2;病程1~5年,平均(2.96±0.36)年。兩組患者性別、年齡、體質量指數、病程等一般資料比較,差異均無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會審批通過(審批號:201810015)。
1.2 診斷標準
(1)西醫診斷標準:參考《中國心力衰竭診斷和治療指南2014》中的相關診斷標準[4]。休息或活動時出現呼吸困難、勞累、踝部水腫癥狀;心動過速,呼吸急促,肺部啰音,頸動脈充盈,周圍性水腫,肝臟腫大;靜息時有心臟結構及功能異常的客觀證據,包括心臟擴大、心功能異常。
(2)中醫診斷標準:參考《慢性心力衰竭中醫診療專家共識》中陰陽兩虛型CHF的辨證標準[5]。癥見氣喘,水腫,胸悶,乏力,舌質胖、色淡紅,脈沉細無力,或數,或結代。
1.3 納入標準 符合上述診斷標準;年齡≥60歲;美國紐約心臟病協會(NYHA)分級Ⅱ~Ⅲ級[4];患者及其家屬對本研究知情,并簽署知情同意書。
1.4 排除標準 其他類型CHF者;伴嚴重肝、腎功能缺陷者;過敏體質者;有精神疾病及認知缺陷者;有造血系統疾病者;腫瘤疾病者。
2 治療方法
2.1 對照組 采用常規西藥治療,治療過程中囑患者注意休息、低鹽低脂飲食,必要時吸氧,并注意糾正酸堿平衡及電解質紊亂。精氨酸培哚普利片(Les Laboratoires Servier Industrie,注冊證號H20140800)口服,每次2 mg,每日1次,根據患者的耐受情況逐漸增加至4~8 mg,每日1次;琥珀酸美托洛爾緩釋片(AstraZeneca AB,注冊證號 H20140780)口服,每次47.5 mg,每日1次,根據患者的耐受情況逐漸增加至200 mg,每日1次;螺內酯片(國藥集團武漢中聯四藥藥業有限公司,國藥準字H42020343)口服,每次10 mg,每日1次,根據患者的耐受情況逐漸增加至20 mg,每日1次;呋塞米片(云鵬醫藥集團有限公司,國藥準字H34020909)口服,每次20 mg,每日1次,必要時可增加劑量,但不超過每日40 mg。治療3個月。
2.2 觀察組 在對照組基礎上給予生脈散合真武湯加減治療,處方:炮附片(先煎)、人參片、赤芍、白芍、茯苓、白術、生姜、麥冬各9 g,丹參15 g,五味子、紅花各6 g。下肢水腫者,加葶藶子20 g(包煎);脈結代者,加甘松9 g,玉竹12 g;脈緩者,加麻黃6 g,細辛3 g。每日1劑,加水1 000 m L,浸泡30 min,武火煮開,再用文火煎取400 m L,分早晚溫服。治療3個月。
3 療效觀察
3.1 觀察指標 ①中醫證候積分。比較兩組患者治療前后中醫證候積分,參考《中藥新藥臨床研究指導原則(試行)》對氣喘、胸悶、乏力、水腫進行評分,按無、輕度、中度、重度依次計0、2、4、6分,總分0~24分[6]。②心功能指標。比較兩組患者治療前后心功能指標,包括左心室射血分數(LVEF)、心臟指數(CI)及心排血量(CO),采用美國惠普100超聲心動圖儀檢查。③比較兩組患者治療前后白細胞介素-33(IL-33)、生長刺激表達基因2蛋白(ST2)表達水平,采用非抗凝真空管采集清晨空腹肘靜脈血2 m L,離心半徑8 cm,轉速3 500 r/min,時間10 min,采集上層血清,使用上海康朗生物科技有限公司的IL-33酶聯免疫試劑盒及ST2酶聯免疫試劑盒分別測定IL-33、ST2水平。④臨床療效。
3.2 療效評定標準 顯效:NYHA分級改善2級及以上或恢復至Ⅰ級,乏力、呼吸困難等臨床癥狀消失;好轉:NYHA分級改善1級,臨床癥狀好轉,但未消失;無效:未達上述標準。總有效率=(顯效例數+好轉例數)/總例數×100%。
3.3 統計學方法 采用SPSS 21.0統計軟件分析數據。計量資料以均數±標準差(±s)表示,組間比較采用獨立樣本t檢驗,組內比較采用配對t檢驗;計數資料用例(%)表示,采用χ2檢驗。P<0.05為差異有統計學意義。
3.4 結果
(1)臨床療效比較 觀察組總有效率為94.83%(55/58),高于對照組的75.86%(44/58),差異有統計學意義(P<0.05)。見表1。
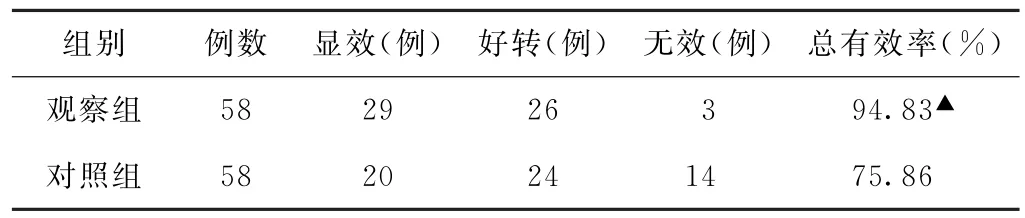
表1 兩組陰陽兩虛型老年慢性心力衰竭患者臨床療效比較
(2)中醫證候積分比較 治療前,兩組患者中醫證候積分比較,差異無統計學意義(P>0.05)。治療后,兩組患者中醫證候積分均較治療前降低,且觀察組低于對照組,差異均有統計學意義(P<0.05)。見表2。
表2 兩組陰陽兩虛型老年慢性心力衰竭患者治療前后中醫證候積分比較(分,±s)

表2 兩組陰陽兩虛型老年慢性心力衰竭患者治療前后中醫證候積分比較(分,±s)
注:與本組治療前比較,△P<0.05;與對照組治療后比較,▲P<0.05。
組別 例數 治療前積分 治療后積分觀察組 58 18.34±3.38 7.62±2.71△▲對照組 58 19.06±3.07 10.25±3.02△
(3)心功能指標比較 治療前,兩組患者LVEF、CI、CO比較,差異均無統計學意義(P>0.05)。治療后,兩組患者LVEF、CI、CO均較治療前升高,且觀察組高于對照組,差異均有統計學意義(P<0.05)。見表3。
表3 兩組陰陽兩虛型老年慢性心力衰竭患者治療前后心功能指標比較(±s)
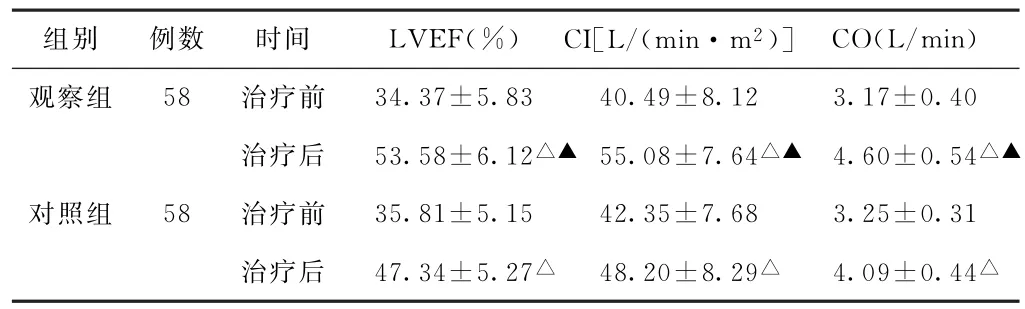
表3 兩組陰陽兩虛型老年慢性心力衰竭患者治療前后心功能指標比較(±s)
注:1.LVEF,左心室射血分數;CI,心臟指數;CO,心排血量。2.與本組治療前比較,△P<0.05;與對照組治療后比較,▲P<0.05。
組別 例數 時間 LVEF(%)CI[L/(min·m2)]CO(L/min)觀察組 58 治療前 34.37±5.83 40.49±8.12 3.17±0.40治療后 53.58±6.12△▲ 55.08±7.64△▲ 4.60±0.54△▲對照組 58 治療前 35.81±5.15 42.35±7.68 3.25±0.31治療后 47.34±5.27△ 48.20±8.29△ 4.09±0.44△
(4)IL-33、ST2水平比較 治療前,兩組患者IL-33、ST2水平比較,差異均無統計學意義(P>0.05)。治療后,兩組患者IL-33、ST2水平均較治療前降低,且觀察組低于對照組,差異均有統計學意義(P<0.05)。見表4。
表4 兩組陰陽兩虛型老年慢性心力衰竭患者治療前后白細胞介素-33、生長刺激表達基因2蛋白水平比較(pg/mL,±s)

表4 兩組陰陽兩虛型老年慢性心力衰竭患者治療前后白細胞介素-33、生長刺激表達基因2蛋白水平比較(pg/mL,±s)
注:1.IL-33,白細胞介素-33;ST2,生長刺激表達基因2蛋白。2.與本組治療前比較,△P<0.05;與對照組治療后比較,▲P<0.05。
組別 例數 時間 IL-33水平 ST2水平觀察組 58 治療前 13.98±3.05 193.64±43.58治療后 9.05±1.54△▲ 119.68±23.50△▲對照組 58 治療前 15.01±2.88 179.98±48.31治療后 12.01±1.70△ 138.96±39.42△
4 討論
老年CHF主要表現為呼吸困難、乏力、體液潴留等。現代醫學認為,該病主要由高血壓病、冠心病及老年性退行性心瓣膜病等所致。目前,針對老年CHF尚缺乏特異性治療方案,西醫通過擴張冠狀動脈、利尿等方案治療,其中培哚普利片為第3代血管緊張素轉換酶抑制劑,能擴張動脈血管,減輕血管阻力,增加心排出量;美托洛爾為β1受體選擇性阻斷藥物,能降低患者血壓;螺內酯為醛固酮受體抑制劑,能改善血管內皮功能,降低心率變異性,改善心律失常;呋塞米為利尿劑,能快速利尿,降低心臟前后負荷,延緩心力衰竭進展。盡管上述方案可一定程度上緩解患者癥狀,但治標不治本,部分患者難以達到預期效果[7]。
CHF屬于中醫“喘證”“痰飲”“水腫”等范疇。中醫認為,CHF發生是由心臟自病或他臟有病累及心臟,導致心陽受損,無力推動血脈,繼而導致血脈瘀阻,水、痰、瘀等又進一步痹阻心脈,形成惡性循環;加之患者正氣不足,心脾腎陽不足,導致水濕內聚,心腎陽氣虛衰,陽損及陰,陽虛日久則陰精不足,而致腎臟陰陽俱衰。該病總屬本虛標實之證,以心腎陽虛為本,以痰飲、血瘀、水停為標,病位在心,與脾、腎密切相關,因感受外邪、勞倦過度、情致所傷等誘發。治療上以溫補陽氣、滋陰養血為根本大法。生脈散合真武湯加減方取生脈散益氣生津、斂陰止汗之功及真武湯溫陽利水之效。方中人參復脈固脫、大補元氣,麥冬養陰、生津、潤肺,五味子斂肺、生津、止渴。三藥共用,一補一潤一斂,復氣生津,汗止陰存。炮附片補火助陽,使氣化得行、腎陽得復;茯苓、白術燥濕健脾,以達溫陽利水之功;丹參、赤芍行氣活血,加紅花以助行血;生姜宣肺散水邪;白芍活血,利小便。諸藥合用,標本兼顧,共奏溫陽補氣、養陰利水、活血通脈之效。
本研究結果顯示,觀察組總有效率高于對照組(P<0.05);治療后,兩組患者中醫證候積分低于治療前,且觀察組低于對照組(P<0.05),與羅奕鳳等[8]研究結果相似,表明生脈散合真武湯加減治療陰陽兩虛型老年CHF,能有效改善患者的臨床癥狀,提升臨床療效。另外,LVEF、CI、CO降低是老年CHF的主要病理特征,隨著病情加重上述指標呈下降趨勢。治療后,觀察組LVEF、CI、CO均高于對照組(P<0.05),表明生脈散合真武湯加減治療陰陽兩虛型老年CHF能顯著改善患者的心功能。藥理研究顯示,真武湯可強心利尿,促進機體血液循環,改善缺血及心肌血氧供給平衡[9];生脈散能降低心肌耗氧量,提升心肌收縮能力[10]。方中紅花、丹參、赤芍能強心、擴血管及抗血小板凝聚,對改善微循環具有重要作用。故本研究加用生脈散合真武湯加減能有效緩解癥狀,改善心功能。
IL-33是白細胞介素-1(IL-1)家族的β-三葉形結構,具有高度致炎性[11];ST2是衡量心肌纖維化及心室重構的重要標志物,而炎性反應、心肌纖維化及心室重構均是老年CHF的主要病理特征。實驗研究結果顯示,IL-33、ST2異常高表達與大鼠心力衰竭有關,且真武湯可有效降低IL-33、ST2水平,改善心室重構[12]。本研究結果顯示,治療后,兩組患者IL-33、ST2水平均低于治療前,且觀察組低于對照組(P<0.05),說明生脈散合真武湯加減能顯著抑制IL-33、ST2表達,對減輕陰陽兩虛型老年CHF患者的心肌損害具有積極作用。由于生脈散合真武湯加減方成分復雜,本研究尚未明確其通過哪種途徑發揮調控IL-33/ST2信號通路的作用,需后期進一步探究。
綜上可知,生脈散合真武湯加減治療陰陽兩虛型老年CHF效果顯著,能改善患者的心功能,調節IL-33/ST2信號通路表達,緩解臨床癥狀。

