出院計劃核心實踐指標體系及相關表單的構建
汪 暉,王 穎,劉 于,尹世玉,樂 霄,柯 鍵,王冰花,江雅倩
華中科技大學同濟醫學院附屬同濟醫院,湖北 430030
老年人、慢性病病人及存在殘疾的病人等有明顯康復需求,出院后仍然需要接受持續的醫療、護理和康復服務[1]。出院計劃又稱出院準備服務,是由醫護人員與病人及其照護者共同參與的集中性、協調性、整合性照護過程,其以病人為中心,以病人需求為導向,強調從入院時即對病人進行風險篩查和需求評估,根據病人病情變化多次評估和調整計劃內容,并幫助有繼續康復護理需求的出院病人銜接不同服務,達到連續性醫療服務的目的[2-4]。國外出院計劃發展較早且趨于成熟,美國、英國等國家均已形成了出院計劃服務相關文件,明確了出院計劃涉及的評估、核查、轉介、隨訪等環節的關鍵任務[5],并發展了相關實踐工具[6-9],促進了出院計劃的有效落實。我國對出院計劃相關服務模式的研究起步較晚,目前已有關于專科疾病的出院計劃研究,如慢性阻塞性肺疾病[10]、冠心病[11]、腦卒中[12]等,初步驗證了出院計劃在我國延續護理領域的有效性,但我國出院計劃實踐尚未建立統一的服務流程,缺乏統一、科學、可行的實踐工具。為了促進出院計劃的順利實施,本研究擬以出院計劃關鍵任務為統領,通過循證研究結合德爾菲法遴選出院計劃核心實踐指標并制訂相關表單,以期為我國出院計劃服務實踐提供實用、可推廣的工具,保障出院計劃服務實行的規范性和科學性。
1 研究方法
1.1 文獻分析法 因出院計劃涉及的實踐指標常包含于出院計劃相關實踐工具或工具包中,因此本研究以“discharge planning”“patient discharge”“tool”“toolkit”為檢索詞檢索英國國家衛生與臨床優化研究所(National Institute for Health and Clinical NICE,Excellence)、美 國 國 立 指 南 庫(National Guideline Clearing House,NGC)、澳大利亞喬安娜布里格斯研究所(Joanna Briggs Institute,JBI)衛生保健數據庫、美國醫療保險和醫療補助服務中心(Centers for Medicare Medicaid Services,CMS)、愛爾蘭國家醫療服務中心(Health Service Executive,HSE)等指南網和政府網站;以“出院計劃”“出院準備服務”為中文檢索詞檢索醫脈通。以“patient discharge”“discharge,patient”“discharge planning”“planning,discharge”“tool”“toolkit”為檢索詞檢 索Web of Science 核 心 合 集、PubMed、CINAHL 等英文數據庫;以“出院計劃”“出院準備服務”“工具”“工具包”為檢索詞檢索中國知網、萬方數據庫、臺灣學術文獻數據庫等中文數據庫。最后由3 名項目組成員對檢出文獻進行分析,以整合和收集出院計劃實踐指標。1.2 專題小組討論法 選取臨床經驗豐富的護士長和專科護士與項目組成員組成專題小組,討論制訂專家咨詢問卷和咨詢方案,分析專家咨詢結果,確定指標的增減與修改,討論形成出院計劃相關實踐表單。
1.3 專家咨詢法
1.3.1 編制專家咨詢問卷 采用德爾菲專家咨詢法對實踐指標的重要性進行評價,以明確核心指標體系。依據文獻分析提取的實踐指標,通過專題小組討論擬定專家咨詢問卷,由3 部分組成。①致專家信:簡要介紹出院計劃核心實踐指標體系構建的背景、方法、內容和意義,并解釋填表方法。②專家咨詢表:包括需求評估、出院核查、轉介和隨訪四大類指標。其中,需求評估涉及指標的重要性評價、指標下選項的合適性評價及選項賦分建議;出院核查及隨訪僅對指標的重要性進行評價;轉介為整表咨詢以便更好地呈現轉介內容及形式。各類指標的重要程度均采用1~10 分進行評分,“很不重要”計1 分,“很重要”計10 分。確定需求評估部分的指標后,進一步對指標下選項的合適性進行咨詢。③專家一般情況調查表:包括專家年齡、最高學歷、技術職稱、從事本專業工作年限、從事管理工作年限、研究方向以及專家對咨詢問卷內容熟悉程度和判斷依據自我評價。
1.3.2 專家遴選標準 ①從事臨床護理、護理管理、護理科研、護理教育等研究或實踐工作;②具有副高級及以上職稱;③對本研究感興趣,能配合堅持完成本研究各輪咨詢。最終選定來自我國東部、西部和中部的16 名專家。
1.3.3 實施專家咨詢 本項目的護理管理者通過電子郵件的形式與專家取得聯系并進行咨詢。專家對指標的重要性進行評分,若專家有修改意見可在修改欄內注明。每輪咨詢結束后,專題小組結合專家意見和小組討論結果對指標進行修改,生成下一輪咨詢問卷。1.3.4 指標篩選方法 應用界值法對指標進行刪除和修訂,根據專家咨詢結果分別計算各指標重要性均分、變異系數和滿分率,并計算界值。其中,指標重要性均分/滿分率界值=均數-標準差,變異系數界值=均數+標準差。指標重要性均分和滿分率得分高于界值為高優指標,變異系數得分低于界值為低優指標[13]。將3 項均不符合界值標準的指標予以刪除,將有1 項或2 項不符合界值標準的指標結合專家意見及小組討論結果予以修改或刪除。
1.4 統計學方法 采用SPSS 22.0 和Excel 2016 對結果進行統計分析,采用頻數(百分比)對專家一般情況進行描述。專家積極性采用專家咨詢問卷回收率表示;專家權威系數采用學術水平權、熟悉程度權、判斷依據權的均數表示;各指標與原定研究內容的吻合程度采用內容效度指數(item-level content validity index,I-CVI)表示,I-CVI=評分為8~10 分的專家人數÷咨詢專家總人數。
2 結果
2.1 咨詢專家的一般情況、積極性和權威性 16 名專家中,碩士及以上學歷者10 名,正高級職稱者13 名,專家的主要研究或實踐領域為護理管理和臨床護理,詳見表1。本研究共進行3 輪專家咨詢,每輪問卷回收率和各問題應答率均為100%。共33 人次對指標重要性及指標下選項的合適性提出建設性意見,認為專家對本研究較積極,對出院計劃核心實踐指標體系的構建給予了充分關注。16 名專家的權威系數為0.85~1.00,平均權威系數為0.95,權威程度高。

表1 咨詢專家的一般情況(n=16)
2.2 3 輪專家咨詢結果
2.2.1 第1 輪專家咨詢結果 ①需求評估部分:指標中,新增指標“經濟情況”,同時將“功能狀態”改為“活動能力”;將“出院后去向”改為“轉介接收醫療機構”;將“出院時存在的健康護理問題”改為“回家后護理問題”;將“心理問題”改為“對出院后的擔憂”;將“危險因素”改為“影響連續護理需求的危險因素”。指標下選項中,“經濟情況”指標下設“生活困難”“醫療費用負擔困難”“長期照護費用負擔困難”3 個選項;“轉介接收醫療機構”指標下選項重新設置為“二級及以上醫院”和“一級醫院”“其他(基層醫療衛生機構、療養院等)”;“對出院后的擔憂”指標中新增“擔心回家后照護不周全”選項;“回家后護理問題”指標下選項重新設置為“管道的更換及護理(鼻胃管、尿管等)”“經外周靜脈穿刺中心靜脈置管(PICC)/輸液港的維護”“皮膚損傷的護理(手術傷口、壓力性損傷、造口等)”“氣管切開護理”“家庭小治療(如家庭氧療、膀胱沖洗、皮下注射、口服藥等)”“中、重度疼痛的護理”。②出院核查部分:刪除“病人食欲改善”“衣物”和“貴重物品”3 個指標。③轉介部分:“下一步護理計劃”改為“下一步護理計劃與措施”,“當前主要護理問題”改為“當前存在的主要護理問題”,并將以上2 條合并形成表格。④隨訪部分:刪除“有無其他醫療相關咨詢問題”指標;新增“并發癥預防情況”指標。
2.2.2 第2 輪專家咨詢結果 ①需求評估部分:指標無增加和刪減。②出院核查部分:刪除“病人睡眠改善”“影像學檢查結果指標”。③轉介部分:將指標“照護者聯系方式”改為“照護者與病人關系/聯系方式”;刪除“藥物管理表”中的“主要副作用”。④隨訪部分:刪除“是否需要院外照護資源推薦”指標。
2.2.3 第3 輪專家咨詢結果 結合前2 輪專家對出院計劃核心實踐指標各選項的賦分建議,討論形成第3輪專家咨詢問卷,請專家對已定指標下選項的合適性進行評價。采用專家建議賦分的眾數作為需求評估指標選項的最終賦值結果。最終結合專家建議將“PICC/輸液港的護理”“氣管切開護理”2 個選項賦分調整為3 分。
3 出院計劃核心實踐指標體系及相關表單
3.1 出院計劃的需求評估指標和《出院計劃綜合需求評估表》 2 輪專家咨詢結束后形成9 項需求評估指標,各指標重要性均分為8.75~9.88分,變異系數為0.035~0.173,滿分率為81.25%~100.00%,I-CVI 為0.813~1.000,詳見表2。專題小組通過3次討論,并結合臨床實踐經驗最終形成《出院計劃綜合需求評估表》(見表3)。護理人員需在病人入院48 h 內利用《出院計劃綜合需求評估表》對病人進行第1 次評估,若住院期間病人狀態或病情發生變化(如手術、病情惡化、發生嚴重并發癥或好轉出院時)則需再次評估。項目1、項目4、項目5、項目7、項目8 為單選;項目2 和項目6 為多選;“轉介接收醫療機構”為單選;“回家后護理問題”為多選。評估表總分越高,說明病人出院計劃服務需求越高。

表2 出院計劃的需求評估指標
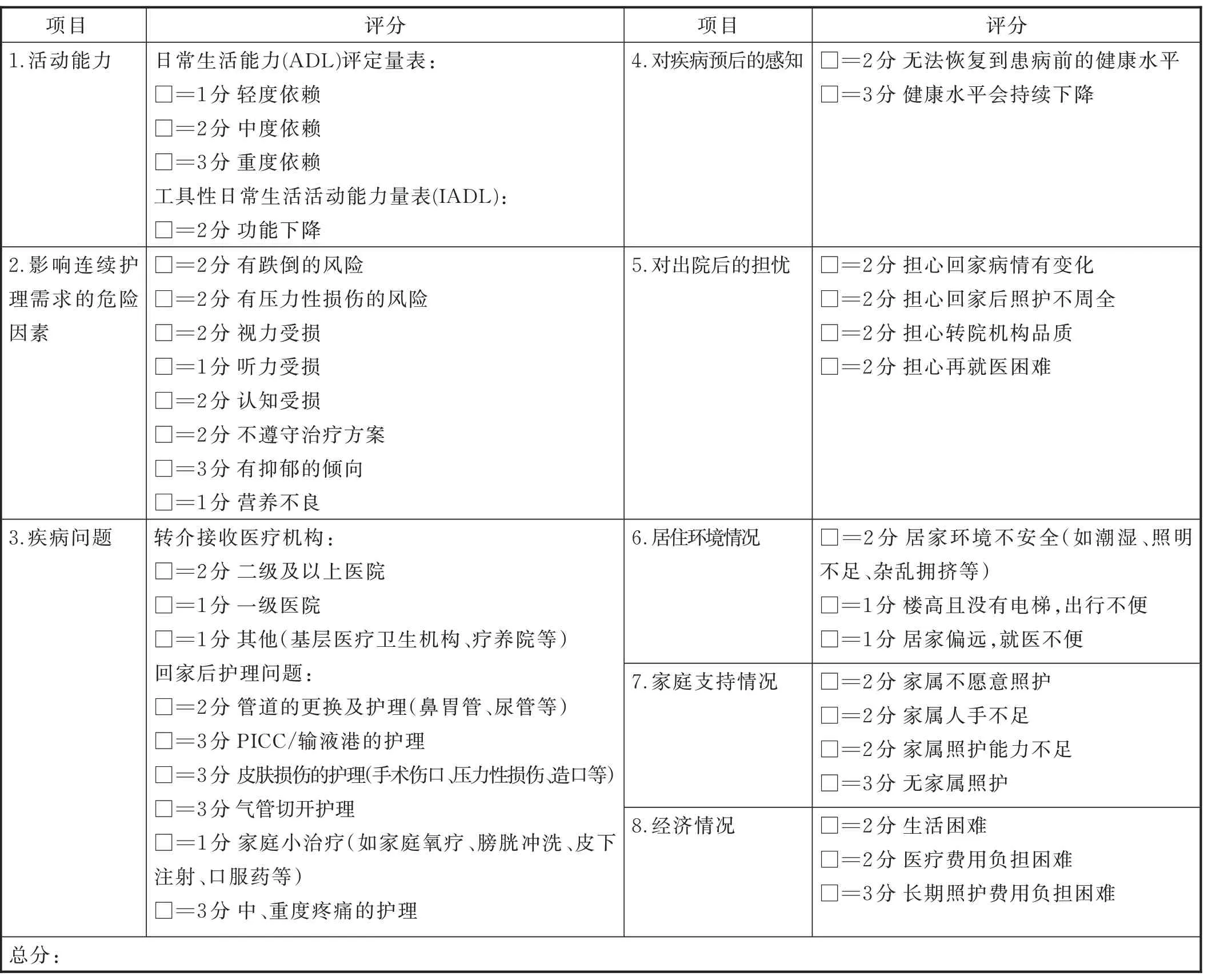
表3 出院計劃綜合需求評估表
3.2 出院計劃的出院核查指標和《出院核查單》 2 輪專家咨詢結束后形成12 項出院核查指標,各指標重要性均分為9.06~9.94 分,變異系數為0.025~0.160,滿分率為87.50%~100.00%,I-CVI為0.875~1.000,詳見表4。專題小組基于指標通過討論形成《出院核查單》(見表5),以排除病人潛在出院障礙,促進病人及時、安全出院。護理人員需在病人出院前24 h 內利用《出院核查單》對病人進行核查,以“是”“否”“不涉及”作答。

表4 出院計劃的出院核查指標

表5 出院核查單
3.3 出院計劃的轉介指標與病人轉介單 2 輪專家咨詢結束后有11 名(68.75%)專家認為出院計劃核心實踐指標體系中轉介部分“指標較全面且重要,設計合理”,最終保留8 項轉介指標,形成《病人轉介單》(見表6),以勾選或填寫形式呈現。護理人員需在病人出院前24 h 完善《病人轉介單》信息,病人、轉出醫療機構、接收醫療機構(若有)各執1 份,以便于病人醫療相關信息的準確傳遞。

表6 病人轉介單
3.4 出院計劃的隨訪指標與《隨訪單》 2 輪專家咨詢結束后形成12 項隨訪指標,各指標重要性均分為8.88~9.88 分,變 異 系 數 為0.035~0.142,滿 分 率 為81.25%~100.00%,I-CVI 為0.813~1.000,詳見表7。專題小組基于指標通過討論形成《隨訪單》(見表8),以勾選形式填寫。

表7 出院計劃的隨訪指標

表8 隨訪單
4 討論
4.1 科學合理的指標提取和篩選方法是有效構建出院計劃核心實踐指標體系集的基礎 本研究在指標提取階段系統檢索了政府網站、指南網及中英文數據庫中的出院計劃相關文獻,通過閱讀、篩選文獻,并采用標準化的表格提取文獻信息,確保了指標提取的完整性和全面性。同時,在指標篩選階段,本研究運用德爾菲法遴選核心指標,專家積極性和權威程度均較高;3輪專家咨詢結束后,所有指標I-CVI 均>0.8,變異系數均<0.25,說明專家意見集中程度和協調程度較好[14],確保了結論的準確性、科學性和有效性。
4.2 出院計劃核心實踐指標體系及相應表單的構建是出院計劃順利落實的推動力
4.2.1 綜合評估住院病人需求及等級是提升出院計劃實施效率的有效舉措 評估是對病人資料的系統收集、分析和解釋,是出院計劃的基礎,是制訂和實施出院計劃的必要先導[15]。多項研究表明,系統的、標準化的出院計劃需求評估可以顯著降低病人再入院率和急診訪問次數[16-18]。美國醫療保險和醫療補助服務中心政府文件指出,如果醫院無法對所有住院病人實施出院計劃,那么必須對住院病人進行需求評估,以確定那些未接受出院計劃服務就可能產生不良后果的高需求病人[19]。只有對病人進行全面、綜合的需求評估,了解病人需求、能力以及正式和非正式的支持,才能使服務更具針對性,發揮最大效力。本研究最終明確的9 項需求評估指標涵蓋了生理、心理和社會3 個層面,各指標I-CVI 均>0.80,形成的《出院計劃綜合需求評估表》可以幫助識別出院計劃高需求病人,對有的放矢地實施出院計劃,保障醫療資源合理利用,提高服務效率和服務質量具有重要實踐意義。
4.2.2 出院核查是確保病人安全出院的最后一道防線 出院信息不完善或病人/家庭環境準備不充分等均可以造成病人出院延遲[20]。出院前24 h 被認為是促進病人及時、安全出院的關鍵時期,此時期病人所有出院準備工作都應基本完成,其重點是對所有住院期間的關鍵問題和出院準備工作進行核查,以明確病人身體、心理、知識、照護者以及家庭環境是否做好出院準備。本研究形成的《出院核查單》包括病人身體、知識、藥物、醫療輔具、出院信息、交通準備以及院外服務是否可及等指標,可以幫助臨床護士審查出院計劃的完整性,守好病人安全出院的最后一道防線。
4.2.3 結構化的轉介單是實現醫療護理信息準確傳遞的適用媒介 已有研究表明,約一半(49%)的出院病人因不完善的出院小結導致其在后續護理中至少經歷過1 次不良事件,高質量的出院溝通對于減少出院相關的不良事件至關重要[21]。共享準確且及時的護理和治療記錄是保障良好溝通的重要方面,然而目前各級醫院信息化發展不平衡,各醫療機構間尚未建設完成統一的軟件管理模塊和信息化互通平臺[22],因此無法實現醫療信息共享。在信息化管理機制滯后、缺乏有效轉診管理信息平臺的現實條件下,標準化的記錄表單成為當前資源中可以較好實現病人醫療信息準確傳遞的媒介。已有研究結果提示,使用結構化的轉介單,并以標準化表格的形式呈現病人信息,如相關醫院負責人聯系方式、診斷、出院說明、隨訪、治療建議和后續計劃、用藥協調等,可以幫助改善與轉介機構或門診醫生的溝通,提高病人滿意度,并減少病人非計劃再入院的發生[23]。本研究形成的《病人轉介單》可以作為信息化共享平臺成立前的過渡工具,也可以為日后信息化平臺中轉介模塊里指標的確立奠定一定基礎。
4.2.4 院外隨訪是檢驗出院計劃質量和保障護理服務延續性的重要途徑 院外隨訪是目前各大醫院提供延續護理服務的主要形式,最常見為電話隨訪。隨訪既可以幫助護士了解病人住院期間的護理服務體驗,也可以為病人提供即刻的信息咨詢和健康宣教。作為出院計劃中的關鍵內容之一,院外隨訪是追蹤評價病人院后照護和自我護理有效性,以及幫助病人處理不良事件的重要途徑。其成功實施不僅有利于降低病人再入院率、改善生活質量,還能提高病人健康管理能力,有利于病人及家屬科學應對居家康復中的問題,減少醫療資源浪費[24]。本研究形成的《隨訪單》涵蓋病人身心狀況、藥物使用情況、并發癥預防情況、醫療資源使用情況以及尚待解決的問題等指標,可以幫助醫院護士對病人進行系統、全面、有規劃的追蹤和評估,通過評估結果給予及時的干預反饋,同時也可以從結果側面反映已提供的服務是否為病人帶來了益處。
5 小結
由于出院計劃涉及內容較多,出院計劃各環節的障礙均可削弱其效力和效果[25]。研究表明,出院計劃實踐工具可幫助醫療保健提供者或病人/家庭進行決策和溝通,保障以病人為中心的延續護理質量,是推動出院計劃順利且有效實施的強有力手段[26-27]。本研究在綜合國內外出院計劃相關研究成果的基礎上,對出院計劃實踐工具進行系統檢索、分析,提取各環節(需求評估、出院核查、轉介和隨訪)的實踐指標,通過專家咨詢進一步確定核心實踐指標,并形成相應表單,可為各級醫療機構提供實用的實踐工具。但本研究尚存在以下不足:一是采用德爾菲法進行專家咨詢,專家人數有限可能導致結果代表性不充分;二是需求評估指標下選項的合適性評價賦分采用專家賦值法,具有一定主觀性,因此,還需在將來的應用和實踐中不斷修改和完善。

