前庭康復訓練聯合甲潑尼龍治療前庭神經炎的臨床效果及對睡眠質量的影響
盧晗 張皓 呂祎梅
(內蒙古自治區興安盟人民醫院,興安,137400)
前庭神經炎是一種突發性的眩暈疾病,一般因感染、神經受刺激而誘發疾病,患者不僅會出現眩暈癥狀,其睡眠質量也會隨之下降,嚴重干擾了其正常的生活和工作[1]。目前,臨床治療以低劑量激素來抗眩暈,但常規用藥方案效果不理想,一些患者眩暈等癥狀仍存在[2]。前庭康復訓練是一種物理療法,主要目的是促進感覺系統整合。本研究選取我院收治的50例前庭神經炎患者,采用臨床隨機對照試驗的方法,觀察甲潑尼龍聯合前庭康復訓練治療的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料 選取2020年1月至2021年4月內蒙古興安盟人民醫院收治的前庭神經炎患者50例作為研究對象,按照隨機數字表法隨機分為觀察組和對照組,每組25例。對照組中男10例,女15例;平均年齡(55.6±0.5)歲。觀察組中男11例,女14例;平均年齡(56.2±0.8)歲。一般資料經統計學分析,差異無統計學意義(P>0.05),具有可比性。本研究經我院醫學倫理委員會審批通過。
1.2 納入標準 1)經臨床檢查(甩頭實驗結果陽性,存在眩暈癥狀),實驗室檢查確診為前庭神經炎的患者;2)對本研究知情同意的患者。
1.3 排除標準 1)合并其他嚴重疾病的患者;2)其他原因導致眩暈的患者;3)運動障礙者;4)合并其他神經或精神疾病的患者;5)各種原因中途退出的患者。
1.4 治療方法
1.4.1 對照組 對照組采用常規治療。患者臥床休息,避免強聲、強光刺激而加重癥狀。飯后口服甲磺酸倍他司汀片12 mg/次,3次/d;根據病情應用銀杏葉提取物注射液,每次2~4支,以葡萄糖溶液或生理鹽水為溶媒,1∶10混合,靜脈滴注,500 mL混合液在2~3 h內滴注完成,病情嚴重者可適當加大劑量。對照組在常規治療的基礎上給予甲潑尼龍,以80 mg/d為初始給藥劑量,與5%葡萄糖溶液按1∶10比例混合后靜脈滴注。3 d后降低劑量為40 mg/d,再3 d后降低劑量為20 mg/d,2周為1個療程。
1.4.2 觀察組 觀察組在對照組治療的基礎上增加前庭康復訓練,包括臥位練習:手指距離面部20 cm,保持與面部平衡,緩慢靠近面部,讓患者直視手指,循環簡體固視、搖頭固視、分離固視;坐位練習轉肩、聳肩、彎腰;站位練習睜眼和閉眼下坐位轉變站位、轉身的動作;移動訓練:6例患者為1組并圍成圈,手拉手,其中1人站圈內,向其他患者扔小球,接到球后再扔回,2周為1個療程。
1.5 觀察指標 觀察2組患者臨床治療效果、前庭功能障礙、眩暈癥狀、生命質量、睡眠質量。1)療效評估:治療后主要癥狀消失、病情得到控制,為顯效;主要癥狀改善、病情減輕,為有效;癥狀未減輕、病情加重,為無效。總有效率=顯效率+有效率。2)前庭功能障礙及眩暈改善:以日常活動前庭功能障礙等級量表(VADL)及眩暈殘障程度評定量表(DHI)進行評價。3)生命質量及睡眠質量:以簡明健康量表(SF-36)及匹茲堡睡眠質量指數量表(PSQI)評估生命質量和睡眠質量,SF-36包括社會功能、生理功能、軀體功能及認知功能等。

2 結果
2.1 2組患者臨床療效比較 觀察組臨床總有效率為96.00%,對照組為76.00%,2組比較差異有統計學意義(P<0.05)。見表1。

表1 2組患者臨床療效比較[例(%)]
2.2 2組患者VADL、DHI、PSQI及SF-36評分比較 治療后,2組患者的VADL、DHI、PSQI評分均降低,SF-36評分均升高,觀察組患者VADL、DHI、PSQI評分均比對照組低,SF-36評分均比對照組高,2組比較差異均有統計學意義(均P<0.05)。見表2。
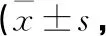
表2 2組患者VADL、DHI、PSQI及SF-36評分比較分)
3 討論
前庭神經炎是臨床上常見的眩暈性疾病,一旦發作則癥狀嚴重。前庭神經炎病因復雜,以病毒感染為主要誘因。中樞前庭代償功能異常使得迷走神經功能紊亂,出現眩暈、眼球震顫、平衡障礙、惡心嘔吐等癥狀[3]。研究發現,多數神經炎發作在晚上,起病急切,且可持續較長時間,患者往往在移動時眩暈感更為強烈,嚴重者甚至不能活動或行走,需要臥床[4]。在藥物治療中鎮靜藥物的應用相對較多,激素治療主要以潑尼松、甲潑尼龍等糖皮質激素為主,整體來說效果尚可[5]。綜上所述,前庭神經炎患者在甲潑尼龍治療中聯合前庭康復訓練效果更佳,值得推廣應用。

