個體化早期康復護理對老年冠心病患者運動耐力的影響評價
宋金鳳
CHD 是由于冠狀動脈硬化導致血管狹窄、堵塞、心肌血氧供給不足而行程單一種疾病,具有易反復發作、治療難度大等特點。老年CHD 患者由于年齡較大,合并較多基礎病,例如慢性阻塞性肺疾病(慢阻肺)、糖尿病、高血壓等,隨著疾病的進展,患者發生心力衰竭、心肌梗死的風險會明顯增高。有研究表明:對老年CHD 患者及早展開康復鍛煉,可有效改善心功能,預防急性心肌梗死等不良事件發生[1]。個體化早期康復護理更具有針對性、科學性,根據患者實際情況制定個性化、詳細的康復計劃,促進心功能恢復。基于此,本文選定本院2018 年10 月~2020 年10 月住院治療的104 例老年CHD 患者,分組予以不同護理干預,具體如下。
1 資料與方法
1.1 一般資料 選定本院2018 年10 月~2020 年10 月 住院治療的104 例老年CHD 患者,已得到醫院倫理委員會審批,根據隨機數字表法分為參照組和觀察組,每組52 例。觀察組中男36 例、女16 例;年齡60~79 歲,平均年齡(69.82±3.64)歲;病程4~16 年,平均病程(10.82±2.74)年;受教育時間8~16 年,平均受教育時間(12.52±1.94)年。參照組中男37 例、女15 例;年齡62~78 歲,平均年齡(69.86±3.57)歲;病程5~15 年,平均病程(10.85±2.68)年;受教育時間9~15 年,平均受教育時間(12.58±1.89)年。兩組患者的性別、年齡、病程、受教育時間等一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 納入標準 ①均滿足《高齡老年冠心病診治中國專家共識》[2]中對“CHD”診斷標準;②年齡≥60 歲;③意識清醒、對答切題;④均知情,已同意。
1.3 排除標準 ①合并急性腦血管病變者;②中途從此項研究退出者;③近6 個月經歷過重大應激事件者;④合并帕金森、癡呆者;⑤合并惡性腫瘤者;⑥近 3 個月接受過催眠、鎮靜治療者;⑦合并嚴重傳染性疾病者。
1.4 方法 參照組采納傳統護理。護士在患者入院后向其發放宣傳冊,講解CHD 相關知識、注意事項等,遵醫囑按量、按時用藥,用藥期間加強不良反應觀察,如有異常及時告知主治醫師予以對癥處理。
觀察組采納個體化早期康復護理。①健康教育:護士利用多媒體技術,通過微信、宣傳冊、視頻、公眾號等方式向患者講解CHD 相關知識,以自身專業知識及時解答患者疑問,語言以通俗易懂為主,盡可能避免使用官方語言,確保不同學歷的患者均可理解、接受,告知患者康復功能鍛煉對機體恢復的重要性,鼓勵患者家屬予以患者真誠的照護、關心,督促其協助患者展開康復鍛煉。②個體化早期康復鍛煉內容:a.美國紐約心臟病協會(NYHA)Ⅱ級:鼓勵患者及早下床活動,入院1~2 d可步行100~200 m,隨著心功能恢復情況,逐漸增加步行距離,3~4 d 可進行上下樓梯鍛煉,以不出現心慌、胸悶、眼前黑朦等為宜;b.NYHA Ⅲ級:鼓勵患者進行床上翻身訓練,入院1~2 d 患者可活動頸部、肩部、上肢,第3~4 天可根據患者身體恢復情況進行床邊移動、站立等活動,心功能恢復Ⅱ級時,可同Ⅱ級者進行康復運動;c.NYHA Ⅳ級:嚴格限制患者活動,告知患者絕對臥床休息,入院第1~2 天可進行肢體被動活動、床上翻身運動,第3~4 天可進行踝關節、腳活動,第5~6 天可進行縮唇呼吸運動、腹式呼吸運動,第7~8 天可下床在床邊站立20 min,指導患者進行洗漱、進餐運動,運動期間密切監測患者面色、心率,如果出現胸悶、頭暈等不適,應及時停止運動鍛煉。③飲 食干預:告知患者飲食以易消化、高營養、清淡為主,戒煙戒酒,遵循細嚼慢咽、少量多餐的飲食原則,禁食刺激、辛辣、油膩的食物,防止由于便秘、過度用力排便而加重心臟負荷。④音樂干預:在患者病房播放舒緩、旋律優美的音樂,1 次/d,30 min/次,播放期間指導患者通過冥想、深呼吸等方式緩解心理壓力。
1.5 觀察指標及判定標準 比較兩組護理前后6 min步行距離、心功能指標、SAQ評分。兩組護理效果均在護理4 周后評價。①6 min 步行距離:在長直、平坦的走廊步行,記錄患者6 min 的步行距離,如果出現面色蒼白、步態不穩、胸悶等不適,應及時停止運動,并接受對癥處理。②心功能指標:采用型號為Vividi的彩色多普勒超聲診斷儀測量LVEF 以及LVEDD、LVESD。③SAQ 評分:包括治療滿意程度、疾病認知程度、軀體受限程度、心絞痛穩定情況、心絞痛發作情況,共計19 個項目,每項1~6 分,生活質量與得分呈正比[3]。
1.6 統計學方法 采用SPSS26.0統計學軟件對數據進行處理。計量資料以均數±標準差(±s)表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組護理前后6 min 步行距離比較 護理前,兩組6 min 步行距離比較差異無統計學意義(P>0.05);護理后,兩組6 min 步行距離均長于護理前,且觀察組6 min 步行距離長于參照組,差異具有統計學意義(P<0.05)。見表1。
表1 兩組護理前后6 min 步行距離比較(±s,m)
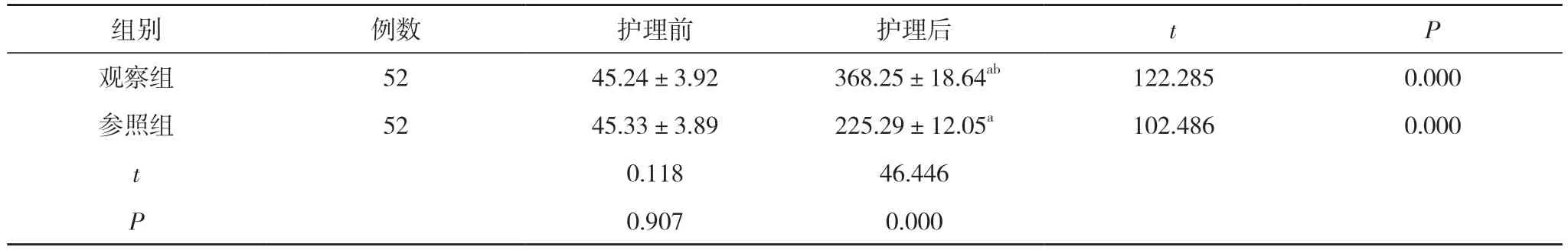
表1 兩組護理前后6 min 步行距離比較(±s,m)
注:與本組護理前比較,aP<0.05;與參照組護理后比較,bP<0.05
2.2 兩組護理前后心功能指標比較 護理前,兩組患者的LVEF、LVEDD、LVESD 比較差異無統計學意義(P>0.05);護理后,觀察組患者的LVEF 高于參照組,LVEDD、LVESD 均小于參照組,差異具有統計學意義(P<0.05)。見表2。
表2 兩組護理前后心功能指標比較(±s)
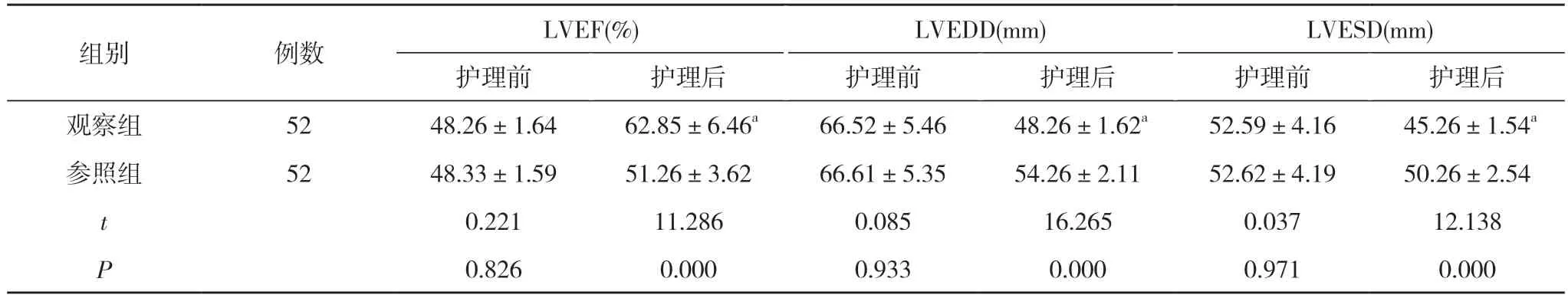
表2 兩組護理前后心功能指標比較(±s)
注:與參照組護理后比較,aP<0.05
2.3 兩組護理前后SAQ 評分比較 護理前,兩組患者的治療滿意程度、疾病認知程度、軀體受限程度、心絞痛穩定情況、心絞痛發作情況評分比較差異無統計學意義(P>0.05);護理后,觀察組患者的治療滿意程度、疾病認知程度、軀體受限程度、心絞痛穩定情況、心絞痛發作情況評分均高于參照組,差異具有統計學意義(P<0.05)。見表3。
表3 兩組護理前后SAQ 評分比較(±s,分)
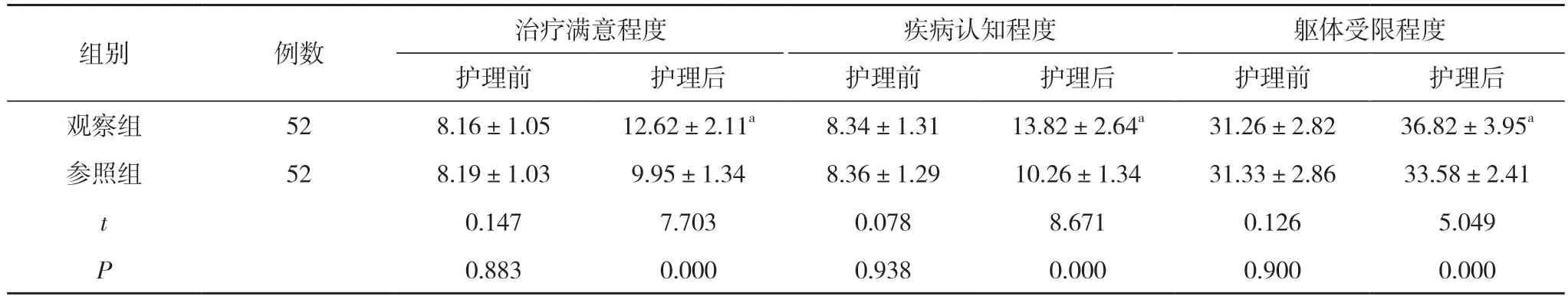
表3 兩組護理前后SAQ 評分比較(±s,分)
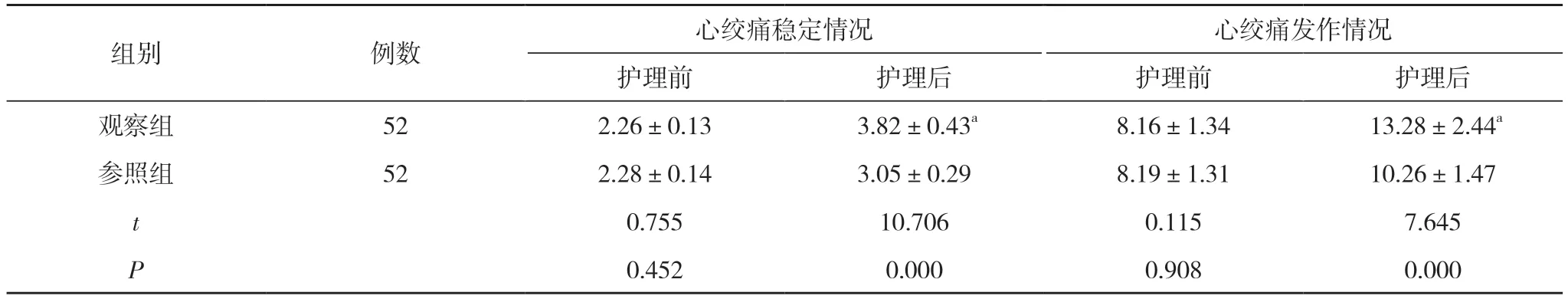
續表3
3 討論
CHD 在>40 歲人群中的發生率較高,一般在情緒激動、過度勞累、受到寒冷刺激時發病[4]。CHD 患者疾病發作時普遍存在心前區壓榨痛、發作性絞痛,同時伴有胸悶、氣促等癥狀,對心臟功能造成了嚴重損害,病情嚴重的患者會猝死[5]。大部分CHD 患者對自身疾病缺乏全面、正確的認知,容易出現焦慮、抑郁等不良情緒,尤其是老年CHD 患者,心理承受能力減弱,心理負擔、壓力較重,治療配合度、依從性降低,往往不愿意配合醫護人員展開康復鍛煉,不利于心功能恢復,再入院率較高[6-8]。
本研究顯示:護理后,觀察組6 min 步行距離長于參照組,LVEF 及SAQ 的治療滿意程度、疾病認知程度、軀體受限程度、心絞痛穩定情況、心絞痛發作情況評分均高于參照組,LVEDD、LVESD 均小于參照組,差異具有統計學意義(P<0.05)。表明個體化早期康復護理在老年CHD 護理中效果顯著。分析如下:①個體化早期康復護理遵循“循序漸進”的運動原則,從床上活動過渡到下床站立、步行訓練以及爬樓梯等,從被動運動轉變為主動運動,有助于減輕心臟負荷,提高心肌運動耐量以及運動耐力,加快機體康復;②個體化早期康復護理通過被動活動四肢、床上翻身練習等,可幫助心臟側支循環建立,增加冠脈血流量、心臟儲備量,改善心肌缺血灌注狀態,縮短臥床及治療時間;通過飲食指導,及時糾正患者不良的飲食習慣,增加營養物質攝入,提高機體抵抗力、免疫力;通過音樂干預,幫助患者全身心放松,合理宣泄焦慮、抑郁、煩躁等不良情緒,減輕心臟負荷,在促進機體康復、降低再入院率方面具有重要意義。
綜上所述,老年CHD 患者采納個體化早期康復護理,可有效改善患者心功能,增強運動耐力,提高生活質量。

