白三烯受體調節劑對RSV感染性毛細支氣管炎患兒T淋巴細胞亞群的影響
徐迎春,李北方,張志剛
河南省鶴壁市人民醫院:1.兒科;2心內科,河南鶴壁 458030
毛細支氣管炎(CPB)是指發生于2歲以內幼兒肺部細小支氣管的炎癥。CPB主要引起氣管炎性反應和氣道高反應性[1],因而主要表現為發熱、咳嗽和喘息。反復呼吸道合胞病毒(RSV)感染和CPB發病已被證實是兒童期支氣管哮喘的主要危險因素。現有研究表明,白三烯(LTs)是促進炎癥細胞在氣道聚集、增加血管滲透性以及促進氣道平滑肌增生肥厚的主要因子,在高氣道反應過程和氣道重塑過程中發揮重要作用[2-4]。因此,白三烯受體調節劑(LRM)類藥物可以作為小兒喘息性疾病的主流治療方案。目前,除了對炎癥因子的抑制作用外,LRM的作用機制仍不夠明確。有研究顯示,T淋巴細胞亞群失衡是小兒喘息性疾病及哮喘的最基本病理原因[5],但關于LRM對T淋巴細胞亞群影響的研究并不多見。因此,本研究擬通過觀察LRM聯合基礎治療方案對CPB患兒外周血T淋巴細胞亞群的影響,探討LRM治療小兒喘息性疾病的深層次機制,從而為臨床相關決策和研究提供理論依據。
1 資料與方法
1.1一般資料 本研究病例來自2019年6月至2020年12月鶴壁市人民醫院收治的CPB患兒。病例納入標準:(1)患兒年齡3月至2歲;(2)符合諸福棠《實用兒科學》第7版中關于CPB的診斷標準[6];(3)鼻咽分泌物RSV檢測陽性;(4)入院前未使用糖皮質激素類藥物。排除標準:合并其他嚴重疾病(肺結核、先天性心臟病、血液病、腎病、精神病等以及傳染性疾病),或治療過程中治療依從性差、自行退出的病例。本研究最終收集符合研究標準的患兒80例(CPB組),其中男46例、女34例,年齡3~22月、平均年齡(9.32±3.10)月。同時收集同期來本院體檢的健康兒童60例為對照組,其中男28例、女32例,年齡3~24月、平均年齡(9.54±3.15)月。兩組研究對象年齡及性別比較差異均無統計學意義(P>0.05)。將CPB組患兒根據入院時的癥狀進行臨床病情危重程度(CS)評分[7],如表1所示。按照各指征的最高評分,2分及3分劃為重度組,0分及1分為輕度組。本研究CPB患兒中輕度組49例,重度組31例。所有患兒家屬對本研究知情同意,且簽署研究治療知情同意書。本研究經本院醫學倫理審查委員會批準通過。
1.2方法
1.2.1治療方案 所有CPB患兒給予常規抗感染、營養支持治療,生理鹽水1 mL+布地奈德混懸液2 mL(規格:1 mg∶2 mL,阿斯利康制藥有限公司,國藥準字H20140475)+沙丁胺醇霧化液(萬托林,Glaxo Wellcome Operations,進口注冊證號:H20140029)0.25 mL或0.5 mL[體質量<20 kg:0.25 mL/(次·d);體質量≥20 kg:0.5 mL/(次·d)]霧化吸入,1次/d。在基礎治療方案上加服孟魯司特(順爾寧,杭州默沙東制藥有限公司,國藥準字J20130053 ),睡前口服,2 mg/次,1次/d。療效評價標準:5 d內咳嗽、喘憋、氣促、肺哮鳴音和啰音消失視為顯效,治療5 d后癥狀未完全消失但基本緩解視為有效,治療5 d以上癥狀均未緩解視為無效。

表1 CPB患兒CS評分標準
1.2.2觀察指標 分別于對照組體檢時、CPB組患兒治療前(入院24 h內)和治療5 d后采集其外周血5 mL。其中3 mL抗凝后上機采用流式細胞儀(美國BD Caliur)檢測其T淋巴細胞亞群(CD3+、CD4+、CD8+T細胞)比例,并計算CD4+T細胞/CD8+T細胞比值;其余2 mL標本離心后取上清液,采用酶聯免疫吸附試驗(ELISA)試劑盒(武漢三鷹生物科技有限公司)檢測血清中白三烯C4(LTC4)水平,檢測過程參照試劑盒說明書進行操作。

2 結 果
2.1CPB組治療前與對照組T淋巴細胞分布比較 與對照組相比,CPB組治療前CD3+、CD4+T細胞比例及CD4+T細胞/CD8+T細胞比值均明顯降低(P<0.05),CD8+T細胞比例明顯升高(P<0.05)。與輕度組相比,重度組CD3+、CD4+T細胞比例及CD4+T細胞/CD8+T細胞比值均明顯降低(P<0.05),CD8+T細胞比例明顯升高(P<0.05)。見表2、表3。
相關性分析結果顯示,CPB患兒的CD3+、CD4+T細胞比例及CD4+T細胞/CD8+T細胞比值與CS評分呈負相關(r=-0.152、-0.184、-0.203,P<0.05),CD8+T細胞比例與CS評分呈正相關(r=0.224,P<0.05)。
2.2LRM治療對CPB患兒T淋巴細胞亞群及血清LTC4的影響 比較CPB患兒治療前后的T淋巴細胞分布結果顯示,與治療前相比,治療后CPB患兒的CD3+、CD4+T細胞比例及CD4+T細胞/CD8+T細胞比值均明顯升高(P<0.05),而CD8+T細胞比例明顯降低(P<0.05)。與治療前相比,治療后CPB患兒血清LTC4水平明顯下降(P<0.05)。見表4。
2.3不同療效組間T淋巴細胞亞群及LTC4水平比較 本研究80例CPB患兒中顯效43例,有效27例,無效10例。治療前,無效組CD4+T細胞比例、CD4+T細胞/CD8+T細胞比值均明顯低于顯效組和有效組(P<0.05),CD8+T細胞比例及LTC4水平明顯高于顯效組和有效組(P<0.05);治療后,無效組CD3+T細胞比例明顯低于顯效組,CD4+T細胞比例、CD4+T細胞/CD8+T細胞比值明顯低于顯效組和有效組,CD8+T細胞比例及LTC4水平明顯高于顯效組和有效組,差異均有統計學意義(P<0.05)。見表5。
分析治療后LTC4水平與T淋巴細胞亞群分布的相關性,結果顯示,LTC4水平與CD3+、CD4+T細胞比例及CD4+T細胞/CD8+T細胞比值呈負相關(r<0,P<0.05),與CD8+T細胞比例呈正相關(r>0,P<0.05)。見表6。
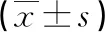
表2 CPB組治療前與對照組T淋巴細胞亞群分布比較
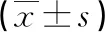
表3 治療前CPB組內輕度組和重度組間T淋巴細胞亞群分布比較
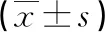
表4 CPB患兒治療前后T淋巴細胞亞群分布及LTC4水平比較
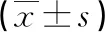
表5 不同療效組間T淋巴細胞亞群分布及LTC4水平比較

組別nCD4+T細胞/CD8+T細胞治療前治療后LTC4(pg/mL)治療前治療后顯效組431.68±0.461.95±0.45137.24±36.1521.38±5.39有效組271.35±0.44*1.65±0.40*152.41±33.5837.26±9.99*無效組100.83±0.21*#1.16±0.18*#162.64±44.16*#50.62±11.30*#F17.83816.8492.15437.616P<0.001<0.0010.187<0.001

表6 治療后LTC4水平與T淋巴細胞亞群分布的相關性分析
3 討 論
淋巴細胞是病毒感染后人體發揮免疫作用的主要武器。成熟T細胞主要呈CD3+抗原陽性,并分為表達CD4+輔助性T細胞和CD8+殺傷性T細胞,因此,二者的比例及比值反映機體免疫及平衡狀態[8]。隨著細胞學研究的進展,T淋巴細胞亞群的失衡對診療和預后的意義已逐漸引起臨床重視。任華等[9]研究顯示,喘息性支氣管炎患兒的CD3+、CD4+T細胞比例及CD4+T細胞/CD8+T細胞比值顯著高于對照組患兒,且CD8+細胞比例顯著高于對照組。葛瑜等[10]研究顯示,嬰幼兒毛細支氣管炎患兒存在T淋巴細胞的失衡,治療后CD4+T細胞比例及CD4+T細胞/CD8+T細胞比值顯著高于治療前。賈春梅等[11]研究發現,遷延性細菌性支氣管炎患兒存在T細胞亞群失衡,CD4+T細胞/CD8+T細胞比值顯著低于對照組。蔡利紅等[12]研究發現,兒童肺炎后發生塑形性支氣管炎的患兒CD4+T細胞比例明顯低于對照組,CD8+T細胞比例明顯高于對照組。本研究結果顯示,CPB組患兒CD3+、CD4+T細胞比例及CD4+T細胞/CD8+T細胞比值均顯著低于健康兒,CD8+T細胞比例顯著升高,且重度組較輕度組變化更明顯,提示CPB患兒存在免疫力下降和T淋巴細胞亞群的失衡,與現有研究結論一致。
LRM對LTs水平的調節是抑制小兒喘息性疾病進展的主要機制,現有研究表明,LTs參與小兒CPB的氣道高反應性和氣道重塑等多個發病環節。半胱氨酸白三烯(CysLTs)可以促進嗜酸性粒細胞在氣道聚集[13],通過激活氣道上皮細胞和平滑肌細胞的增生、增加血管滲透性以及感覺神經纖維的興奮性導致高氣道反應的發生[4],使患者出現咳嗽、喘息和哮鳴音。此外,在反復炎癥和修復的情況下,LTs可以通過促進氣道平滑肌的增生、肥厚以及細胞外基質的合成造成不可逆氣道重塑,從而為難治性哮喘的發生奠定病理基礎[14]。因此,抑制LTs的作用已成為治療喘息性疾病的主要策略。孟魯司特鈉是目前主流的LRM藥物。WU等[15]研究表明,基礎治療聯合孟魯司特可以使9~12月齡RSV感染性CPB患兒受益,顯著改善其反復發作的喘息和氣促。其他研究也表明,孟魯司特聯合糖皮質激素可以抑制哮喘病情進展,并減少患兒對糖皮質激素的需求劑量[16]。目前關于LRM對T淋巴細胞亞群影響的報道尚不多見。李麗等[17]指出,LRM對氣道重塑的影響是其干預喘息性疾病的主要原理,而T淋巴細胞平衡是氣道重塑的深層次病理機制。吳堅等[18]采用孟魯司特方案治療支氣管哮喘患兒發現,患兒CD3+、CD4+T細胞比例及CD4+T細胞/CD8+T細胞比值明顯升高,且效果優于常規治療的對照組。徐軍鵬等[19]研究也發現,LRM聯合中藥制劑可以提高老年支氣管哮喘患者的CD3+、CD4+T細胞比例和CD4+T細胞/CD8+T細胞比值,改善患者T細胞平衡。本研究結果顯示:LRM治療后CPB患兒的CD3+、CD4+T細胞比例及CD4+T細胞/CD8+T細胞比值均顯著升高,CD8+T細胞比例及LTC4水平顯著降低,與現有研究結論一致;進一步分析顯示不同療效組間T淋巴細胞分布及LTC4水平有差異,且LTC4水平與CD3+、CD4+T細胞比例及CD4+T細胞/CD8+T細胞比值呈負相關,與CD8+T細胞比例呈正相關。LTC4是LTs在外周血中的主要表現形式,也是LRM療效的直觀評估指標,因此可以推測,LRM對T淋巴細胞平衡的調節也是其發揮療效的機制之一。
綜上所述,本研究認為外周血T淋巴細胞減少和失衡與RSV感染性CPB患兒病情密切相關,LRM可以有效調節患兒的T淋巴細胞失衡,促進患兒康復。

