混合痔術后中醫綜合護理臨床觀察
解 丹
混合痔是肛腸科的多發病、常見病,是由于直腸末端黏膜下或肛管皮膚下靜脈叢發生曲張擴大,形成的柔軟的靜脈團,其臨床表現以便血、疼痛、脫出為主,據中國相關機構2012年的調查顯示,從5724張調查問卷中統計出痔的發病率高達16.5%[1]。由于大家對于本病不夠重視,在疾病早期未予診治,導致疾病逐漸加重,最后經常進行手術治療,常用術式包括外剝內扎術、TST、PPH、RPH等,但由于肛門周圍神經敏感,術后疼痛以及水腫等并發癥經常發生,這也是臨床醫護人員亟待解決的問題[2]。中醫綜合護理得到了良好的效果,本研究對其結果進行分析,并對研究結果進行報道總結,以便于未來臨床工作時能夠達到醫護患三方均能滿意的療效。
1 資料與方法
1.1 一般資料選擇于撫順市中醫院2020年1月1日—2020年6月31日住院行混合痔外剝內扎術患者作為研究對象,共納入患者82例,包括男46例,女36例;平均年齡為37.23歲。通過SPSS 23.0軟件生成隨機數字表法,將納入的82例患者嚴格按照隨機數字表法分為常規護理組與綜合護理組。2組患者性別、年齡比較,P>0.05,差異無統計學意義,具有可比性。見表1。
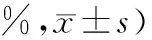
表1 2組患者基線情況比較 (例,
1.2 診斷標準西醫診斷標準參照中華醫學會外科學分會結直腸肛門外科學組、中華中醫藥學會肛腸分會、中國中西醫結合學會結直腸肛門病專業委員會共同制定的《痔臨床診治指南(2006版)》[3]擬定。中醫診斷標準參照2012年中華中醫藥學會《中醫肛腸科常見病診療指南》[4]制定。
1.3 納入與排除標準納入標準:①符合上述診斷標準;②年齡20~65周歲;③手術方式采用混合痔外剝內扎術;④能自覺配合治療,具有良好的依從性并簽署知情同意書。排除標準:①合并有便秘、腹瀉、肛裂、肛周膿腫等其他肛門直腸疾病;②妊娠及哺乳期婦女;③患有傳染性疾病、精神障礙類疾病、過敏體質;④平素有嚴重失眠。
1.4 護理方法常規護理組采用常規護理,包括術前備皮、術前予清潔灌腸、術后予1周廣譜抗生素以預防感染、術后常規日2次熏洗與換藥。綜合護理組采用中醫綜合護理,具體方法如下。①飲食護理:患者術前3~5 d多食蔬菜水果,保持大便通暢,若平素有便秘者,可酌情使用舒泰清(聚乙二醇電解質口服液),以防止術后排便困難,加重疼痛。術后3 d之內,以流食或半流食為主;術后3 d到1周,根據患者胃腸功能的恢復情況,可逐漸將飲食過渡到正常飲食,以蔬果易消化等清淡飲食為主,以保持大便通暢;術后1周之后結合患者中醫證候,適當增加優質蛋白質,以促進術后恢復。術后忌生冷油膩、辛辣刺激性食物。②功能鍛煉:術后根據患者恢復情況指導其進行適度的提肛運動,以促進局部循環,防止水腫,減輕疼痛。③排便護理:首先,從思想上正確引導患者對于肛腸病術后排便的理解,從心理上克服恐懼;其次,指導患者養成良好的排便習慣,每1~2 d晨起規律排便以防止大便蓄積時間過久發生便秘,排便時間不宜過長以防止發生局部水腫,排便時不可過于用力以防止局部傷口撕裂;最后,排便后需保持肛門局部清潔,按時進行熏洗和換藥。另外,如若患者術后長時間(≥3 d)未自行排便,可遵醫囑配合口服通便藥、外用開塞露以及清潔灌腸等治療以輔助排便。④清潔護理:每日2次進行中藥熏洗坐浴與換藥。坐浴時注意將切口充分浸于藥液中,水溫控制在37~40 ℃,每次熏洗坐浴時間在半小時左右,經期不行坐浴。換藥時保證動作輕柔,以防加重術區疼痛。⑤心理護理:術后多關心患者,并適宜轉移患者注意力,必要時可配合音樂療法,以緩解患者的緊張情緒,保證充足的有效睡眠,避免因不良情緒導致疼痛。
1.5 觀察指標
1.5.1 護理滿意度評分參照應用護理滿意度評價表進行評價,主要涉及護理技能滿意度、服務態度滿意度、疼痛評估、護理干預效果等。滿分為100分,得分>90分即為非常滿意;80~89分為滿意;60~79分為較滿意;得分<90分為不滿意。總滿意率=(非常滿意+滿意+較滿意)例數/總例數×100%[5]。
1.5.2 疼痛評分分別記錄術后當天及 3 d、7 d、14 d 疼痛數字評分(Numerical rating scale/score, NRS)情況,評分從0~10分,0分表示無痛,10分代表難以忍受的最劇烈疼痛,分值越高代表疼痛程度越嚴重(于晨起記錄,不在排便后記錄)。
1.5.3 肛緣水腫評分分別記錄術后第1天、第7天、第14天創面肛緣水腫情況(于晨起記錄,不在排便后記錄),創面肛緣水腫評分標準如下。無為0分;輕度腫脹,皮紋尚存為1分;腫脹明顯,皮紋消失為2分;極度腫脹,皮膚出現水皰為3分。
1.5.4 首次排便時間分別記錄入組患者首次排便的時間。
1.5.5 不良反應分別記錄2組在護理過程中不良反應的發生情況。
2 結果
2.1 2組患者護理滿意度比較經秩和檢驗,2組之間護理滿意度差異存在統計學意義(P<0.01)。見表2。

表2 2組患者護理滿意度比較 (例,%)
2.2 2組患者疼痛評分比較經成組t檢驗,結果顯示2組在術后當天與術后第14天疼痛評分差異無統計學意義(P>0.05),而在術后第3天、第7天2組疼痛評分差異有統計學意義(P<0.01)。見表3。
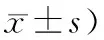
表3 2組患者疼痛評分比較 (例,
2.3 2組患者肛緣水腫評分比較經成組t檢驗,結果顯示2組在術后第1天肛緣水腫評分差異無統計學意義(P>0.05),而在術后第7天、第14天2組肛緣水腫評分差異有統計學意義(P<0.05)。見表4。
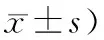
表4 2組患者肛緣水腫評分比較 (例,
2.4 2組患者首次排便時間比較經成組t檢驗,結果顯示2組首次排便時間差異有統計學意義(P<0.01)。見表5。
表5 2組患者首次排便時間比較 (例,
2.5 2組患者護理安全性比較2組患者在護理過程中均未有不良事件發生,安全性良好。
3 討論
中醫學對痔的認識具有悠久的歷史。其中《五十二病方》有“牡痔居竅旁,系以小繩,剖以刀”這樣的描述,這是現代混合痔外剝內扎術的原形。《醫學綱目·痔》中提到:“腸澼為痔,如大澤之中有小山突出為峙,人九竅中,凡有小肉突出皆曰痔”。因此在中醫學體系中古代醫家把直腸肛門疾病統稱為痔。病因病機方面,飲食所傷,導致濕熱下注,故在飲食上,術后前期應予清淡飲食為主,以斷濕熱之源,后期適當增加優質蛋白質等以促進肉芽組織生長,加速創面愈合[6]。同時對于混合痔術后出現水腫不良反應,患者可以進行提肛運動,這樣可以改善局部血液循環,減輕水腫以及疼痛,促進恢復。不良的排便習慣可以引起便秘,造成患者排便困難,或反復排便等,既而引起肛緣水腫。因此,養成患者良好的排便習慣,對于防治術后便秘具有積極作用,同時也對患者進行心理護理,對于促進患者術后恢復具有重要意義。
現代醫學認為導致水腫的原因可分為術前因素、手術因素和術后因素。術前因素是因為局部炎癥未消進行手術,導致出現重度炎性水腫。手術因素包括未做到無菌原則操作;動作粗暴造成肛緣組織局部瘀血[7];內痔結扎過多,誤把肛緣皮膚當作內痔組織結扎等失誤造成局部血液循環障礙;切口引流不暢;骶管麻醉效果不佳導致局部血液和淋巴回流障礙。術后因素包括未適當使用抗生素,造成切口感染,形成局部組織水腫;術后排便困難導致局部瘀血,擠壓皮橋,形成水腫;術后患者活動較多,切口處受到反復摩擦形成水腫[8]。肛腸病術后疼痛的原因主要在于以下幾個方面:①手術損傷,創面神經末梢暴露,導致術后疼痛;②創面感染,術區創面不潔,則易引起感染,刺激神經末梢從而引起疼痛;③創面水腫,手術時操作不當或過度增加腹壓等原因,從而引起創面水腫;④糞便刺激,大便時糞塊摩擦引起創面疼痛。中醫綜合護理方案在護理的過程中可以為患者進行功能的訓練,促進飲食的指導,并幫助患者改善排便習慣,對患者的疼痛加以護理,并做好換藥工作,還能有效維持患者的相關心理,具有中醫藥特色,可以更好地解決患者的問題[9,10]。
本研究結果顯示,2組患者的年齡、性別等基本情況以及術后當天疼痛評分、術后第1天的肛緣水腫評分差異無統計學意義(P>0.05),說明患者的基本情況以及手術本身對于試驗結果無影響,保證了試驗結果的可靠。在緩解術后疼痛方面,在術后第3天、第7天,綜合護理組的疼痛評分明顯優于常規護理組(P<0.01),在術后第14天2組疼痛評分差異無統計學意義(P>0.05),說明綜合護理對于縮短緩解術后疼痛時間效果優于常規護理,在術后2周,2組患者疼痛均不明顯,故結果差異無統計學意義。而在緩解肛緣水腫方面,在術后第7天綜合護理組水腫評分明顯低于常規護理組(P<0.01),故綜合護理組緩解術后肛緣水腫方面效果更優。在促進患者首次排便方面,相比于常規護理組,綜合護理組時間更短(P<0.01)。在護理滿意度方面,綜合護理組高達92.68%,明顯優于常規護理組(P<0.01)。
綜上所述,相對于傳統常規的護理方案而言,中醫綜合護理方案優越性明顯,尤其在緩解術后疼痛、創面水腫以及促進術后排便等方面,優勢突出,具有較高安全性,值得在臨床上推廣使用。

