自體富血小板血漿在糖尿病足潰瘍的臨床應用
郭正東,程 飚
(1.廣州醫科大學/華中科技大學協和深圳醫院整形美容燒傷科,廣東 深圳,518052;2.中國人民解放軍南部戰區總醫院整形外科,廣東 廣州,510000)
糖尿病足潰瘍是常見的糖尿病慢性并發癥之一,同時也是導致糖尿病患者截肢的主要原因。糖尿病足潰瘍主要是指患者由于機體血糖水平持續升高引起不同程度血管病變以及下肢遠端神經病變,進而造成足部潰瘍、深層組織受到破壞,伴或不伴有感染[1]。據統計[2],糖尿病患者并發足潰瘍的概率可高至25%,其中有14%~24%足潰瘍病例需進行截肢治療,嚴重威脅著患者的身心健康。糖尿病足潰瘍的治療目的是清創控制感染、有效循環建立以及覆蓋創面[3]。傳統標準治療方案為在控糖、抗凝、抗感染的基礎上進行清創、引流、減壓、敷料更換等,但臨床實踐發現其獲益難以達到預期理想[4]。相關研究報道[5],糖尿病足潰瘍愈合與創面細胞、細胞外基質、細胞因子等物質參與密切相關。自體富血小板血漿(platelet-rich plasma,PRP)是從自身全血中經離心處理分離出的含有高濃度血小板的血漿,能夠分泌800多種物質,其中包括許多具有特定濃度的生長因子、細胞因子及胞外囊泡。目前已有研究證實其治療難治性皮膚潰瘍創面效果良好[6]。本研究將自體富血小板血漿應用于Wagner 2~4級糖尿病足潰瘍治療中,觀察其對創面愈合及患者生活質量的影響,具體報道如下。
1 資料和方法
1.1 臨床資料
選擇2020年8月至2021年8月我院收治的Wagner 2~4級糖尿病足潰瘍患者40例進行研究。納入標準:①符合《中國糖尿病足診治指南》[7]中糖尿病足潰瘍的相關診斷標準;②Wagner分級[8]在2~4級之間;③入組前3個月內無糖皮質激素、免疫抑制劑服用史;④自愿參與,簽訂了知情同意書。排除標準:①伴有糖尿病急性并發癥;②下肢大動脈閉塞;③伴有嚴重心肺肝腎等重要臟器疾病;④血常規顯示血紅蛋白<90g/L,或血小板計數<100×109/L;⑤潰瘍面積大于20cm2,或竇道體積大于2 cm3。根據治療方案不同將上述病例分為對照組(n=18)和觀察組(n=22),兩組年齡、性別、病程、Wagner分級等一般資料對比,差異無統計學意義(P>0.05),見表1,具有可比性。本研究獲得本院醫學倫理委員會審批。
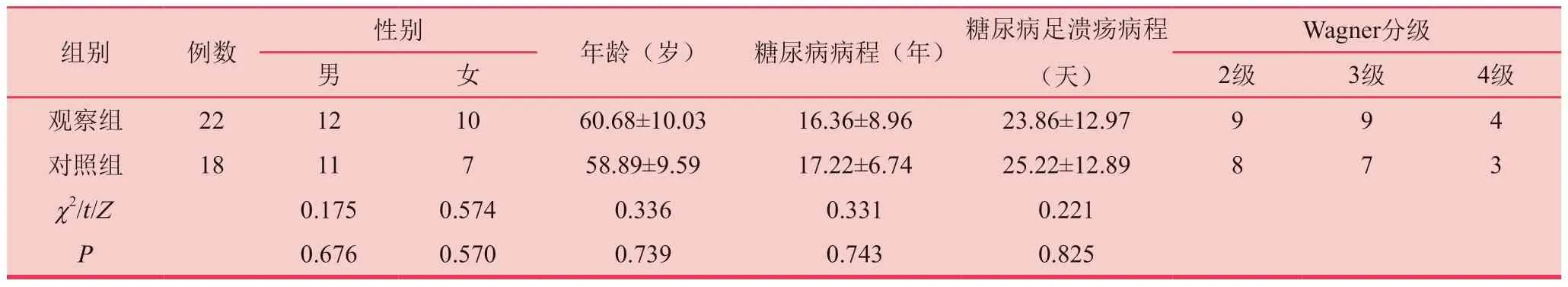
表1 兩組患者的一般資料比較
1.2 治療方法
兩組均予以常規基礎治療,即根據患者實際病情予以胰島素控制血糖穩定,并予以調脂、營養神經、抗感染、抗血小板聚集等,指導患者適當抬高患肢10°~20°,以促進患肢血液回流。在此基礎上,對照組予以創面清創和負壓封閉引流,將創面上無活力的組織切除,直至見到紅色肌肉組織、白色肌腱或韌帶、黃色脂肪組織,對創面進行止血,并用適量生理鹽水、過氧化氫溶液沖洗創面。然后按照創面大小裁剪合適的負壓泡沫材料覆蓋于創面上,應用無菌貼膜將創面完全封閉,其上連接負壓引流管及吸盤,并連接負壓泵,選擇啟動10min、暫停10min的間歇模式,設置負壓值-110mmHg,每隔5天更換1次負壓引流裝置,直至創面顯著縮小變淺,周圍上皮爬行良好。
觀察組于創面上覆蓋自體富血小板血漿凝膠,再予以負壓封閉引流,創面清創方法與對照組相同,自體富血小板血漿凝膠具體應用方法:(1)制備自體富血小板血漿:抽取患者的肘部靜脈血20~50ml于專用的無菌試管中,加入5% EFTA,并用離心機以第一次離心轉速1500r/m,進行10min離心處理,將試管靜置5分鐘,見試管內液體分為紅細胞層(底層)、中間層以及上層血漿3層。將上層血漿以及臨近界面月1mm處的紅細胞抽吸到離心管中,以第二次離心轉速3000r/m,離心處理10min,棄去上層血漿,輕輕搖勻試管獲得富血小板血漿。另取氯化鈣溶液、血酶配制為濃度1000U/L的凝血酶-鈣劑。將富血小板血漿與凝血酶-鈣劑按照10:1的比例混勻,靜置待其自行凝固,制得自體富血小板血漿。(2)自體富血小板血漿凝膠使用:創面清創及沖洗干凈后,將富血小板血漿凝膠覆蓋于創面,并以對照組相同的方法進行負壓封閉引流,直至創面顯著縮小變淺,周圍上皮爬行良好。
1.3 觀察指標
①比較兩組不同Wagner分級患者創面愈合率。在治療2個月后對創面愈合情況進行評價,用相機拍攝創面,用無菌塑料薄膜將創面潰瘍灶的輪廓描繪出來,應用“鐘面”的方法量出病灶的長度、深度、寬度,按照公式“體積=(長度×寬度×0.7854)×深度”計算創面潰瘍體積,再根據公式“愈合率=治療前與2個月后的潰瘍體積差值/治療前的潰瘍體積×100%”計算患者創面愈合率。②比較兩組經治療后創面瘙癢評分、疼痛評分、創面細菌清除率、肉芽組織覆蓋率、肉芽組織生長厚度以及創面愈合時間。其中,1)瘙癢評分:采用1-4級評分法,1分無瘙癢,2分輕度瘙癢,3分中度瘙癢,4分重度瘙癢。2)疼痛評分:采用視覺模擬評分法(VAS),分值范圍0-10分,分數愈高,疼痛愈嚴重。3)創面細菌清除率:根據創面分泌物細菌培養結果,按照公式“細菌清除率=治療前后菌落數量差值/治療前菌落數量×100%”計算。4)肉芽組織覆蓋率:按照公式“肉芽組織覆蓋率=肉芽組織覆蓋面積/創面面積×100%”計算。5)肉芽組織生長厚度:用顯微測微儀測量,并按照公式“肉芽組織生長厚度=治療后肉芽組織厚度-治療前肉芽組織厚度”計算。③比較兩組治療前、治療2個月后生活質量評分。應用糖尿病患者生存質量特異性量表(DSQL)[9]進行評價,包括糖尿病對生理功能的影響(12個條目)、心理維度(9個條目)、社會關系維度(4個條目)、治療維持度(3個條目),每個條目按1-5級評分法,分值愈高,提示生活質量愈差。
1.4 統計學方法
選用SPSS20.0軟件,計數資料予以率(%)描述,行χ2檢驗,等級資料用秩和檢驗;計量資料以()描述,行t檢驗,P<0.05表示差異存有統計學意義。
2 結果
2.1 兩組愈合率比較
觀察組Wagner 2級患者的創面愈合率與對照組比較差異無統計學意義(P>0.05),但觀察組Wagner 3級、4級患者的創面愈合率顯著高于對照組(P<0.05),見表2。
表2 兩組患者愈合率比較(,%)

表2 兩組患者愈合率比較(,%)
2.2 兩組創面愈合相關指標比較
觀察組患者創面瘙癢評分、疼痛評分、創面細菌清除率、肉芽組織覆蓋率、肉芽組織生長厚度顯著優于對照組(P<0.05)。觀察組患者創面愈合時間顯著短于對照組(P<0.05)。
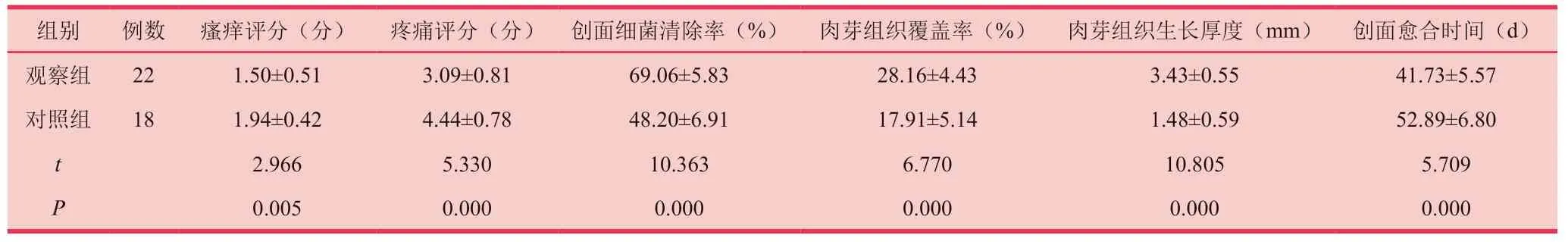
表3 兩組患者創面愈合相關指標比較
2.3 兩組治療前后生活質量評分比較
治療前,兩組生活質量總評分比較差異無統計學意義(P>0.05),8周后,觀察組生活質量分值顯著低于對照組(P<0.05),見表4。

表4 兩組患者治療前后生活質量評分比較
2.4 典型病例
患者男性,55 歲。因“右小腿皮膚破潰不愈1 個月余”入院。查體:創面大小為3.5cm×5.0cm,見圖1a。診斷為 2 型糖尿病足右小腿潰瘍,Wagner 2 級;行創面壞死組織清創后暴露出紅白相間的創基,肉芽生長情況良好,見圖1b。制備富血小板血漿凝膠,覆蓋于創面,再予以負壓引流。創面逐漸變淺縮小,基底肉芽組織生長良好,見圖1c,后行自體皮片移植覆蓋,見圖1d。
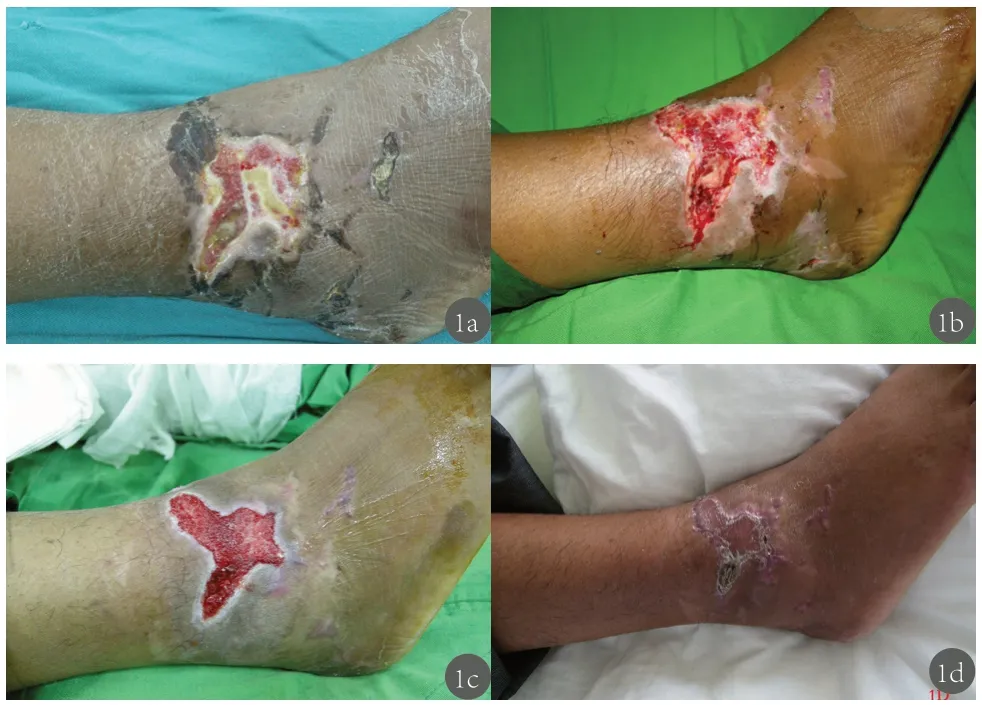
圖1 典型案例,男性,55 歲,2 糖尿病足右小腿潰瘍,Wagner2 級
3 討論
糖尿病足潰瘍為慢性難愈性創面,其發生主要是由于高血糖毒性、血管神經病變等多因素相互作用介導,致使創面微環境發生變化。因此,糖尿病足潰瘍的治療需進行降糖、營養神經、抗感染、清除壞死組織、促進創面愈合。其中創面的愈合需由多種細胞因子、細胞外基質等共同參與,但受全身因素(糖尿病)、局部因素(局部血運、創面部位、是否感染)影響,致使創面愈合難度較大。既往臨床常采用負壓封閉引流技術(VSD)對糖尿病足潰瘍創面進行治療,VSD技術能夠擴張創面局部血管,使創面血流量增多,改善微循環,進而有助于促進肉芽組織生長,減少炎性物質滲出,這不僅能夠控制感染,還有利于創面愈合。臨床研究也證實[10],VSD技術在促進潰瘍創面肉芽組織生長方面有顯著的優勢,并能夠有效減少患者換藥次數,患者舒適度較高。然而,VSD技術不具有生物修復功能,故其創面愈合相對較慢,愈合效果也難以達到預期理想。
自體富血小板血漿是近年新興的潰瘍創面治療方法,其主要是通過抽取患者自身的靜脈血,經離心、濃縮等處理獲得富血小板血漿,再加入凝膠狀物質制成凝膠涂抹于創面。相關文獻指出[11],自體富血小板血漿凝膠涂抹于創面后,可激活血小板,釋放大量高濃度的生長因子、細胞因子,包括血小板源性生長因子(PDGF)、轉化生長因子β1(TGF-β1)、轉化生長因子β2(TGF-β2)、類胰島素生長因子(IGF)、表皮生長因子(EGF)、血管內皮細胞生長因子(VEGF)等,促使細胞分裂和增殖,誘導細胞外基質、骨基質合成,這可為局部肉芽組織生長發揮輔助作用。與此同時,自體富血小板血漿凝膠中含有高濃度的白細胞,白細胞可通過趨化、吞噬作用殺滅創面表面的病原微生物,起到一定的抗菌作用[12]。另有學者發現[13],與抗菌藥物相比,自體富血小板血漿凝膠不會誘導抗生素耐藥,且其抗病原微生物和促創面愈合作用對預防創面感染有良好的協同作用。本研究結果也顯示,觀察組Wagner 3級、4級患者的創面愈合率顯著高于對照組(P<0.05)。觀察組創面瘙癢評分、疼痛評分、創面細菌清除率、肉芽組織覆蓋率、肉芽組織生長厚度顯著優于對照組,創面愈合時間顯著短于對照組,提示自體富血小板血漿凝膠治療糖尿病足潰瘍有顯著的效果,這可能是自體富血小板血漿凝膠能夠促使創面及其周圍組織分泌大量細胞生長因子,利于細胞修復再生,而且自體富血小板血漿凝膠含有大量纖維蛋白,可為創面肉芽組織再生提供良好的支架,另其含有的白細胞可直接殺滅病原菌,清除創面壞死組織,有效促進潰瘍創面愈合,而且富血小板血漿來源于病人本身,不會產生排斥反應或影響其效果[14]。但本研究中,觀察組Wagner 2級患者的創面愈合率與對照組比較差異無統計學意義,這可能是Wagner 2級創面受損程度相對較輕,通過基礎治療、清創以及VSD技術治療即可獲得良好的效果,故對于Wagner 2級糖尿病足潰瘍患者,不建議加用自體富血小板血漿凝膠治療,以免增加或者治療負擔。
此外,本研究還發現,經治療后觀察組患者的生活質量優于對照組,這主要是自體富血小板血漿凝膠有效改善患者潰瘍癥狀,促進創面愈合,有助于改善其足部活動能力,使其盡快恢復到正常生活,回歸社會,進而可改善患者生活治療[15]。
綜上,自體富血小板血漿治療糖尿病足潰瘍效果確切,既可以顯著提高創面修復效果,縮短創面愈合時間,又可以減輕瘙癢和疼痛感,改善其生活質量,尤其對Wagner 3、4級糖尿病足的治療效果最為明顯,值得推廣應用。但需注意,由于富血小板血漿凝膠是從病人自身靜脈血取材,個體血小板的數量、功能差異是否會影響療效,以及富血小板血漿凝膠的應用是否會影響抗生素的強度等問題,仍需大樣本量進一步研究探索。

