腺樣體切除聯(lián)合耳內(nèi)鏡下鼓膜置管或鼓膜穿刺治療兒童分泌性中耳炎的對照分析
李維閣(渭南市合陽縣醫(yī)院耳鼻喉科,陜西 渭南 715300)
分泌性中耳炎的臨床癥狀為耳痛、耳鳴、耳悶、聽力下降等,兒童為該病高發(fā)群體,會(huì)影響兒童健康成長,降低兒童生活質(zhì)量,病情嚴(yán)重時(shí),會(huì)導(dǎo)致兒童失聰[1]。在臨床實(shí)踐中,分泌性中耳炎患兒往往伴有腺樣體肥大,接受腺樣體切除術(shù),分泌性中耳炎早期實(shí)施藥物保守治療療效顯著,病情嚴(yán)重時(shí),保守治療效果欠佳,需盡早接受手術(shù)治療[2]。手術(shù)治療方案包括鼓膜置管術(shù)、鼓膜穿刺術(shù)等,目前關(guān)于兩種手術(shù)治療方案的療效哪個(gè)更好,仍存在爭議[3]。本文旨在對照分析腺樣體切除聯(lián)合耳內(nèi)鏡下鼓膜置管或鼓膜穿刺治療兒童分泌性中耳炎。
1 資料與方法
1.1一般資料 選取2018年1月至2019年1月我院收治的分泌性中耳炎患兒98例,隨機(jī)分為對照組和觀察組,各49例、49耳患耳。對照組均為單耳患兒,男17例,女18例;平均年齡(6.3±1.8)歲;平均病程(10.7±1.4)月。觀察組均為單耳患兒,男18例,女17例;平均年齡(6.1±1.6)歲;平均病程(10.9±1.3)月。納入標(biāo)準(zhǔn):經(jīng)臨床診斷,患兒確診為分泌性中耳炎;患兒腺樣體肥大;患兒家屬知情且簽署同意書;分泌性中耳炎持續(xù)4個(gè)月且伴有聽力減退等癥狀、鼓膜或中耳結(jié)構(gòu)受損。排除標(biāo)準(zhǔn):有耳聾家族史等;患有鼻咽部腫瘤;有嚴(yán)重臟器障礙;特殊過敏體質(zhì);精神失常。本方案經(jīng)醫(yī)院倫理委員會(huì)批準(zhǔn)。兩組一般資料比較差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。
1.2方法 兩組患兒均接受腺樣體切除術(shù):患兒呈仰臥位,于患兒肩部下方放置薄枕,提高身體,使頭后仰,行氣管插管全身麻醉,于患兒口腔內(nèi)放置Davis開口器,暴露患兒口咽腔,于患兒鼻部放置吸痰管,擴(kuò)大患兒鼻咽部區(qū)域的視野,從口腔內(nèi)插入70°鼻內(nèi)鏡,暴露患兒的腺樣體、鼻孔、鼻咽與咽鼓管部位,獲得手術(shù)視野,通過電動(dòng)切割器實(shí)施腺樣體組織切除操作,確保吸切鉆的開口與患兒腺樣體組織相對,按照從上至下順序切除,包括咽鼓管咽口及圓枕等部位的腺樣體組織,切除時(shí)不要損傷患兒正常組織,切除完成后,使用棉球壓迫止血。對照組實(shí)施耳內(nèi)鏡下鼓膜穿刺治療:對患兒外耳道進(jìn)行消毒,放入耳內(nèi)鏡,獲得手術(shù)視野,使用短斜面7號穿刺針實(shí)施鼓膜穿刺,將其與1 mL注射器連接,置于患兒鼓膜前下象限,穿刺后吸取患兒鼓室內(nèi)的積液,如發(fā)現(xiàn)患兒鼓室內(nèi)的積液呈膠狀或黏稠狀,在該穿刺孔后方上部區(qū)域,另取一處,行鼓膜穿刺,向鼓室內(nèi)注入5 mg地塞米松溶液,沖洗患兒鼓室,再吸出積液,穿刺后使用消毒棉球密封患兒外耳口,術(shù)后定期更換,1周后去除密封消毒棉球。觀察組實(shí)施耳內(nèi)鏡下鼓膜置管治療:對患兒外耳道進(jìn)行消毒,放入耳內(nèi)鏡,應(yīng)用鼓膜切開刀,于患兒鼓膜前下象限區(qū)域行切口,以放射狀或弧狀方式切開,鼓室積液吸取措施同鼓膜穿刺術(shù),積液吸出后,將“工”型啞鈴管置于鼓室內(nèi),使其在患兒鼓膜切口位置卡住,在術(shù)后3~6各月內(nèi),啞鈴管可自行脫出,如未脫出,于術(shù)后6個(gè)月內(nèi)人工取出。兩組患兒術(shù)后均接受抗生素治療,預(yù)防感染,定期復(fù)查,觀察患兒鼓膜恢復(fù)狀況、啞鈴管位置、啞鈴管是否暢通、耳道內(nèi)是否出現(xiàn)分泌物等,隨訪1年。
1.3觀察指標(biāo) 于術(shù)后6個(gè)月評估兩組患者治療有效率[4]。統(tǒng)計(jì)兩組患者出現(xiàn)中耳感染、長期鼓膜穿孔、聽力下降、鼓室硬化癥狀的數(shù)量,計(jì)算并發(fā)癥發(fā)生率。于術(shù)前、術(shù)后1周與術(shù)后1年,分別行聽覺腦干誘發(fā)電位檢查,測定兩組患兒的ABR閾值與ABRⅠ波潛伏期。統(tǒng)計(jì)兩組患兒中耳積液消除時(shí)間與分泌性中耳炎復(fù)發(fā)率。于術(shù)后6個(gè)月使用ELISA法測定患兒炎癥指標(biāo)水平,包括腫瘤壞死因子(TNF-α)、白細(xì)胞介素-6(IL-6)、白細(xì)胞介素-8(IL-8)。

2 結(jié) 果
2.1治療有效率 對照組顯效14例、有效20例、無效15例,有效率為69.4%;觀察組顯效20例、有效24例、無效5例,有效率為89.8%。觀察組治療有效率高于對照組(χ2=6.949,P<0.05)。
2.2并發(fā)癥發(fā)生率 對照組中耳感染2例、長期鼓膜穿孔1例、聽力下降3例、鼓室硬化2例,發(fā)生率為16.3%;觀察組中耳感染2例、聽力下降1例,發(fā)生率為6.1%。觀察組并發(fā)癥發(fā)生率低于對照組(χ2=4.215,P<0.05)。
2.3ABR指標(biāo) 術(shù)后1周、術(shù)后1年,兩組ABR閾值與ABRⅠ波潛伏期均較術(shù)前降低,且觀察組低于對照組(P<0.05)。見表1。
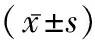
表1 兩組患兒術(shù)前術(shù)后ABR指標(biāo)比較
2.4中耳積液消除時(shí)間與復(fù)發(fā)率 觀察組中耳積液消除時(shí)間為(7.1±0.9)d低于對照組的(11.2±1.3)d(P<0.05);觀察組復(fù)發(fā)率為4.1%(2/49)低于對照組的18.4%(9/49)(P<0.05)。
2.5炎癥指標(biāo) 術(shù)后6個(gè)月,觀察組TNF-α(0.25±0.08)μg/L、IL-6(17.16±2.73)ng/L,IL-8(265.32±26.14)ng/L,對照組TNF-α(0.53±0.16)μg/L、IL-6(23.42±3.11)ng/L,IL-8(336.22±42.19)ng/L。觀察組各項(xiàng)炎癥指標(biāo)均低于對照組(P<0.05)。
3 討 論
鼓膜穿刺術(shù)是利用穿刺針去除患兒中耳積液,不能暢通患兒咽鼓管[5];鼓膜置管術(shù)在吸出患兒中耳積液的同時(shí),于鼓室內(nèi)放置通氣管,可維持患兒鼓室內(nèi)外氣壓平衡,暫時(shí)替代咽鼓管,降低中耳黏膜通透性;與腺樣體切除術(shù)聯(lián)合治療,可恢復(fù)患兒咽鼓管功能,有效治療分泌性中耳炎患兒,促進(jìn)患兒恢復(fù)[6]。
本文結(jié)果顯示,觀察組治療有效率顯著高于對照組(P<0.05),鼓膜穿刺術(shù)僅可吸出患兒中耳積液,咽鼓管功能恢復(fù)時(shí)長更長,使咽鼓管長期處于塌陷狀態(tài),患兒中耳腔在短時(shí)間內(nèi)仍存在負(fù)壓,延長患兒臨床癥狀消除時(shí)間[7];鼓膜置管術(shù)可通過通氣管的植入,替代咽鼓管的功能,加速患兒的恢復(fù),治療效果更顯著[8]。觀察組并發(fā)癥發(fā)生率顯著低于對照組(P<0.05),表明在兒童分泌性中耳炎患兒治療中,將腺樣體切除術(shù)與耳內(nèi)鏡下鼓膜置管術(shù)聯(lián)合治療,可促進(jìn)患兒患處恢復(fù),并發(fā)癥發(fā)生率更低。觀察組術(shù)后1周、術(shù)后1年ABR閾值與ABRⅠ波潛伏期均顯著低于對照組(P<0.05),ABR閾值與ABRⅠ波潛伏期為聽力學(xué)指標(biāo),如ABR閾值≤30 dBnHL,且I波潛伏期在正常范圍之內(nèi),說明聽力正常,腺樣體切除術(shù)聯(lián)合耳內(nèi)鏡下鼓膜置管術(shù)可縮短患兒病程,在短時(shí)間內(nèi)恢復(fù)患兒中耳功能,恢復(fù)患兒聽力。觀察組中耳積液時(shí)間與復(fù)發(fā)率均顯著少于對照組(P<0.05),因?yàn)樵诠哪ご┐绦g(shù)中,患兒咽鼓管在術(shù)后一段時(shí)間內(nèi)仍處于負(fù)壓狀態(tài),會(huì)持續(xù)滲出積液,延長中耳積液時(shí)間,加大兒童分泌性中耳炎復(fù)發(fā)率,而鼓膜置管術(shù)可消除鼓室內(nèi)外的氣壓失衡現(xiàn)象,避免患兒持續(xù)滲出積液,縮短中耳積液時(shí)間,降低分泌性中耳炎復(fù)發(fā)率。觀察組TNF-α、IL-6和IL-8水平均顯著低于對照組(P<0.05),TNF-α由Th1細(xì)胞分泌,水平提升,說明患者腺樣體微環(huán)境出現(xiàn)變化,產(chǎn)生炎癥;IL-6由Th2細(xì)胞分泌,水平提升,誘導(dǎo)B細(xì)胞釋放IgE,引發(fā)分泌性中耳炎;IL-8由巨噬細(xì)胞分泌,可介導(dǎo)黏膜損傷,并使患者病情出現(xiàn)慢性遷延。本文結(jié)果表明鼓膜置管術(shù)可有效減輕患兒炎性反應(yīng),提高患兒免疫水平,減輕患兒病情,促進(jìn)患兒恢復(fù)。
綜上所述,在分泌性中耳炎患兒治療中,在行腺樣體切除術(shù)時(shí),和鼓膜穿刺術(shù)相比,鼓膜置管術(shù)的治療效果更為顯著,預(yù)后良好,縮短患兒病程,促進(jìn)患兒恢復(fù)。
- 貴州醫(yī)藥的其它文章
- 延續(xù)性護(hù)理對膀胱癌術(shù)后灌注化療患者治療依從性、護(hù)理滿意度及生活質(zhì)量的影響
- 飛秒激光輔助個(gè)體化準(zhǔn)分子激光角膜切削術(shù)治療近視患者的療效觀察及護(hù)理
- PDCA循環(huán)管理法在醫(yī)院抗菌藥物專項(xiàng)管理中的應(yīng)用成效觀察
- 球帽附著體種植覆蓋義齒及脫鈣人牙基質(zhì)材料對牙槽骨萎縮下頜無牙頜患者種植體穩(wěn)固效果分析
- 腹腔鏡下穿孔修補(bǔ)術(shù)與胃大部分切除術(shù)對真菌感染胃潰瘍合并胃穿孔的療效及并發(fā)癥觀察
- 右美托咪定滴鼻聯(lián)合七氟醚吸入麻醉在小兒腹腔鏡疝手術(shù)中的鎮(zhèn)痛效果及對患兒術(shù)后不良行為學(xué)改變的影響分析

