腹腔鏡根治性子宮切除術與開腹根治性子宮切除術治療早期宮頸癌的療效與安全性觀察
孫蓓 劉亞紅 汪寧(.陜西中醫藥大學第二附屬醫院婦五科,陜西 咸陽 72000;2.商洛市商州區人民醫院婦產科,陜西 商洛 726000)
宮頸癌作為婦科十分常見的一類惡性腫瘤,其病因尚未明確,且早期缺乏特異性癥狀和體征,當病情進展至中晚期時可出現陰道流血和排液等,導致治療預后效果不佳[1]。近年來,隨著現代醫療技術的不斷進步,宮頸癌子宮切除術由開放逐漸轉為微創,患者的手術安全性大幅度提升,術中失血量、圍術期疼痛、術后恢復效能等指標均迎來改善[2]。腹腔鏡根治性子宮切除術往往僅需要做幾個細小的開孔,即可在腔鏡設備的放大成像技術支持下,完成間接性的“可視化”精細操作[3]。本文旨在探討腹腔鏡根治性子宮切除術治療早期宮頸癌的療效與安全性觀察。
1 資料與方法
1.1一般資料 選取 2017年1月至2020年1月我院收治的宮頸癌患者90例,依據手術治療差異分為腹腔鏡組與開腹組,各45例。腹腔鏡組年齡26~66歲,平均(46.12±6.84)歲;病程5 d至3個月,平均(1.54±0.64)月;未生育13例,生育但未絕經24例,絕經18例。開腹組年齡27~64歲,平均(48.51±6.82)歲;病程5 d至3個月,平均(1.51±0.39)個月;未生育14例,生育但未絕經22例,絕經19例。納入標準:符合中華醫學會婦科腫瘤學組《在婦科常見腫瘤診治指南》、NVVN《宮頸癌臨床實踐指南》中有關宮頸癌的診斷標準[4-5];病情處于早期;無手術治療禁忌癥;臨床資料完整。排除標準:意識障礙者;合并嚴重心肝腎等臟器功能不全性疾病;存在子宮腺肌病、子宮肌瘤、卵巢腫瘤或者卵巢囊腫破裂者;存在內科疾病者;拒絕或者中途退出研究者。兩組一般資料比較差異無統計學意義(P>0.05)。
1.2方法 開腹組采用開腹手術,術前禁止性生活,清潔陰道,禁食禁水,即協助患者選取膀胱截石位,常規消毒,行氣管插管全麻,在腹部臍恥間作一豎切口,依次切開患者皮膚、皮下組織進腹,切斷雙側卵巢固有韌帶、圓韌帶及輸卵管峽部,阻隔血供,進入腹腔后,對盆腔周圍進行探查評估,分離粘連,將膀胱下推至宮頸外口水平,沿宮頸向下切斷雙側子宮動靜脈、骶主韌帶,并對其實施縫扎處理,環形切開陰道壁,取下子宮,用可吸收線進行縫合,清理創面后,逐層關腹,術后給予抗生素對癥治療。腹腔鏡組采用腹腔鏡下卵巢囊腫剝除手術,術前準備同開腹組,協助患者采取膀胱截石位,進行氣管插管全麻,位于臍上正中1 cm左右縱形切口,行3孔穿刺,建立氣腹(壓力維持于11~14 mmHg),置入30°鏡體,另取下腹兩側及恥骨聯合上方做0.5 cm左右的切口,逐層進鏡探查,暴露手術區域,在腹腔鏡觀察下將除子宮韌帶與輸卵管切除,環切子宮頸筋膜,將子宮體完整取出,使用電凝止血鉗對創面進行處理,采用可吸收線對患者進行縫合,術后給予抗生素對癥治療。
1.3觀察指標 比較兩組患者術中術后多項指標,術中包括術中出血量、手術操作耗時、清掃淋巴結個數、切口長度;術后包括腸鳴音恢復時間、下床活動時間、疼痛程度及住院天數;兩組術后并發癥發生率,包括腸道損傷、膀胱損傷、切口感染、輸尿管損傷、術后出血。術后隨訪半年,采用生活質量評分表(QOL)評估患者生活質量[6]。

2 結 果
2.1兩組各手術指標比較 腹腔鏡組術中出血量少于開腹組,手術操作耗時長于開腹組,切口長度短于開腹組,腸鳴音恢復時間、下床活動時間和住院天數均短于開腹組,術后疼痛程度評分低于開腹組(t=8.369、6.418、33.569、5.380、8.104、4.610、6.782,P<0.05),但兩組清掃淋巴結個數相比無差異(t=1.216,P>0.05)。見表1。
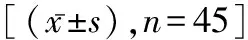
表1 兩組患者術前術后各手術指標比較
2.2兩組并發癥發生率比較 開腹組患者出現腸道損傷1例、膀胱損傷1例、切口感染2例、輸尿管損傷1例、術后出血1例,發生率為13.33%;腹腔鏡組患者出現膀胱損傷1例、切口感染1例,發生率為4.44%。腹腔鏡組并發癥發生率低于開腹組(χ2=10.246,P<0.05)。
2.3兩組術前術后生活質量評分比較 開腹組術前(40.92±4.14)分、術后3個月(56.52±2.03)分、術后半年(63.98±4.55)分,腹腔鏡組術前(45.03±4.31)分、術后3個月(68.63±1.91)分、術后半年(76.77±4.06)分。術前兩組生活質量評分相比差異無統計學意義(t=14.159,P>0.05),術后3個月及半年腹腔鏡組的生活質量評分明顯高于開腹組(t=17.555、15.240,P<0.05)。
3 討 論
目前對于早期宮頸癌多提倡手術治療,在既往的臨床實踐中,對于早期宮頸癌的治療多采用傳統的開腹手術切除子宮為主,雖然具備一定的治療效果,但對患者造成的創傷較大,患者術后并發癥風險較高,預后情況并不理想[7]。近年來,隨著醫療技術的不斷發展,各種微創手術治療方式在臨床的運用愈加廣泛,加之腹腔鏡技術在臨床的普及,宮頸癌患者可直接在腹腔鏡的輔助下行根治性子宮切除術進行治療[8]。
本文結果顯示,腹腔鏡組術中出血量少于開腹組,手術操作耗時長于開腹組,切口長度短于開腹組,腸鳴音恢復時間、下床活動時間和住院天數均短于開腹組,術后疼痛程度評分低于開腹組(P<0.05),但兩組清掃淋巴結個數相比無差異(P>0.05);腹腔鏡組并發癥發生率低于開腹組(P<0.05);術后3月及半年腹腔鏡組的生活質量評分明顯高于開腹組(P<0.05)。分析其原因,腹腔鏡手術治療方式在直腸息肉患者的治療中存在視野清晰,暴露少等優勢;在一定程度上更有助于減輕患者術后的疼痛癥狀,還可以避免對周圍組織造成損害,促進患者盡早恢復[9]。總之,腹腔鏡下根治性子宮切除術能夠保障患者更佳的手術安全性與術后恢復效能,但該術仍舊存在不可完全避免的并發癥問題,如腸道損傷、膀胱損傷等,主要由于腹腔鏡在使用的過程中,也存在觸摸感缺乏的現象,尤其是在面對早期癌的定位中,發生盲切、誤切和定位不準確的風險較高,成為導致并發癥的主要原因[10]。
綜上所述,腹腔鏡根治性子宮切除術治療早期宮頸癌的優勢更大,安全性更高,但腹腔鏡手術尚未能完全取代開腹手術,需要臨床詳細評估患者資料,選擇合理術式。

