血清超敏C反應(yīng)蛋白及尿mAlb/Cr與糖尿病視網(wǎng)膜病變的相關(guān)性
王德生,孫志剛,馬周鵬
(1. 淄博市博山區(qū)醫(yī)院 檢驗(yàn)科,山東 淄博 255200;2. 上海市金山區(qū)中西醫(yī)結(jié)合醫(yī)院 檢驗(yàn)科, 上海 201501)
糖尿病發(fā)病率逐年上升,已成為嚴(yán)重危害人類健康的全球性疾病[1]。糖尿病視網(wǎng)膜病變(diabetic retinopathy, DR)是其重要并發(fā)癥,其發(fā)生、發(fā)展緣于視網(wǎng)膜微血管和神經(jīng)損傷,對其早期診治已成為當(dāng)前國內(nèi)外研究的熱點(diǎn)問題[2]。近年來國內(nèi)外研究均認(rèn)為血清超敏C反應(yīng)蛋白(high sensitivity C-reactive protein, hs-CRP)與尿微量白蛋白/肌酐(urinary microalbumin/creatinine, U-mAlb/Cr)作為糖尿病血管性病變強(qiáng)有力的預(yù)示因子及危險(xiǎn)因素,可以反映全身內(nèi)皮細(xì)胞功能損傷及微小血管病變[1-2]。本文通過前瞻性研究,探討hs-CRP與U-mAlb/Cr在DR不同分期中的變化、臨床意義及糖尿病增殖期視網(wǎng)膜病變(proliferative diabetic retinopathy group, PDR)發(fā)生的危險(xiǎn)因素。
1 資料與方法
1.1病例選擇 2018年10月至2021年9月間于淄博市博山區(qū)醫(yī)院及上海市金山區(qū)中西醫(yī)結(jié)合醫(yī)院確診的2型糖尿病患者150例,男103例,女47例,年齡46~76歲,平均年齡(59±8.5)歲。全部病例符合《中國T2DM 防治指南(2017年版)》標(biāo)準(zhǔn)[3],病史4~18年,均處于正規(guī)系統(tǒng)治療及規(guī)律隨訪中。采用日本佳能CR-2免散瞳眼底相機(jī),在暗室條件下以 45°對雙眼進(jìn)行照相。根據(jù)1985年全國眼底病協(xié)作組制定的DR診斷標(biāo)準(zhǔn),將150例分為糖尿病無視網(wǎng)膜病變(non diabetic retinopathy,NDR)組67例,男46例,女21例;糖尿病非增殖期視網(wǎng)膜病變(non proliferative diabetic retinopathy, NPDR)組55例,男38例,女17例; PDR組28例,男19例,女9例。排除標(biāo)準(zhǔn):嚴(yán)重的心、肝、肺、腦等臟器功能不全、糖尿病急性并發(fā)癥、惡性腫瘤、急慢性感染、精神障礙無法配合、自身免疫性疾病或有應(yīng)用免疫抑制劑史。本項(xiàng)目通過醫(yī)院倫理委員會(huì)批準(zhǔn),全部研究對象均知情同意參與研究。
1.2儀器與試劑 采用Modular DP模塊全自動(dòng)生化分析儀(瑞士Roche公司)及配套試劑檢測空腹靜脈血糖(fasting plasma glucose, FPG)及尿肌酐(creatinine, Cr),采用MQ-2000PT糖化血紅蛋白分析儀(上海惠中公司)及配套試劑檢測糖化血紅蛋白A1c (Hemoglo -binA1c, HbA1c),采用IMMAGE 800 特種蛋白分析儀(美國Beckman-Coulter公司)及配套試劑檢測hs-CRP及U-mAlb。
1.3方法 全部研究對象均禁食12 h于清晨空腹采血檢測FPG、HbA1c及hs-CRP。連續(xù)3 d收集晨尿樣本,檢測U-mAlb、Cr濃度并計(jì)算比值的3次平均值。
2 結(jié) 果
2.1一般資料比較 NDR組、NPDR組及PDR組性別比、年齡、體質(zhì)量指數(shù)(BMI)差異無統(tǒng)計(jì)學(xué)意義
(P>0.05),病程差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見表1。
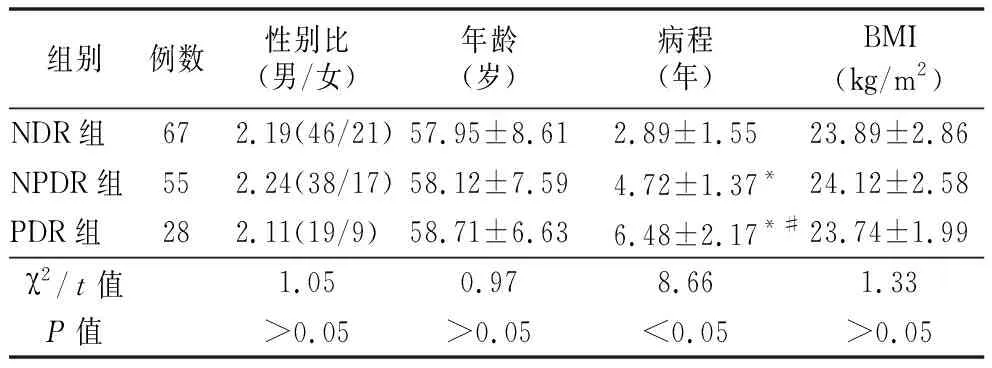
表1 3組一般資料比較
2.2FPG、HbA1c、hs-CRP及尿mAlb/Cr比值比較 NDR組、NPDR組及PDR組中FPG、HbA1c差異無統(tǒng)計(jì)學(xué)意義(P>0.05),而hs-CRP、U-mAlb/Cr差異有統(tǒng)計(jì)學(xué)意義,兩者在NDR組、NPDR組及PDR組中均依次升高,PDR組高于其余2組,NPDR組高于NDR組(P<0.05),見表2。
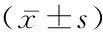
表2 3組FPG、HbA1c、及尿mAlb/Cr比值比較
2.3相關(guān)性分析 Spearman相關(guān)分析顯示本組hs-CRP、尿mAlb、病程與DR分期均呈顯著正相關(guān)(r=0.798,P=0.000;r=0.736,P=0.000;r=0.896,P=0.000)。Logistic多因素回歸分析顯示,本組hs-CRP、尿mAlb、病程為PDR發(fā)生的危險(xiǎn)因素(P<0.05),見表3~4。

表3 糖尿病增殖期視網(wǎng)膜病變3個(gè)危險(xiǎn)因素與賦值
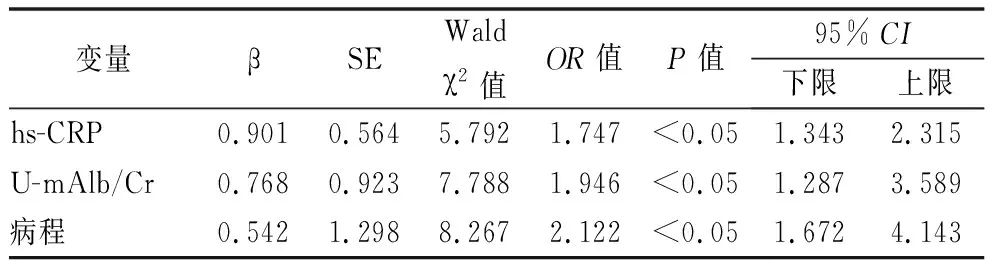
表4 糖尿病增殖期視網(wǎng)膜病變發(fā)生的多因素分析
3 討 論
糖尿病是一種因胰島素分泌相對不足或分泌障礙導(dǎo)致的常見慢性病, 隨著醫(yī)療水平的提高和生活方式的改變,該病檢出率有逐漸升高的趨勢,目前已成為全球衛(wèi)生和經(jīng)濟(jì)的主要負(fù)擔(dān)之一[1, 2]。由于糖尿病呈慢性進(jìn)行性發(fā)展,持續(xù)的高血糖狀態(tài)導(dǎo)致多元醇代謝通路異常、蛋白激酶C激活、氧化應(yīng)激增強(qiáng)以及炎性細(xì)胞浸潤等病變[2, 4],從而可引發(fā)DR、糖尿病腎病(diabetic nephropathy, DN)、神經(jīng)病變以及心腦血管疾病等多種并發(fā)癥,其共同的病理基礎(chǔ)為動(dòng)脈粥樣病理學(xué)改變,包括視網(wǎng)膜缺血、異常新生血管、視網(wǎng)膜炎癥、血管滲透性增加,以及近年來研究較多的神經(jīng)元和神經(jīng)膠質(zhì)異常[5]。DR發(fā)病率較高,目前我國DR患者在糖尿病患者中的占比約25%,已成為勞動(dòng)年齡人群中最重要的失明原因[6-7]。根據(jù)不同的病理學(xué)發(fā)展階段,DR可分為NPDR和PDR,兩者均可影響視神經(jīng)及周圍視網(wǎng)膜[8]。作為一種進(jìn)行性眼病,如進(jìn)展到PDR可導(dǎo)致視力逐漸喪失,因此精確評(píng)估DR的嚴(yán)重程度和進(jìn)展高危因素,控制中度和高危的NPDR向晚期的PDR發(fā)展具有重要的臨床意義[6]。
DR的發(fā)病機(jī)制較復(fù)雜,目前國內(nèi)外多從炎癥反應(yīng)、細(xì)胞凋亡、血管功能障礙和神經(jīng)血管單元破壞等幾個(gè)方面對其進(jìn)行研究,其中炎癥反應(yīng)在其發(fā)生、發(fā)展中至關(guān)重要[7,9-10]。hs-CRP是機(jī)體在炎癥或損傷過程中合成的一種急性時(shí)相蛋白,能參與體內(nèi)多種生理及病理過程,并敏感地反映機(jī)體炎癥反應(yīng)的存在,同時(shí)發(fā)揮抗炎及促炎雙重作用[11]。發(fā)生炎癥反應(yīng)時(shí),在各種炎性因子刺激下,hs-CRP水平較正常情況下明顯增高[12-13]。研究證實(shí),hs-CRP參與經(jīng)典免疫調(diào)節(jié)途徑,是機(jī)體非特異性炎癥標(biāo)志物之一,通過與凋亡細(xì)胞膜磷脂或細(xì)菌、真菌、膽堿結(jié)合,促使內(nèi)源性或外源性配體物質(zhì)的清除、激活補(bǔ)體并調(diào)理吞噬功能,從而對心血管疾病的發(fā)生具有一定的預(yù)測作用[10-12]。國內(nèi)付琳等[14]研究發(fā)現(xiàn)在DR發(fā)病早期,hs-CRP表達(dá)水平明顯升高,隨著病情的好轉(zhuǎn),其水平又可快速恢復(fù)至正常水平;但病情進(jìn)展惡化時(shí),其表達(dá)水平急劇升高,說明hs-CRP可一定程度上反應(yīng)DR的嚴(yán)重程度。本組研究結(jié)果顯示, hs-CRP在NDR組、NPDR組及PDR組中依次升高,與DR的嚴(yán)重程度呈正相關(guān),進(jìn)一步說明hs-CRP是提示DR發(fā)生及進(jìn)展的危險(xiǎn)因素,原因可能為長期的高血糖狀態(tài)下造成視網(wǎng)膜微血管內(nèi)皮細(xì)胞持續(xù)損傷,繼而視網(wǎng)膜微循環(huán)障礙、組織缺氧導(dǎo)致各種炎癥反應(yīng)后導(dǎo)致hs-CRP明顯升高,后者刺激視網(wǎng)膜血管內(nèi)皮細(xì)胞產(chǎn)生過量的氧自由基,進(jìn)一步加重血管內(nèi)皮細(xì)胞損傷,從而導(dǎo)致視網(wǎng)膜炎癥、微血管及神經(jīng)損害,因而DR病情持續(xù)進(jìn)展[1, 12-13]。
DN與DR同為微血管病變,具有相似的發(fā)病機(jī)制和病理學(xué)基礎(chǔ),兩者發(fā)病率也有較明顯的相關(guān)性[15-16]。在高血糖狀態(tài)導(dǎo)致的氧化應(yīng)激及炎癥因子等因素作用下,腎內(nèi)血管損傷導(dǎo)致腎小球硬化,繼而腎小球?yàn)V過功能減退,病情進(jìn)展可出現(xiàn)mAlb尿及尿Cr降低,而前者又進(jìn)一步加劇腎內(nèi)血管損傷,導(dǎo)致腎臟功能持續(xù)惡化[15]。因此,U-mAlb既是糖尿病血管并發(fā)癥,也可作為評(píng)價(jià)DN發(fā)展階段的一項(xiàng)重要指標(biāo)[2]。利用U-mAlb/Cr作為監(jiān)測mAlb尿或尿白蛋白排泄率的一個(gè)新型指標(biāo),具有方便、快速、精確、可靠的優(yōu)勢,是臨床定性或定量診斷蛋白尿及評(píng)價(jià)腎功能損傷的一種理想方法[16]。此外,mAlb尿不僅是DN的風(fēng)險(xiǎn)因素,對糖尿病其他器官的微血管如視網(wǎng)膜微血管的損傷狀況也具有一定的提示作用[15-16]。本研究結(jié)果顯示U-mAlb/Cr在NDR組、NPDR組及PDR組中依次升高,與DR的嚴(yán)重程度正相關(guān),也證實(shí)U-mAlb/Cr是DR發(fā)生及進(jìn)展的危險(xiǎn)因素,可以反映DR的不同階段,U-mAlb/Cr值越高,DR病情也越嚴(yán)重,與傅錚等[16]研究結(jié)果一致。
目前研究認(rèn)為影響DR分期的因素很多,主要包括吸煙、收縮壓、肥胖、餐后2 h血糖、HbA1c、血糖波動(dòng)、血清甘油三酯、血清高密度脂蛋白、DN等[6, 14, 16]。本研究通過對150例2型糖尿病患者進(jìn)行研究,結(jié)果發(fā)現(xiàn)DR不同分期患者年齡、BMI和性別差異無統(tǒng)計(jì)學(xué)意義,但病程差異有統(tǒng)計(jì)學(xué)意義,說明糖尿病病程越長,DR的發(fā)生概率和危險(xiǎn)程度越大,而年齡、BMI和性別比與DR的嚴(yán)重程度并不密切相關(guān),并非DR分期的影響因素,與郭偉賓等[17]研究結(jié)果相符合。此外FBG、HbA1c在DR不同分期中差異無統(tǒng)計(jì)學(xué)意義,與付琳等[14]研究結(jié)果不符,分析原因可能為樣本不夠大、本組病例病程均相對較長且正處于長期規(guī)范治療中、近幾個(gè)月內(nèi)血糖控制滿意;此外據(jù)湯慶麗等[18]報(bào)道,對于血糖控制達(dá)標(biāo)的DR患者,除病程之外,胰島素樣生長因子-Ⅰ、視黃醇結(jié)合蛋白 4、炎癥指標(biāo)中性粒細(xì)胞與淋巴細(xì)胞比值、血小板與淋巴細(xì)胞比值增加等均可能參與了DR的發(fā)生和發(fā)展。本研究經(jīng)Logistic多因素回歸分析,顯示hs-CRP、U-mAlb/ Cr、病程為PDR發(fā)生的危險(xiǎn)因素,說明在DR的進(jìn)行過程中,病程越長、hs-CRP及U-mAlb/Cr水平越高,PDR發(fā)生風(fēng)險(xiǎn)越大,預(yù)后越差。因此在DR的診治中必須重視hs-CRP、U-mAlb/Cr的檢測,從而及時(shí)干預(yù),達(dá)到延緩病情進(jìn)展、改善預(yù)后的目的[18-19]。
本研究的不足之處:①研究對象樣本較小,本研究全部病例共150例,其中NPDR組55例,而PDR組只有28例,故研究結(jié)果可能存在某種偏倚;② 研究內(nèi)容不夠全面,本項(xiàng)目研究內(nèi)容包括性別比、年齡、病程、BMI、FPG、HbA1c、hs-CRP及U-mAlb/Cr,而未對吸煙、收縮壓、肥胖、餐后2h血糖、血清甘油三酯、血清高密度脂蛋白水平等因素進(jìn)行分析,因此對影響DR分期因素的研究結(jié)論不夠全面。有待今后加大樣本量、補(bǔ)充研究內(nèi)容進(jìn)行細(xì)化研究。
綜上所述,血清hs-CRP、U-mAlb/Cr在DR患者中呈現(xiàn)高表達(dá),與其嚴(yán)重程度均呈顯著正相關(guān),兩者與病程均為PDR發(fā)生的危險(xiǎn)因素。在DR的診治中,必須重視hs-CRP與U-mAlb/Cr的檢測。

