簡易選擇性鞘外入肝血流阻斷法在腹腔鏡左半肝切除術中的應用
曾華東,徐繼威,李雄,張彩云,李嘉,溫苑章,周煥城,鄒雄峰
(廣東省梅州市人民醫院,廣東 梅州 514031,1.肝膽外一科,2.超聲二科)
隨著腹腔鏡技術的發展,腹腔鏡肝切除術在臨床上已經得到廣泛推廣應用,特別是腹腔鏡左半肝切除術已開始成為標準手術之一[1-2]。但手術中的出血一直是困擾技術發展、影響手術安全的重要因素。手術中大出血是腹腔鏡肝切除術中中轉開腹、危及患者生命及影響預后的主要因素[3-4]。術中入肝血流阻斷技術是腹腔鏡肝切除術控制術中大出血的重要技術手段[5-7]。血流阻斷的方法有多種,本研究比較近年來梅州市人民醫院收治的左肝腫瘤患者采用不同的入肝血流阻斷方法下行腹腔鏡左半肝切除術的資料,探討簡易選擇性鞘外入肝血流阻斷方法的安全性及可行性。
1 資料和方法
1.1 一般資料
收集2016年1月15日至2021年8月15日45例在梅州市人民醫院初診為左肝腫瘤并采用腹腔鏡左半肝切除術患者的病例資料,術前均行上腹部CT或MRI、腫瘤標志物等相關檢查進行術前診斷。術后病理結果為原發性肝癌21例,肝內膽管細胞癌13例,肝血管瘤6例,結腸癌肝轉移瘤、神經內分泌癌、復雜肝囊腫、膽管黏液性囊腺瘤、肝內IgG4相關性膽管炎各1 例。按入肝血流阻斷方式分為兩組,簡易鞘外阻斷組(A組)采用在左肝蒂Glisson鞘外直接用哈巴狗臨時阻斷夾阻斷入肝血流;鞘內阻斷組(B組)采用左肝Glisson蒂鞘內分離左肝動脈、門靜脈左支后結扎方法阻斷入肝血流。根據病例納入標準,符合研究要求的A組21例;B組24例。兩組病例在年齡、合并肝硬化比例、術前血白細胞數(WBC)、總膽紅素(TBIL)、白蛋白(ALB)、凝血酶原時間(PT)等方面差異無統計學意義(P>0.05),具有可比性;而術前丙氨酸轉氨酶(ALT)、谷草轉氨酶(AST)A組比B組稍高(P<0.05),但轉氨酶影響因素較多,未納入肝功能Child-pugh分級指標中,對病例分組影響不大。具體見表1。
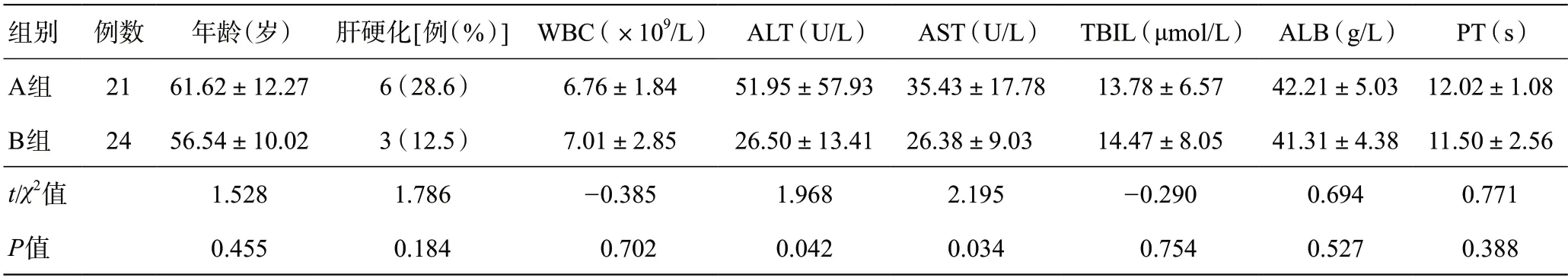
表1 腹腔鏡左半肝切除術患者的一般資料
1.2 病例納入及排除標準
納入標準:(1)左肝腫瘤不靠近第一肝門;(2)無門靜脈癌栓或門靜脈癌栓程氏分型Ⅰ型;(3)肝功能Child-pugh A級;(4)行完全腹腔鏡左半肝切除術者。
排除標準:(1)中轉開腹者;(2)門靜脈癌栓程氏分型Ⅱ型及以上者;(3)使用Pringle法血流阻斷者;(4)臨床資料不完整者。
1.3 手術方法
所有手術在氣管插管全麻下進行,采用頭高腳低平臥分腿位,建立二氧化碳氣腹。采用常規五孔法:觀察孔位于臍下緣,操作孔位于左右鎖骨中線肋緣下約4 cm處,輔操作孔位于腋前線肋緣下約1 cm處,視病灶具體情況可作適當調整。探查腹腔后離斷左側肝周韌帶,顯露左肝靜脈;常規切除膽囊,如腫瘤遠離肝中靜脈可保留膽囊。切開肝門板上緣,利用雙手器械對抗鈍性分離,將左肝蒂上緣與肝臟分離,降低肝門板(圖1A),肝創面少量滲血可用紗塊壓迫止血或雙擊電凝止血,顯露左肝蒂后在鞘外直接用哈巴狗臨時阻斷夾夾閉阻斷(圖1B),鞘內阻斷組在左肝Glisson蒂內分離解剖出左肝動脈及門靜脈左支分別用絲線結扎;顯示缺血線或靜脈注射吲哚菁綠0.05 mg后在熒光腹腔鏡下熒光反染顯示左右肝分界線,沿缺血線或熒光染色邊界標記肝預切線(圖1C),采用超聲刀離斷肝實質,斷肝按由淺入深、由下至上、“小步慢跑”的方法進行,肝實質內較大管道用Hem-o-lock夾閉后離斷,手術過程中心靜脈壓控制在5 cm H2O以下,切割閉合器離斷左側肝蒂(圖1D)、結扎肝左靜脈后離斷(圖1E)鞘內阻斷,肝創面徹底止血及檢查無膽漏(圖1F)等情況后移除標本。
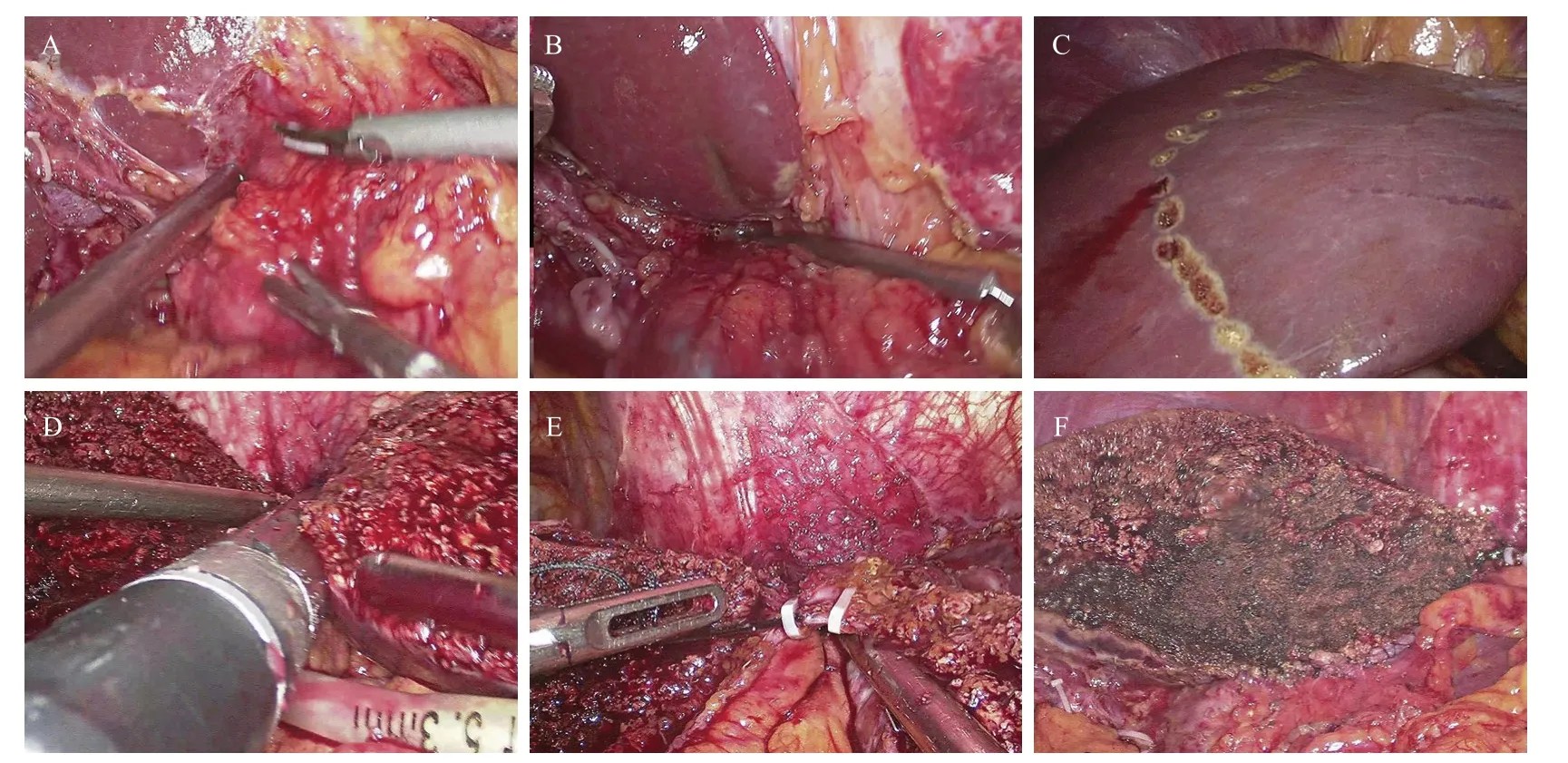
圖1 簡易選擇性鞘外入肝血流阻斷方法術中操作
1.4 觀察指標
兩組患者在手術基本情況(手術時間、術中出血量、術后住院時間)、術后近期并發癥發生率,圍手術期同時期血WBC、ALT、AST、ALB、TBIL、PT等指標變化情況。
1.5 統計學分析
2 結果
2.1 兩組患者手術基本情況指標比較
兩組患者在手術時間、術中出血量、術后住院時間、近期并發癥發生率差異均無統計學意義(P>0.05)。術后總共有3例患者出現術后并發癥。其中A組1 例因合并結腸息肉術中同期行結腸鏡下息肉切除術后出現結腸創面出血,行結腸鏡下止血后治愈。B組1例患者術后出現胃底靜脈曲張出血、肝功能衰竭,經胃鏡下止血、護肝治療后好轉;1例患者術后出現左下肢靜脈血栓、肺栓塞、經抗凝治療后癥狀緩解。兩組患者均無圍手術期死亡病例。見表2。
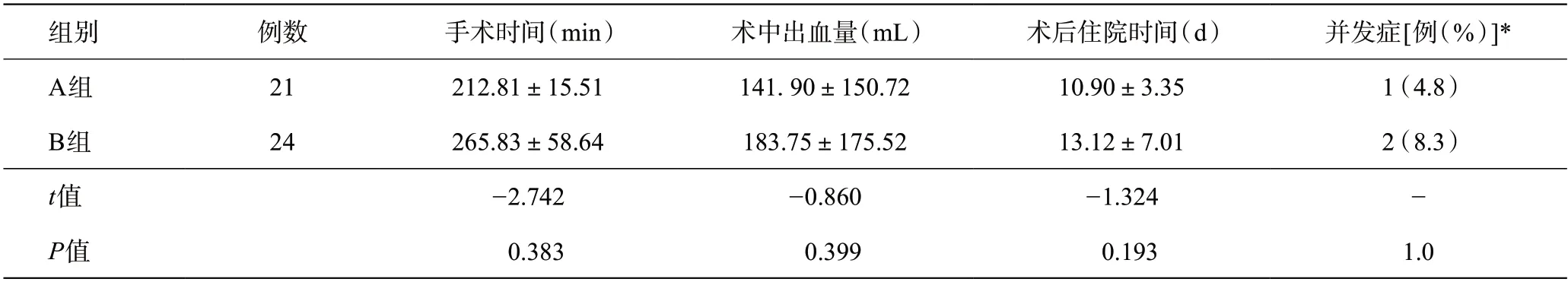
表2 腹腔鏡左半肝切除術患者的手術基本情況指標比較
2.2 兩組患者術后白細胞、肝功能比較
兩組患者術后PT、TBIL、ALB同時段相比差異無統計學意義(P>0.05)。血白細胞方面A組患者在術后第1、3 天較同時段B組低,差異有統計學意義(P<0.05);術后第1天A組患者ALT較同時段B組低,差異有統計學意義(P<0.05),但在術后第3天兩組ALT差異無統計學意義(P>0.05);術后第1天兩組AST差異無統計學意義(P>0.05),但術后第3天A組患者AST較同時段B組低(P<0.05)。見表3。
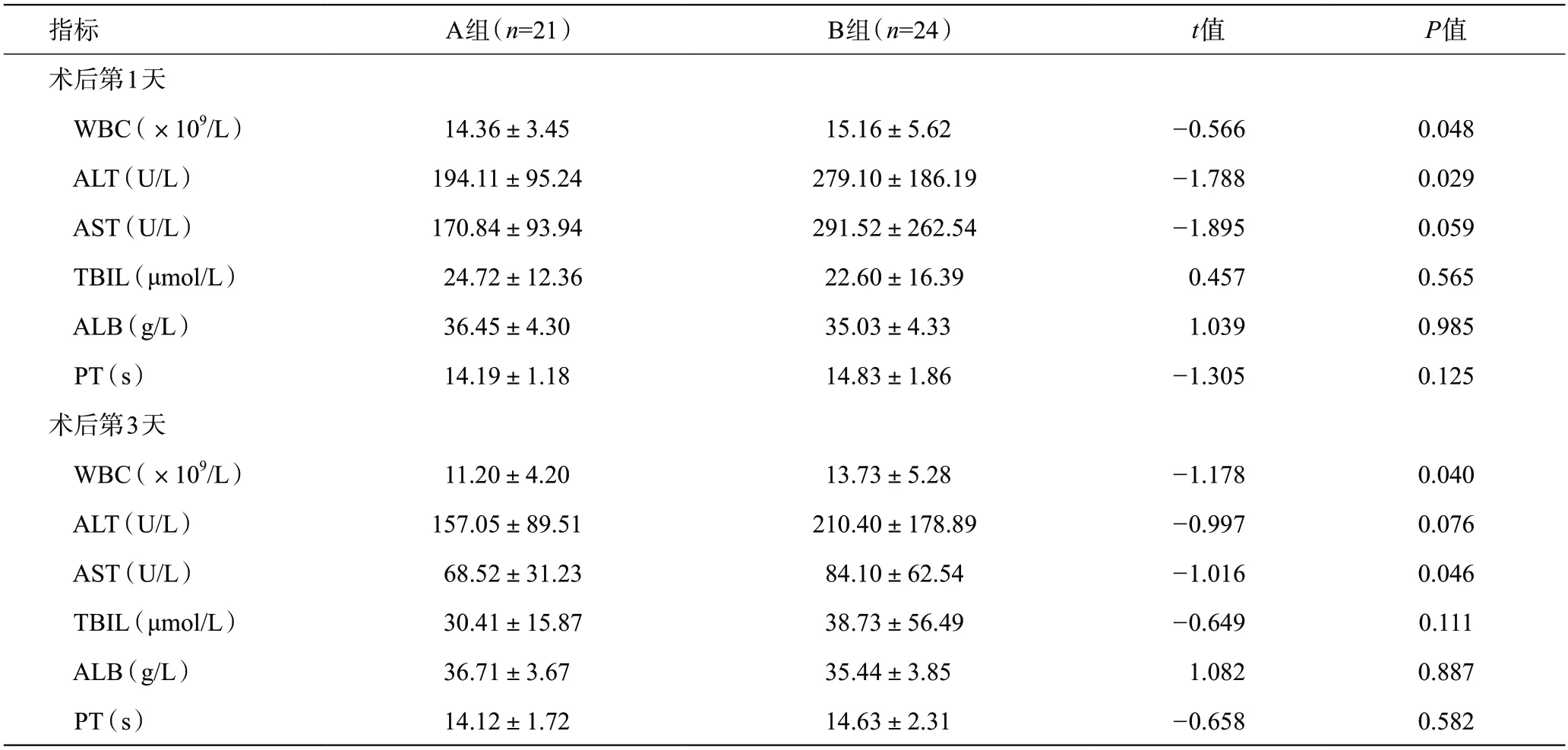
表3 腹腔鏡左半肝切除術患者的術后白細胞、肝功能比較
3 討論
肝臟是人體中唯一有雙重供血系統的器官,血流非常豐富,因此在肝切除術中極易出血。但在腹腔鏡肝切除術中無法用到開腹手術中壓迫止血、靈活的縫合止血等技術,術中出血較難控制。為減少術中出血,常采用入肝血流阻斷法,即Pringle法 。Pringle阻斷法直接在肝十二指腸韌帶上直接阻斷,操作簡單、節省時間而曾被廣泛認可。Pringle阻斷法最佳阻斷時間是15 min,復流時間5 min后再重復操作[8]。但采用Pringle法阻斷肝血流不可避免引起肝臟缺血再灌注損傷,特別是殘余肝的功能影響大,嚴重者甚至可能導致肝功能衰竭。Pringle法阻斷還會導致胃腸道淤血,從而導致腸道細菌內毒素移位和腸黏膜損傷,從而影響患者術后康復。動物實驗研究發現肝臟缺血再灌注損傷可能引起癌細胞的定植和生長增速[9]。
近年來解剖性肝切除的理念越來越受到外科醫師的重視[10-11]。解剖性肝切除是以Glisson鞘指引的區域性選擇性入肝血流阻斷后指導手術切除平面,更符合精準肝切除的觀念[12]。蔡秀軍等[13]研究認為腹腔鏡區域性血流阻斷技術是安全可行的。區域性血流阻斷技術持續阻斷目標肝葉的入肝血流對病變進行切除,對殘肝幾乎沒有缺血再灌注損傷影響。竇春青等[14]研究認為腹腔鏡肝切除術中選擇性入肝血流阻斷對肝功能的保護明顯優于Pringle法。唐暨捷等[15]研究亦認為腹腔鏡肝切除術中區域性血流阻斷對肝功能的保護優于間斷性Pringle法。目前腹腔鏡下選擇性入肝血流阻斷方法主要有兩種:一種為在Glisson鞘內解剖出相應肝動脈、門靜脈后分別結扎阻斷;另一種為日本Takasaki教授[16]于1998 年報道的選擇性鞘外入肝血流阻斷方法的方法:通過下降肝門板游離出相對的Glisson蒂直接結扎阻斷血流后在相應供血肝臟表面形成缺血線,從而在肝缺血線引導下完成相應肝段精準切除,此種方法亦稱為Glisson蒂橫斷式肝切除術。
目前腹腔鏡下Glisson鞘外阻斷下行肝切除的報道越來越多[17-19]。而本研究創新性改良Glisson鞘外阻斷方法,是通過下降肝門板、顯露左側Glisson蒂但不游離Glisson蒂,直接用哈巴狗阻斷夾夾閉左側Glisson蒂從而達到選擇性阻斷左肝入肝血流目的后再行左半肝切除術。這種方法較經典的Glisson蒂橫斷式肝切除術在操作上更加簡單易行,不用游離Glisson蒂避免了膽管、血管的誤損傷。特別是結合熒光腹腔鏡進行吲哚菁綠反染,可清晰地區分肝表面及肝實質內的肝分界平面[20],更加精準地在肝實質內離斷肝臟。我院從2020年11月引進熒光腹腔鏡后所收集病例均在血流阻斷后采用熒光反染后行左半肝切除,兩種方法均可達到良好的熒光顯像(圖2A為鞘內法阻斷熒光反染圖片、圖2B為鞘外法阻斷熒光反染圖片、圖2C為長時間鞘外法阻斷熒光反染后圖片),但是同時也發現部分病例左半肝亦有部分肝組織熒光染色(圖2A),推測左右半肝及肝葉間存在門靜脈交通支。本組45例患者均在區域性肝門阻斷后順利完成腹腔鏡左半肝切除術,A組采用簡易選擇性鞘外阻斷左肝Glisson蒂方法、B組采用左肝Glisson蒂鞘內解剖法。兩組患者均順利完成手術,圍手術期無死亡病例,術后患者均恢復良好出院,表明在腹腔鏡左半肝切除術中這兩種區域性選擇性入肝血流阻斷方法均安全可行。雖然A組病例的在手術時間、術中出血量、術后住院時間、近期并發癥發生率方面均比B組的稍低,但可能由于病例數量較少,差異無統計學意義(P>0.05)。理論上簡易Glisson鞘外血流阻斷法操作更加簡便,手術所需時間會更短、失血量可能更少;而鞘內解剖法因為需要在左側Glisson蒂鞘內解剖、分離結扎左肝動脈、門靜脈左支、操作較復雜、所需的時間較長。但是本研究中,兩組病例手術時間、術中出血量差異無統計學意義(P>0.05)。原因可能是:第一,收集病例病例數少,導致兩組手術時間、術中出血量在統計學上差異不明顯;第二,部分患者Glisson蒂結締組織比較肥厚、哈巴狗臨時阻斷夾閉合力不夠,簡易鞘外血流阻斷法阻斷入肝血流往往是不完全阻斷[部分患者在熒光腹腔鏡反染時開始時左半肝無熒光顯影(圖2B),手術時間長仍有少量熒光顯影(圖2C),說明門靜脈左支仍有少量血流進入左肝],此部分患者左側需切除的肝創面滲血稍多、術中肝創面電凝止血花費的時間較多;第三,我院較早開展腹腔鏡肝切除技術[21-23],手術醫師嫻熟的斷肝技術配合麻醉醫師的控制性低中心靜脈壓技術,肝靜脈性出血控制良好,手術過程出血相對可控。
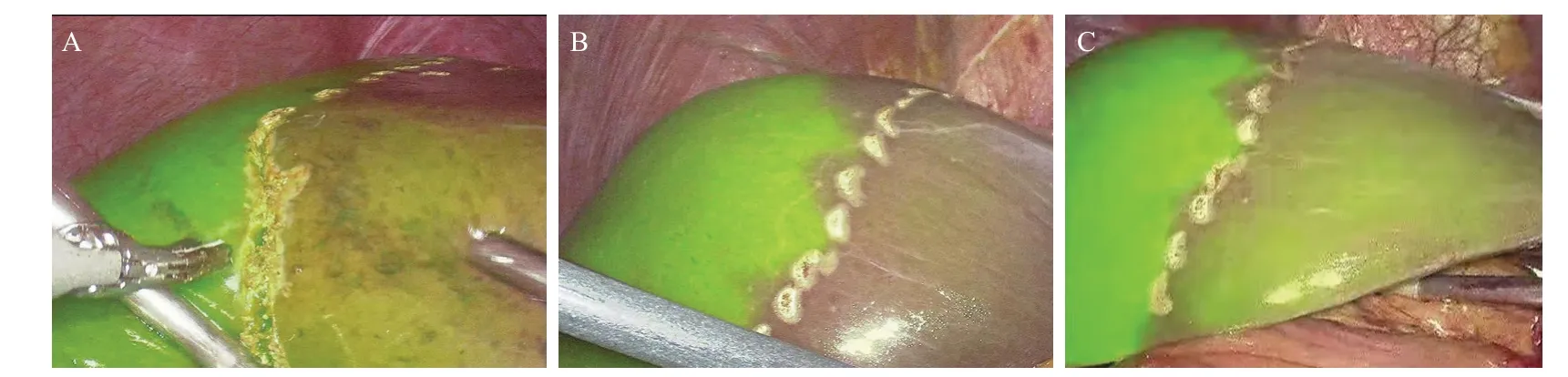
圖2 半肝血流阻斷后熒光反染
兩組患者僅B組中1例患者術后出現出現肝功能衰竭,考慮是胃底靜脈曲張破裂大出血導致;而術后同時段ALB、TBIL、PT相比無統計學差異(P>0.05),說明兩種區域性血流阻斷方法對患者的肝功能影響方面同等安全可靠。同時段A組患者術后白細胞相比明顯低于B組,考慮鞘外阻斷患者的手術時間較短、麻醉手術的應激影響較小。而A組患者ALT、AST術前比B組高,而術后第1天A組患者ALT較同時段B組低、術后第3天A組患者AST較同時段B組低。ALT、AST主要反映肝細胞破壞的指標,跟創面的肝細胞破壞有關,因為轉氨酶所影響的因素較多,跟患者慢性肝炎、肝硬化等情況密切相關,還需樣本量和數據的積累進一步觀察。
綜上所述,兩種區域性血流阻斷的方法在腹腔鏡左半肝切除治療左肝腫瘤方面同樣安全有效,但簡易選擇性鞘外入肝血流阻斷方法在腹腔鏡左半肝切除術操作簡便、特別對于初學者來說簡單易行,值得臨床上進一步推廣使用。

