清腎顆粒治療慢性腎臟病合并脂代謝異常濕熱證療效觀察
孔 敏,王億平,金 華,程 皖,唐 昆,艾全玲,宋蓓蓓
(安徽中醫藥大學第一附屬醫院,安徽 合肥 230031)
慢性腎臟病(chronic kidney disease,CKD)是嚴重危害人民健康和生命的常見病,也是世界范圍內主要公共衛生問題,其特征表現為腎單位功能逐漸喪失,腎小球濾過率下降及蛋白尿等,隨著病程的進展,最終導致終末期腎病。隨著人口老齡化,CKD發病率逐年升高,全球10%的人口患有該病,65歲以上人群中,CKD患病率超過20%,并且仍在快速增加[1]。脂代謝異常是CKD常見并發癥,并可導致CKD的發生,形成惡性循環,CKD合并脂代謝異常發病率達40%[2-3]。血脂異常嚴重程度不僅與CKD分期相關,也與CKD相關的心血管疾病和死亡率密切相關[4]。隨著現代醫學快速發展,尤其腎臟替代治療技術的日益成熟和完善,CKD患者生存率及生活質量得到有效改善,但仍存在其局限性,如價格高昂,應用西藥出現肝功能受損、胃腸道反應等不良反應。中醫藥能夠有效改善腎功能,改善患者臨床癥狀,延緩疾病進展[5-6],具有獨特的優勢。濕熱證是CKD常見證候,本研究通過具有清熱化濕功效的清腎顆粒治療CKD合并脂代謝異常的濕熱證患者,獲得較好臨床療效,現報道如下。
1 臨床資料
1.1 診斷標準
1.1.1 西醫診斷標準 CKD參照《內科學》[7]中CKD的診斷標準和分期,脂代謝異常診斷參照《中國成人血脂異常防治指南(2016年修訂版)》[8]。
1.1.2 中醫診斷標準 參照《中藥新藥臨床研究指導原則》[9]相關診斷標準制定:惡心、嘔吐、脘腹脹滿、身重困倦、口中黏膩、口干、口苦、舌苔黃膩。舌苔黃膩為必備項,具備3項及以上即可辨證為濕熱證。
1.2 納入標準 ①符合西醫診斷標準;②CKD 3~5期患者;③符合中醫濕熱證標準;④年齡18~80周歲;⑤患者或者其近親屬簽署知情同意書。
1.3 排除標準 ①妊娠、哺乳期患者;②合并惡性腫瘤,血液系統疾患,嚴重心、肝、肺重要臟器功能障礙及免疫缺陷患者;③CKD急性加重的危險因素未得到有效控制的患者;④對此次研究中某種或某些藥物過敏者。
1.4 一般資料 選擇安徽中醫藥大學第一附屬醫院腎內科2018年10月至2021年10月收治的CKD濕熱證者60例,按照隨機數字表法分為對照組和治療組,每組30例。對照組男16例,女14例;年齡37~76歲,平均年齡(56.30±10.45)歲;基礎疾病:慢性腎小球腎炎10例,糖尿病腎病11例,高血壓腎病9例;分期:CKD 3期16例,CKD 4期11例,CKD 5期3例。治療組男15例,女15例;年齡35~78歲,平均年齡(54.40±9.29)歲;基礎疾病:慢性腎小球腎炎11例,糖尿病腎病9例,高血壓腎病10例;分期:CKD 3期15例,CKD 4期12例,CKD 5期3例。兩組患者性別、年齡、基礎疾病、分期比較,差異均無統計學意義(性別:χ2=0.067,P=0.796;年齡:t=0.744,P=0.460;基礎病:χ2=0.300,P=0.861;分期:Z=0.222,P=0.824)。
2 方法
2.1 治療方法 兩組患者根據具體情況給予常規治療,如抗感染(根據病原學及流行病學選用抗生素)、控制血壓(根據血壓情況調整降壓藥劑量或方案)、控制血糖(目標是使空腹血糖控制在5.0~7.2 mmol/L,糖化血紅蛋白<7%)、糾正貧血(注射用重組人促紅細胞生成素3 000 IU皮下注射,每周3次,必要時輸注懸浮紅細胞)、穩定內環境(維持酸堿電解質平衡)及營養支持(低蛋白飲食,補充葉酸、維生素等,必要時補充白蛋白、氨基酸)等綜合治療。治療組在常規治療基礎上加用清腎顆粒(安徽中醫藥大學第一附屬醫院院內制劑,由白花蛇舌草、丹參各15 g,益母草、茵陳各10 g,薏苡仁9 g,黃連、茯苓、豬苓、澤瀉、白術、白豆蔻、扁豆、車前草各6 g,大黃5 g組成,皖藥制字 BZ20080011,每包10 g),每次1包,每日3次。8周為1個療程。
2.2 觀察指標及方法
2.2.1 腎功能相關指標 患者于晨間空腹狀態采集靜脈血,使用日立7600生物化學分析儀,檢測兩組患者治療前后血清肌酐(serum creatinine,SCr)、血尿素氮(blood urea nitrogen,BUN),并根據腎臟疾病飲食調整公式計算治療前后估算腎小球濾過率(estimated glomerular filtration rate,eGFR)。
2.2.2 脂代謝指標 患者于晨間空腹狀態采集靜脈血,使用日立 7600生物化學分析儀檢測兩組患者治療前后三酰甘油(triglyceride,TG)、高密度脂蛋白(high-density lipoprotein cholesterol,HDL-C)水平。
2.2.3 血管功能狀態和炎癥指標 患者于晨間空腹狀態采集靜脈血,使用日立7600生物化學分析儀檢測兩組患者治療前后同型半胱氨酸(homocysteine,Hcy)、C反應蛋白(C-reactive protein,CRP)水平。
2.2.4 中醫癥狀評分比較 參照中醫癥狀量化分級標準[9],將癥狀分為輕、中、重3級,輕度計2分,中度計4分,重度計6分,舌苔黃膩計1分。見表1。

表1 濕熱證中醫癥狀量化評分表
2.2.5 臨床療效判定標準 參照《中藥新藥臨床研究指導原則》[9]制定療效判定標準。顯效:臨床癥狀評分減少率≥60%,eGFR增加率≥20%;有效:30%≤臨床癥狀評分減少率<60%,10%≤eGFR增加率<20%;穩定:臨床癥狀評分減少率<30%,eGFR無降低,或增加率<10%;無效:臨床癥狀無改善甚至加重,eGFR降低。
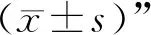
3 結果
3.1 兩組患者治療前后SCr、BUN、eGFR水平比較 兩組患者治療前SCr、BUN、eGFR水平比較,差異均無統計學意義(P>0.05);與治療前比較,兩組患者治療后SCr、BUN水平均顯著降低(P<0.05),eGFR均顯著升高(P<0.05);治療組患者SCr、BUN水平降低程度及eGFR升高程度均顯著大于對照組(P<0.05)。見表2。
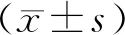
表2 兩組患者治療前后Scr、BUN、eGFR水平比較
3.2 兩組患者治療前后TG、HDL-C水平比較 兩組患者治療前TG、HDL-C水平比較,差異均無統計學意義(P>0.05)。與治療前比較,兩組患者治療后TG水平均顯著降低,HDL-C水平均顯著升高(P<0.05);治療組患者TG水平降低程度、HDL-C水平升高程度均顯著大于對照組(P<0.05)。見表3。
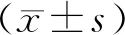
表3 兩組患者治療前后TG、HDL-C水平比較
3.3 兩組患者治療前后Hcy、CRP水平比較 兩組患者治療前Hcy、CRP水平比較,差異均無統計學意義(P>0.05)。與治療前比較,兩組患者治療后Hcy、CRP水平均顯著降低(P<0.05),治療組患者Hcy、CRP水平降低程度顯著大于對照組(P<0.05)。見表4。
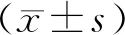
表4 兩組患者治療前后Hcy、CRP水平比較
3.4 兩組患者治療前后中醫癥狀評分比較 兩組患者治療前中醫癥狀評分比較,差異無統計學意義(P>0.05)。與治療前比較,兩組患者治療后中醫癥狀評分均顯著降低(P<0.05),治療組患者中醫癥狀評分降低程度顯著大于對照組(P<0.05)。見表5。
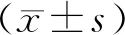
表5 兩組患者治療前后中醫癥狀評分比較
3.5 兩組患者臨床療效比較 兩組患者臨床療效比較,差異有統計學意義(P<0.05),治療組療效優于對照組。見表6。

表6 兩組患者臨床療效比較
4 討論
CKD隨病程進展可繼發嚴重心腦血管疾患、內環境紊亂、脂代謝紊亂等嚴重并發癥,目前已成為全球性公共衛生問題。盡管現代醫學快速發展,仍缺乏有效措施延緩腎功能惡化,雖然腎臟替代技術、腎移植等技術日益成熟,但鑒于費用高昂、技術手段限制,死亡率仍居高不下。有研究[10]報道,2017年全球有120萬人死于CKD,1990年至2017年,全球全年CKD死亡率增加了41.5%。脂代謝紊亂不僅是CKD常見的并發癥,并且能夠通過激活炎癥、氧化應激、內皮功能障礙及腎臟纖維化等途徑加速CKD的進展[11-12]。脂代謝異常能夠加速動脈粥樣硬化形成,是CKD患者發生心血管事件重要病理機制,而心血管疾病也是CKD患者死亡的主要原因[13-14]。目前研究[15-16]證實,中醫藥能夠改善CKD氧化應激狀態,改善炎癥反應,干預腎臟纖維化及細胞凋亡,能夠有效改善腎功能。本研究通過觀察清腎顆粒對CKD合并脂代謝異常腎功能、血脂水平、中醫癥狀積分及疾病療效的影響,為該病的治療提供新思路、新方法,為中醫藥防治CKD提供更為充分的臨床依據。
CKD可歸屬于中醫學“水腫”“關格”“腎風”“虛勞”等范疇。CKD病機復雜,涉及多臟腑,虛實夾雜,最終可導致五臟俱損、邪氣內盛的病理結局。CKD多為腎系疾患或他病遷延日久所致,久病則虛,肺脾腎虧虛,津液代謝障礙,濕濁內生,郁久化熱,致濕熱內蘊,或外感濕熱,或服藥不當,濕熱毒邪形成,傷及于腎,濕熱毒邪貫穿疾病始終,是誘發或加重CKD的關鍵病理因素[17],故而清熱化濕為關鍵。清腎顆粒中生大黃具有解毒、化濁、祛瘀之功,白花蛇舌草、黃連、茵陳清熱解毒利濕,增強大黃解毒化濁之力,茯苓、白術、扁豆、白豆蔻、車前草、豬苓、澤瀉益氣健脾、利水滲濕,丹參、益母草活血利水化瘀。諸藥配伍,標本兼治,達到濕化熱退的作用,進而阻斷CKD進展及病情惡化。現代研究表明,清腎顆粒能夠有效改善腎功能、提高療效,其作用機制可能在于調節免疫炎癥反應[18]、干預腎纖維化[18-19]等方面,并有研究證實清腎顆粒具有改善CKD患者營養不良的作用[20]。
本研究結果顯示,治療組治療后SCr、BUN水平較對照組治療后降低更顯著(P<0.05),eGFR水平較對照組治療后升高更顯著(P<0.05)。這提示清腎顆粒能夠有效降低SCr、BUN水平,提高eGFR,具有改善腎功能的作用,與張磊等[19]研究結果相一致。
CKD血脂特點主要表現為TG升高、HDL降低,隨病程進展,HDL水平下降顯著,HDL與胱抑素C、SCr水平成負相關,其水平變化與腎功能狀態密切相關[21]。CKD患者隨病程進展,TG逐漸升高,HDL-C逐漸降低,且高水平TG和低水平HDL-C與心血管事件發生率密切相關[22]。有研究[23]表明,CKD濕熱證與脂代謝紊亂密切相關,濕熱證患者與非濕熱證患者相比,脂代謝指標存在明顯異常,并認為可以將血脂異常作為濕熱證辨證參考指標。本研究結果顯示,治療組TG較對照組治療后降低更顯著(P<0.05),HDL-C水平較對照組治療后升高更顯著(P<0.05)。這提示清腎顆粒能夠改善脂代謝,有助于改善腎功能。
CKD患者普遍存在高Hcy血癥。研究[14]表明,Hcy是腎臟損傷和心血管疾病發生發展的獨立危險因素,主要機制是其對內皮細胞的損傷和促動脈粥樣硬化作用。有研究[24]進一步指出,隨著CKD分期的增加,高Hcy血癥的發生率逐漸增高,重視CKD患者Hcy水平的檢測并早期給予干預,可預防或延緩CKD患者心血管事件的發生。CRP是微炎癥狀態的常見血清標志物,可反映CKD的嚴重程度分期,同時與CKD的預后相關,并且在腎臟病發展過程中起著重要作用[25-26]。趙雨薇等[27]研究也證實,CKD患者普遍存在高Hcy血癥及微炎癥,并且Hcy與CRP是CKD患者血管內皮損傷的獨立危險因素。劉家生等[28]研究表明,CKD濕熱證患者Hcy和CRP較正常人群明顯升高,濕熱證證候積分越高,Hcy和CRP水平也隨著升高。本研究結果顯示,治療組患者Hcy、CRP降低程度顯著大于對照組(P<0.05),提示清腎顆粒能夠明顯降低CKD濕熱證患者血清Hcy和CRP水平,這可能與其改善血管條件、減輕炎癥反應有關。
在中醫癥狀評分、臨床療效比較上,治療組均顯著優于對照組(P<0.05),提示清腎顆粒能夠改善臨床癥狀,提高臨床療效。
綜上所述,清腎顆粒能夠改善CKD濕熱證患者腎功能、脂代謝及微炎癥狀態,有利于改善血管條件,緩解患者臨床癥狀,提高臨床療效,具有較高的臨床應用價值。

