宮頸高危型人乳頭瘤病毒感染患者的陰道微生態指標情況研究
黃園,馬明妍,陳偉偉,李輝,馬娟文
甘肅省蘭州市婦幼保健院婦科,甘肅 蘭州 730000
近年來,我國女性群體的宮頸癌發病率一直呈現出逐步上升的趨勢,對廣大女性的生殖健康帶來了極其嚴重的危害,但宮頸癌是一種典型的可預防性疾病,可以通過有效的檢查、預防等措施降低疾病發生風險[1]。宮頸癌發病的的主要原因是女性宮頸受到高危型人乳頭瘤病毒(high risk human papilloma virus,HR-HPV)感染,HR-HPV感染之后患者并不會出現明顯的臨床表現,且一般情況下可以經由陰道內部的微生態環境所產生的免疫抵抗能力進行清除[2]。相關研究顯示,女性的陰道微生態受到定植菌、局部免疫系統、解剖結構以及周期性內分泌改變等多種因素的影響,優質的陰道微生態可以使其陰道維持健康,從而承擔起HR-HPV感染抵抗的第一道防線作用,降低宮頸癌的發生風險,但就目前來看,關于宮頸HRHPV感染患者的陰道微生態是否發生異常變化或何種變化還未完全明確,仍需要進一步的探討與研究[3-4]。基于此,該文選取100例于2020年9月—2021年9月該院接收的持續性高危型HPV感染女性,研究宮頸高危型人乳頭瘤病毒(HR-HPV)感染患者的陰道微生態指標情況,現報道如下。
1 對象與方法
1.1 研究對象
選取該院收治的非HPV感染女性患者100例為對照組,取同期該院接收的持續性高危型HPV感染女性100例為研究組,對照組年齡24~64歲,平均(42.49±3.69)歲;產次0~2次,平均(1.34±0.25)次;體質指數:20~25 kg/m2,平均(22.32±1.04)kg/m2;分娩史:無32例,有68例。研究組年齡23~67歲,平均(42.52±3.73)歲;產次0~3次,平均(1.37±0.26)次;體質指數:21~25 kg/m2,平均(22.27±1.09)kg/m2;分娩史:無35例,有65例。組間年齡、產次等一般資料比較,差異無統計學意義(P>0.05),具有可比性。該研究于該院倫理委員會授權后開展。
納入標準:研究組全員經HPV-DNA、TCT檢測及陰道鏡活檢確認為HR-HPV感染;兩組人員均有性生活;非妊娠或哺乳期女性;無陰道出血異常;近期未使用過抗生素或性激素等相關藥物;3 d內未進行陰道沖洗、用藥及性生活;無其他系統性病變;研究已征求患者及(或)家屬意見,均表示自愿加入研究。
排除標準:并發心、腦、肝以及腎等功障礙者;存在陰道或子宮手術病史者:合并血液疾病者;精神或認知障礙,無正常溝通交流能力者。
1.2 方法
采集樣本:取受檢者膀胱結石體位,進行常規消毒處理,采用窺陰器使其陰道和子宮頸口充分暴露,采用棉拭子以刮取方式采集陰道內側的分泌物,置于試管當中,進行陰道微生態相關指標檢測。采用棉拭子于受檢者子宮頸口處以旋轉方式刮取3圈,然后浸沒于保存液當中,于-80℃溫度下保存,用于開展HPV檢測。
HPV檢測:采用窺陰器充分暴露宮頸,采用棉簽將受檢者宮頸口、多余存在的陰道分泌物全部擦去,宮頸細胞采集器必須和宮頸口完全保持緊貼狀態,輕輕轉動3~5圈后進行檢測樣本采集,采用雜交捕獲法進行HPV檢測,雜交捕獲法是當前臨床常用的一種HPV-DNA非放射性檢測技術,以高效液相RNA-DNA雜交方法對樣品當中的HPV-DNA進行捕獲。
陰道微生態:采用無菌棉拭子2支,于受檢者陰道側壁上的1/3位置采集陰道分泌物,其中1支應用化學法,對陰道分泌物當中的過氧化氫(H2O2)、唾液酸苷酶、白細胞酯酶以及PH值等4項指標進行標準檢測;另外1支用以進行涂片檢查,確診是否存細菌性陰道病(BV)、外陰陰道假絲酵母菌病(VVC)、外陰陰道假絲酵母菌病(TV)以及需氧菌性陰道炎(AV)。
1.3 觀察指標
分析兩組人員的陰道微生態狀況以及陰道微生態失衡類型,陰道生態四項指標陽性判定標準[5]如下:H2O2檢測值低于2μmol/L即為陽性(高于2μmol/L為正常),唾液酸苷酶檢測值高于9 U/mL即為陽性(低于9 U/mL為正常),白細胞酯酶檢測結果高于7 U/mL即為陽性(低于7 U/mL為正常),氫離子濃度(pH)檢出指數高于4.5即為陽性(3.8~4.4為正常)。
1.4 統計方法
采用SPSS 22.0統計學軟件分析數據,計數資料采用頻數或率(%)表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組細菌性陰道疾病類型檢出情況對比
研究組的BV、VVC、TV以及AV的疾病檢出率相較于對照組均明顯更高,差異有統計學意義(P<0.05)。見表1。
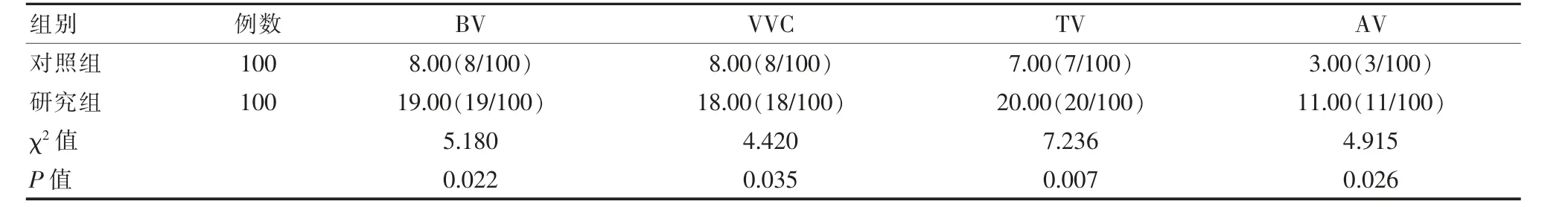
表1 兩組細菌性陰道疾病類型檢出情況對比(%)Table 1 Comparison of detection of bacterialvaginaldiseases between the two groups(%)
2.2 兩組陰道微生態四項指標檢測結果對比
兩組白細胞酯酶陽性檢出率對比,差異無統計學意義(P>0.05);但研究組的H2O2、唾液酸苷酶及pH 3項指標的陽性檢出率相較于對照組均明顯更高,差異有統計學意義(P<0.05);研究組陰道微生態正常檢出率顯著低于對照組,差異有統計學意義(P<0.05)。見表2。
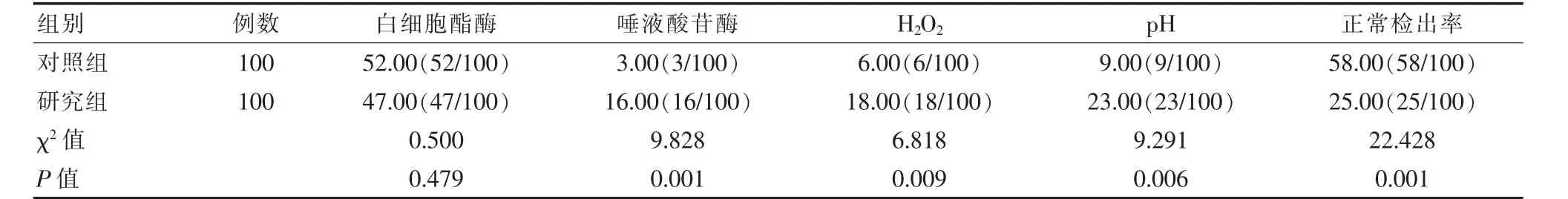
表2 兩組陰道微生態四項指標檢測結果對比(%)Table 2 Comparison of test results of four indicators of vaginalmicroecology between the two groups(%)
3 討論
相關統計數據顯示,女性群體宮頸癌的發病率在臨床中僅次于乳腺癌,目前已經成為威脅女性健康最嚴重的疾病之一。近年來,隨著人們的健康保健意識不斷提升,加上醫療保障措施的不斷改善,我國的宮頸癌篩查得到有效普及,女性接受宮頸癌篩查的人數正在逐步增多,宮頸癌檢出率也隨之提升,且有很大一部分患者在疾病檢出時病情已經進展[6-7]。宮頸高危型人乳頭瘤病毒(HR-HPV)是當前臨床已經明確的宮頸癌發病主要誘因,是該疾病預防與治療最受關注的研究熱點。HPV是一種乳多空病毒科小脫氧核糖核酸(DNA)病毒,宮頸HR-HPV感染導致宮頸癌發病的機制主要是通過感染后病毒和抑癌基因發生結合,并對DNA修復進行抑制,導致機體細胞發生周期紊亂,最終引發癌變,而近年來,有多研究報道發現女性陰道微生態構建的生物膜屏障可以對HR-HPV感染在內的多類生殖道感染進行抑制,從而降低病變發生風險[8-9]。
人乳頭瘤病毒(HPV)感染女性機體之后,可能會導致其子宮內部發生病變或引發子宮頸癌,高危型HPV持續感染則是子宮頸癌誘發的主要原因。HPV病毒是臨床中極為常見的一種球狀DNA病毒,目前臨床已經發現的HPV亞型便有100多種,而臨床依據其致癌性高低的不同將劃分高危型HPV與低危型HPV2種類型[10-11]。而高危型HPV正是上皮組織病變與子宮頸癌發病的高危因素,大部分的女性在感染HPV之后可以通過陰道微生態環境自發將病毒清除,但也有少數感染者出現持續性感染并逐步進展成為宮頸癌[12]。感染的發生主要決定于2個方面:①HPV感染的型別;②女性宮頸局部微環境內部的免疫功能高低,免疫功能越弱則病變風險就越高,而宮頸局部的免疫微環境好壞和陰道的微生態系統、黏膜免疫系統、免疫因子與功能以及免疫細胞等多個因素均有著密切的相關性,因此,HPV持續感染不僅與感染的免疫系統有著密切的相關性,與患者的陰道微生態系統也密切相關[13-14]。女性的下生殖道是一個對外的開放性腔道,也是人體內至關重要的一個微生態區。一般情況下,其陰道微生態環境主要由4個部分構成,分別是正常的陰道解剖結構、周期性內分泌改變、陰道處的局部免疫系統以及陰道內部的各類菌群[15]。女性陰道內部分的益生菌主要受到周期性性激素影響之后,經由陰道鱗狀上皮內部的糖原營養而不斷的成長、繁殖,進而分泌出不同的細菌系與細胞因子,使得陰道始終處于正常的酸性環境,發揮對各類致病菌入侵的抵抗作用,各類微生物互相之間產生影響,共同發揮功能,最終構成陰道微生態環境,當陰道微生態失去平衡,例如陰道的清潔度介于Ⅱ~Ⅳ,pH值高于4.5,發生細菌性陰道病、外陰陰道假絲酵母菌病、滴蟲性陰道炎以及需氧菌性陰道炎等相關疾病時,陰道的微生態便會出現失調現象,因此,利用陰道微生態評價體系可以在微生態的角度對女性的下生殖道感染類疾病進行重新審視,并對陰道感染治療前后患者的高危型HPV感染情況進行有效評價,以此為患者的致病菌清除治療提供可靠依據,更快消除陰道炎,幫助患者恢復健康的陰道微生態環境,降低高危型HPV的感染發生風險、持續性感染風險或者是提升HPV的自然轉陰率,最終達到降低宮頸鱗狀上皮內病變或者是宮頸癌等嚴重疾病的發生風險[16-17]。該研究顯示,研究組細菌性陰道病(BV)檢出率19.00%、外陰陰道假絲酵母菌病(VVC)檢出率18.00%、滴蟲性陰道炎(TV)檢出率20.00%、需氧菌性陰道炎(AV)檢出率11.00%與對照組的8.00%、8.00%、7.00%以及3.00%相比較明顯更高(P<0.05);研究組唾液酸苷酶陽性率16.00%、H2O2陽性率18.00%、pH值陽性率23.00%與對照組的3.00%、6.00%以及9.00%相較均明顯更高(P<0.05);研究組的陰道微生態正常檢出率25.00%與對照組的58.00%相比明顯更低(P<0.05);這一結果與黃敏敏等[18]研究結果,HR-HPV感染BV檢出率19.6%、VVC檢出率17.4%、TV檢出率18.1%、AV檢出率10.8%高于非HR-HPV感染的8.0%、8.0%、4.4%以及2.9%基本一致;HR-HPV感染者的唾液酸苷酶陽性率13.00%、H2O2陽性率15.9%、pH值陽性率23.9%高于非HR-HPV的5.1%、7.2%以及10.8%,HR-HPV感染的陰道微生態正常檢出率25.36%低于非HR-HPV感染的45.65%(P<0.05)基本一致。
綜上所述,宮頸高危型人乳頭瘤病毒感染患者的陰道微生態指標確有異常,且更易發生細菌性陰道病或宮頸病變,臨床可以通過恢復患者的陰道微生態平衡,保障女性的生殖健康,從而預防細菌性陰道病變、HR-HPV感染等疾病的發生與發展。