射頻消融與手術切除治療腫瘤最大徑≤5 cm孤立性肝細胞癌的療效比較
樊嘯,張馳豪,夏焱
(上海交通大學醫學院附屬第九人民醫院 普外科,上海 200011)
肝癌是全球第五大常見癌癥,是一個重大的全球衛生問題[1]。肝細胞癌(hepatocellular carcinoma,HCC)約占肝癌的90%,由于一部分患者就診時腫瘤分期較晚,HCC患者整體預后仍然較差,5年總體生存率約10%~12%[2]。早期肝癌根治性治療后5年總生存率可達50%~70%[3-5]。目前,肝切除術、消融、肝移植是肝癌的主要根治方法。米蘭標準明確指出當肝臟單發結節≤5 cm,或3 個結節≤3 cm,沒有血管侵犯,肝功能儲備足夠時可考慮進行肝移植手術[6-8]。但現實操作中,由于缺乏合適的供體,只有少數患者有機會接受肝移植術。對于最大徑≤5 cm的孤立性肝癌,但卻無法接受肝移植手術的患者,手術切除(surgical resection,SR)和射頻消融(RFA)已被視為治療肝癌最主要的手段。RFA是目前國際上應用最廣泛的局部消融治療方法,由于其微創、費用低、并發癥少、恢復快等特點,在根治性治療HCC中占據了重要的地位[9-12]。在早期HCC和復發性HCC,RFA治療后整體生存期與手術切除療效比較的研究有很多[13-16]。但對于腫瘤最大徑≤5 cm 的孤立病灶,何種治療更為有效仍存在爭議。目前就此問題已開展了三項臨床隨機試驗研究,但其結果卻不盡相同。其中兩項研究顯示,SR在總生存率(overall survival,OS)方面與RFA相似[17-18];而第三項研究則表明SR具有更好的OS和無瘤生存率(DFS)[19]。
雖然RFA被推薦作為治療小HCC的首選方法,但RFA對早期HCC安全有效的腫瘤最大徑仍不明確。有人提出,3 cm可作為RFA治療HCC的指征[20]。然而,意大利學者開展的一項多中心研究發現,對于<2 cm的腫瘤,RFA和SR之間生存率差異無統計學意義(P>0.05)[21]。另一項研究甚至指出,即使腫瘤最大徑為5 cm,RFA仍然安全有效并可以作為一線治療方案[22]。鑒于RFA和SR在不同大小腫瘤上的治療效果的差異,本研究通過對腫瘤最大徑的大小對患者進行分層,從而比較RFA和SR對單病灶HCC治療后的5年OS和癌癥特異性生存率(cancer-specific survival,CSS)。
1 資料和方法
1.1 一般資料
通過使用SEER*Stat 8.3.5軟件檢索美國國立癌癥研究所數據庫(SEER),下載了從2004—2015 年登記在案的肝癌患者的數據。回顧性地收集了有關癌癥類型、腫瘤大小、甲胎蛋白(AFP)、婚姻狀況、性別、年齡、種族、分化程度、生存時間、生存狀況、原發性癌癥治療類型和血管侵犯等信息。
1.2 納入和排除標準
納入標準:(1)病理組織學診斷為HCC,ICDO-3代碼為8170;(2)年滿18周歲;(3)隨訪時間超過3個月;(4)單發且≤5 cm的病灶;(5)無肝內血管侵犯;(6)接受了RFA或SR。排除標準:(1)不是單發腫瘤(多發或存在子灶);(2)生存相關信息缺如;(3)存在肝內或肝外轉移。
1.3 傾向性分數匹配(PSM)
考慮到回顧性研究所納入的患者并未隨機分布在兩組,不平衡的混雜因素可能會導致選擇偏差,從而扭曲RFA或SR對患者結局的真實影響。為了減少這種影響,本研究首先建立基于年齡、性別、種族、婚姻狀況、分化程度、腫瘤大小和AFP的的邏輯回歸模型,用以計算兩組中每個患者的評分,然后通過使用R包MatchIt,計算兩組患者的傾向性評分,并分別以1∶1、1∶2和1∶3的比例對兩組的患者進行匹配,同時計算標準差,用以評價兩組之間基線的差異。
1.4 多重插補(MI)
為了減少因協變量中部分缺失值導致的信息丟失,我們通過使用mice包對缺失數據進行多重插補(MI)。其原理是將缺失變量作為因變量,而其他已知變量作為自變量,進而構建回歸模型,進而預測未知的變量。我們將重復預測這些未知變量5次,得到5 套插補后完整的數據,最后進行綜合的統計分析。
1.5 統計學分析
在這項研究中,我們將5 年OS和CSS作為主要的結局指標。對于分類變量,采用頻率(百分比)表示,并用χ2檢驗進行差異比較。應用Kaplan-Meier方法繪制生存曲線,并用對數秩檢驗進行生存差異比較。為了識別潛在的預后因素,首先使用Cox單變量分析,將P<0.2 的變量納入Cox多變量分析中,其結果以風險比(HR)及其95%置信區間(CI)表示。在本研究中,患者存在兩種類型的結局事件,即5年OS和CSS。而由于非腫瘤原因死亡的結局可能會阻礙觀察或改變OS事件發生的概率,因此,為了更加準確地評估HCC與病死率的關聯,本研究構建了Fine-Gray比例風險模型,其結果以子分布風險比(sdHR)及95%CI表示。上述所有分析均使用版本2.15.3的R軟件。
2 結果
2.1 納入研究的病例資料
本研究共納入1 985 例符合標準的患者,其中934例接受RFA治療,其余1 051例患者接受SR治療。RFA組患者的中位隨訪時間為30個月(15~53個月),而SR組為34個月(16~61個月)。這兩組的性別和年齡相似;RFA組的患者已婚數量多于SR組;RFA組54%的患者AFP陽性,而SR組為46%;在RFA組中,腫瘤最大徑≤3 cm的患者數量更高;此外,SR組的患者腫瘤分化程度較差。具體信息見表1。
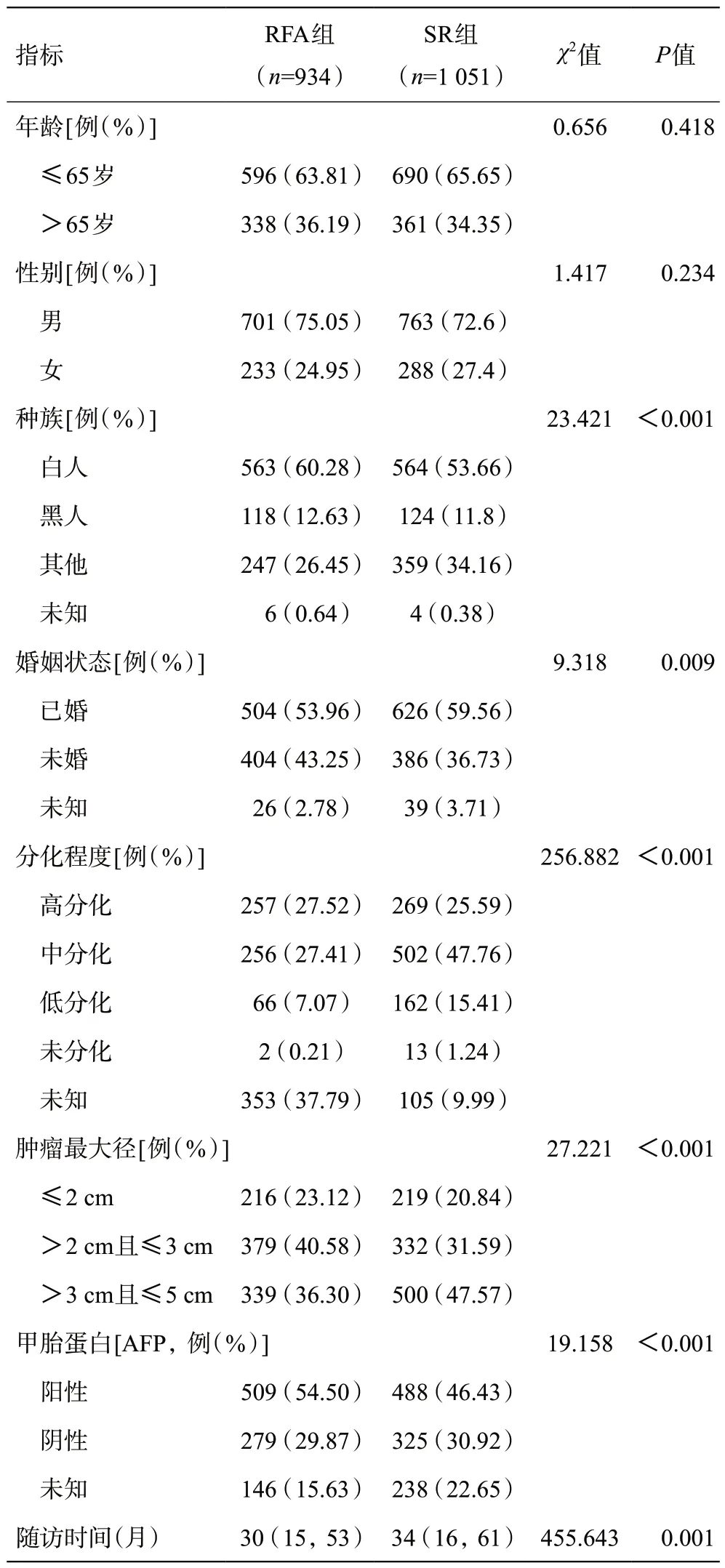
表1 病例資料臨床特征
2.2 匹配前的生存結果比較
PSM匹配前,腫瘤最大徑≤2 cm的患者SR組生存時間較RFA組更長(5年OS,HR0.593,95%CI0.285~0.737,P=0.012;CSS,HR0.444,95%CI0.265~0.623,P<0.001)(圖1,2)。對于最大徑>2 cm且≤3 cm的腫瘤,兩組患者在CSS方面差異無統計學意義(HR0.919,95%CI0.547~1.291,P=0.656),而在5 年OS方面,結果顯示SR組擁有更為可觀的預后(HR0.759,95%CI0.498~0.961,P=0.038)。當腫瘤>3 cm且≤5 cm時,與RFA組相比,SR能給患者帶來更長的5 年OS(HR0.502,95%CI0.263~0.741,P<0.001)和CSS(HR0.575,95%CI0.258~0.892,P<0.001)。競爭風險模型是一種以與癌癥無關的疾病引起的死亡作為競爭事件而建立的統計模型(圖5)。通過建立該模型,我們發現對于最大徑>2 cm且≤3 cm的腫瘤患者,接受RFA治療與接受SR相比具有相似的癌癥相關死亡風險(SHR 0.842,95%CI0.627~1.130)。然而,當腫瘤最大徑≤2 cm(SHR0.615,95%CI0.451~0.839,P=0.002)和腫瘤最大徑>3 cm且≤5 cm(HR0.484,95%CI0.333~0.703,P<0.001)時,SR組的結果則優于RFA組。對缺失值進行MI后,再次分析數據,最終證實射頻消融術和手術切除對不同腫瘤大小的肝癌患者的長期療效與未MI前基本保持一致(圖1、2)。
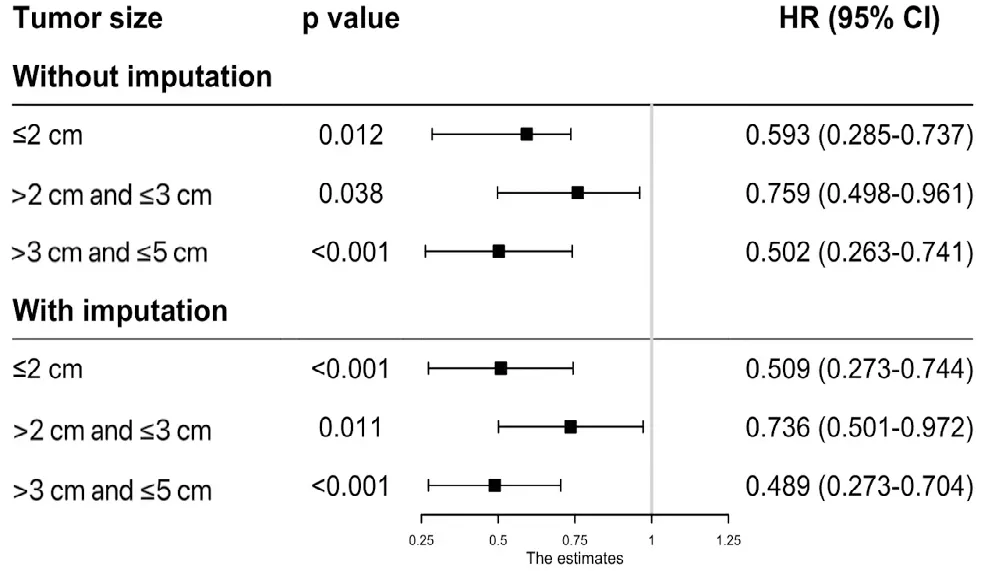
圖1 PSM前RFA和SR對不同腫瘤最大徑的HCC患者5年OS的影響
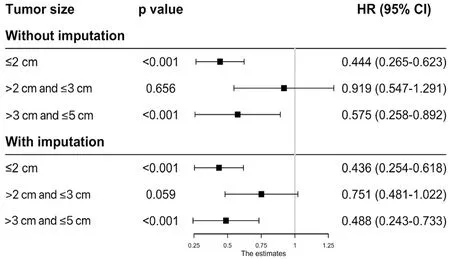
圖2 PSM前RFA和SR對不同腫瘤最大徑的HCC患者CSS的影響
2.3 匹配后生存結果的比較
由于原始數據中RFA和SR組之間的基線特征不一樣,這可能會導致結論不準確,因此本研究對兩組數據進行了PSM分析,對除治療手段之外的其他協變量進行了匹配。為了提高結果的穩定性,我們分別以1∶1、1∶2和1∶3的比例進行了PSM,并將標準差<0.1作為兩組之間匹配良好的指標。并按腫瘤大小分層進行Cox單變量和多變量分析。當腫瘤最大徑≤2 cm時和腫瘤最大徑>2 cm且≤3 cm時,結果顯示RFA與SR具有相似的5 年OS(HR0.637,95%CI0.249~1.024,P=0.526;HR0.865,95%CI0.505~1.225,P=0.431)和CSS(HR0.618,95%CI0.111~1.224,P=0.121;HR0.874,95%CI0.444~1.304,P=0.539)(圖3,4)。而對于>3 cm且≤5 cm的腫瘤,SR能給患者帶來更好的5年OS(HR0.549,95%CI0.197~0.900,P<0.001)和CSS(HR0.544,95%CI0.139~0.850,P=0.023)。在以1∶2和1∶3的比例進行PSM分析后,我們仍能得出相同的結論。在Fine-Gray比例風險模型中也能觀察到相似的趨勢(圖5)。
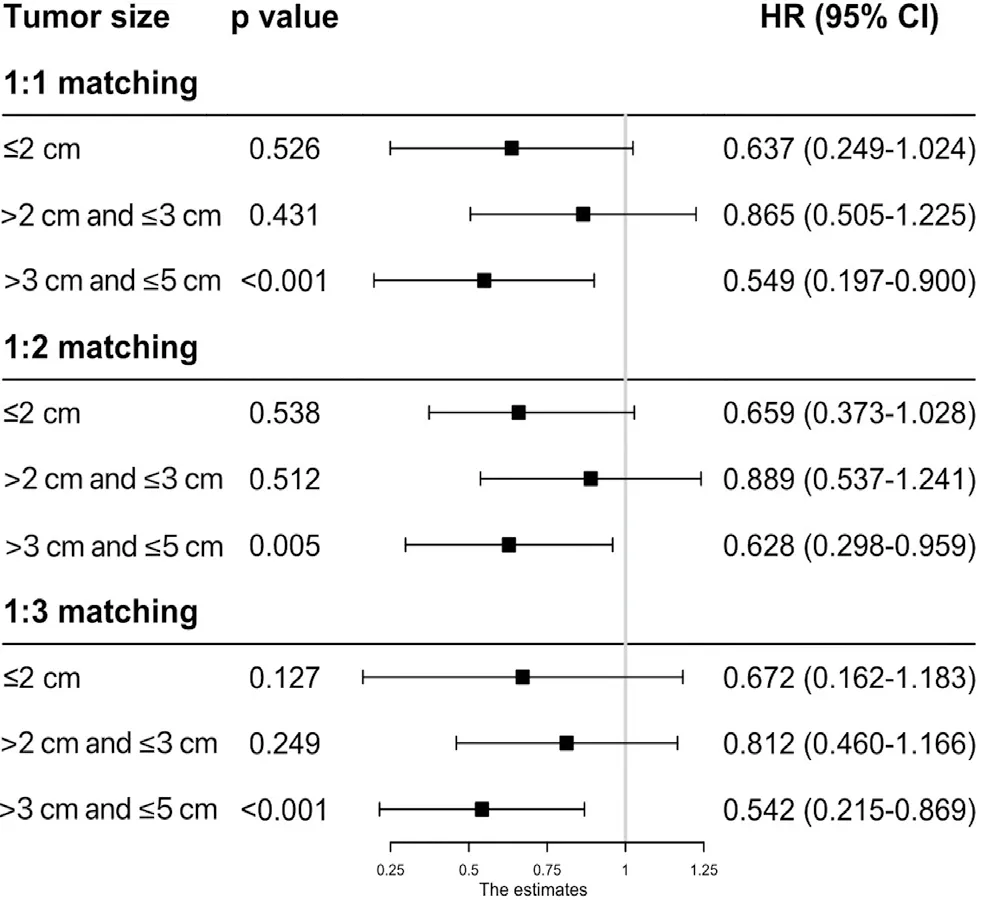
圖3 PSM后RFA和SR對不同腫瘤最大徑的HCC患者5年OS的影響
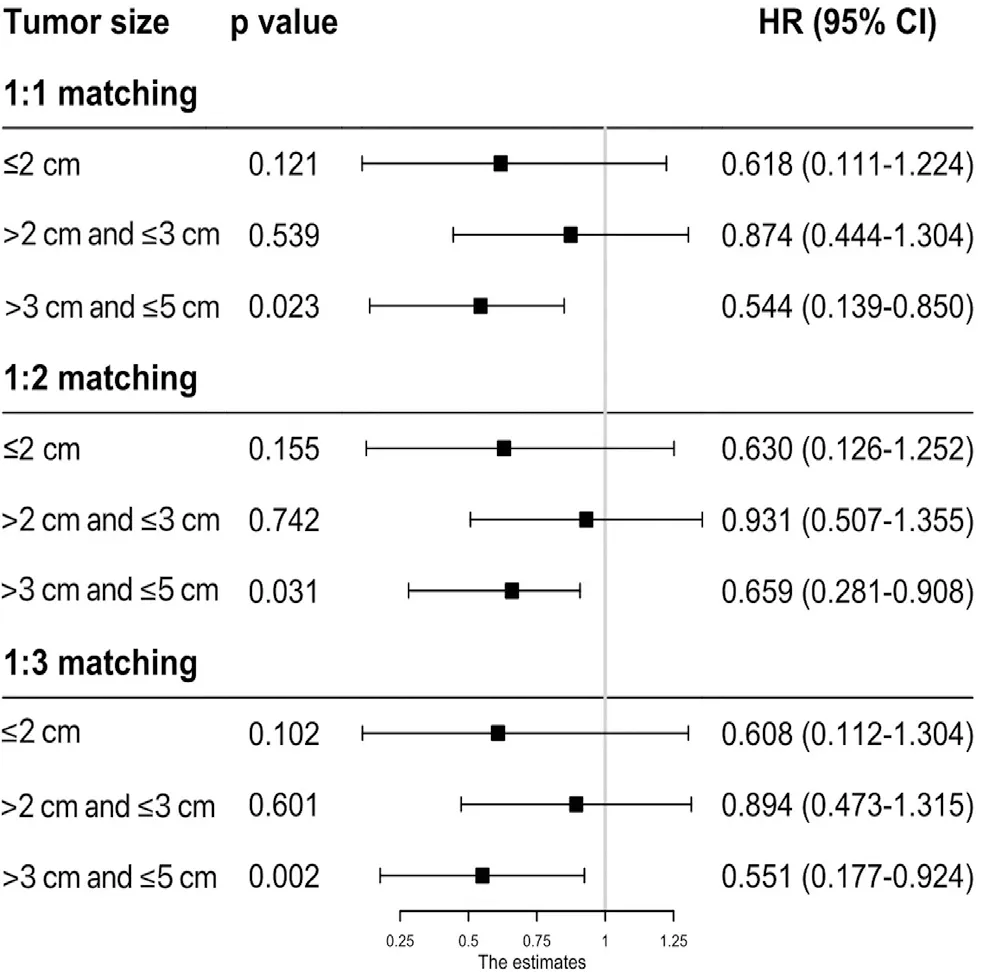
圖4 PSM后RFA和SR對不同腫瘤最大徑的HCC患者CSS的影響
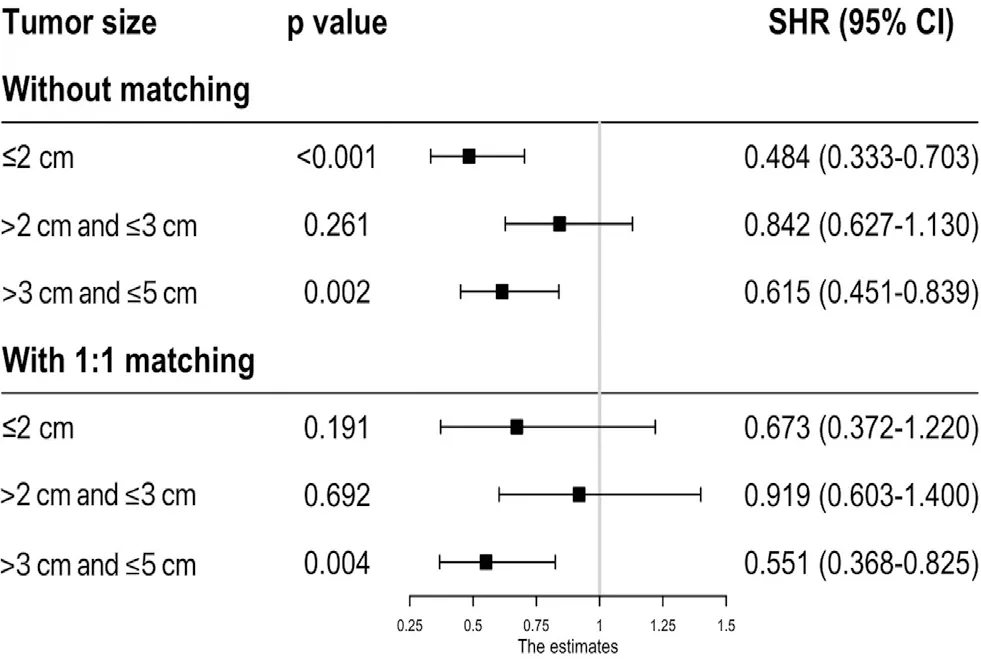
圖5 競爭風險模型調整后RFA和SR對不同腫瘤最大徑的HCC患者病死率的影響
3 討論
本研究旨在探討SR和RFA對病灶≤5 cm的孤立性HCC患者的5年OS的比較。通過應用幾種有效的統計學分析,我們已經證明SR對腫瘤最大徑>3 cm且≤5 cm的患者的5年OS和CSS具有更好結果。當腫瘤≤3 cm時,SR與RFA對HCC患者的療效無明顯差異。
目前對于RFA與SR在孤立性小肝癌中的療效是有爭議的[6,8,21,23-24]。本研究的結論與Kutlu等[19]一致,但存在以下不同:(1)SEER數據庫中有很大比例的患者數據缺失。Kutlu等選擇將這些缺失的數據刪除,這在一定程度上會影響后續分析的準確性。因此,為了解決這個問題,在本研究中進行了多重差補的統計方法,對缺失值所引起的數據的偏倚進行了妥善地處理;(2)鑒于SR和RFA組之間混雜因素分配不均衡,本研究通過使用傾向性評分對兩組數據進行了匹配,進而使兩組患者具有更好的比較性;(3)在Kutlu等的研究中,OS和CSS同樣被視為主要的結局指標,然而,他們沒有考慮到存在競爭風險的情況下使用Kaplan-Meier方法時可能導致預后評價的偏差。因為在這種情況下,非癌癥死亡作為一種競爭事件可能會影響我們準確估計HCC的實際病死率。因此,本研究構建了Fine-Gray模型以確定治療方法是否是獨立的預后因素。通過這些統計方法的改進,我們相信最終的結論會更加可靠。
在本次研究中,我們發現對于HCC腫瘤最大徑>3 cm且≤5 cm的患者,無論是否進行PSM,SR在5 年OS和CSS方面均優于RFA。然而,有研究報道稱RFA在腫瘤最大徑>3 cm患者中的療效與SR一致[25]。法國的一項研究結果顯示,281例腫瘤最大徑≤5 cm患者分別接受RFA和SR治療,但最后發現兩組之間生存率并無統計學差異[7]。此外,另一項包含152例接受RFA或SR治療的肝癌患者的研究表明,這兩種方法對于最大徑≤5 cm孤立HCC結節的患者在5年OS方面并無明顯差異[26]。之所以和本研究結果有差異,可能是由于所使用的RFA設備的類型不同所導致。例如,多極裝置比單極裝置具有更強的破壞體積較大腫瘤的能力,能更有效地殺死肝癌細胞[27]。除了不同類型的設備外,RFA還可以通過經皮、腹腔鏡或開放等途徑進行。據報道,腹腔鏡射頻消融術(LRFA)比經皮入路具有更好的治療效果,尤其適用于那些靠近膽囊、胃、結腸或其他臟器的病灶[28-29]。雖然SEER數據庫中缺少有關RFA的具體信息,但多極裝置作為一項新發明的技術,近些年才開始應用到臨床操作,在本研究中,接受單極RFA治療的患者很有可能比接受多極治療的患者數量多。這也能解釋為何SR在治療最大徑>3 cm的孤立性HCC時較RFA有更好的療效。并且,對于部分HCC腫瘤最大徑>3 cm的患者,由于腫瘤周圍可能存在的微血管浸潤,也是決定RFA治療后早期復發和生存的關鍵因素[30]。因此,若局部消融不徹底,不能完全達到消融安全范圍,早期復發率要略高于SR,這將影響患者的預后。
對于腫瘤最大徑≤3 cm,本研究發現RFA和SR治療HCC患者的5年OS差異無統計學意義(P>0.05)。多項研究也均表明對于早期HCC,尤其是腫瘤最大徑≤3cm,RFA治療后整體生存期與SR的效果相似[17,21,31-33],這與本研究的結果一致。因為當腫瘤較小時,RFA的優勢在于完全切除腫瘤組織本身和腫瘤周圍0.5~1.0 cm的肝實質[34],而這其中可能就包含檢測不到的微轉移灶和微血管侵犯。當腫瘤較小時,衛星結節的可能性相對較小,因此RFA有可能消除病灶。因此,可RFA可取得與SR同樣的治療效果。如果腫瘤>3 cm,臨床醫師很難使用RFA方法完全祛除微小病變。因此,當腫瘤>3 cm 且≤5 cm的時候,RFA和SR的對腫瘤的根治可能會有所差異。但根據最新的NCCN指南,對于>3 cm且≤5 cm的肝癌,只要位置合適,可以聯合栓塞和RFA,同樣可以取得良好的預后。至于聯合治療與SR對于肝癌的療效的比較,還需要更多的前瞻性研究加以證明。
目前,對于腫瘤最大徑>2 cm且≤3 cm的HCC中SR和RFA的應用同樣存在較大的爭議。Cucchetti等[35]認為SR可能較RFA能給患者帶來更好的預后。因為在對稍大腫瘤進行RFA手術中,需要將針頭電極多次插入病灶的不同部位,因此很難在結節的所有區域都達到理想的溫度[17]。因此,RFA的治療效果在很大程度上是依賴于腫瘤的大小。另有研究報道,在接受RFA治療的患者具有較高的局部復發 率[20,36],這可能是因為熱消融過程中增加了瘤內壓力,從而促進腫瘤細胞擴散到鄰近的門靜脈分支[29]。另外,散熱器效應或相鄰脈管系統中的微小衛星和瘤栓也可能是導致高復發率的原因[33]。但Hung等[36]認為RFA具有與SR類似的療效,因為大部分患者在射頻消融術后接受了密切隨訪,可早期地發現腫瘤復發,并可再次通過局部消融徹底治療。據多項臨床報道,RFA治療HCC的10年OS為27.3%~46.1%,對于腫瘤單發且最大徑≤3 cm的HCC患者,RFA治療后10年OS可達74%,與SR效果相似[5,6,37-38],且RFA治療明顯降低了治療相關病死率,在微創治療優勢是明顯優于SR的[11]。因此,我們確信RFA可作為單個HCC≤3 cm的有效且安全的一線治療選擇[39]。但需要注意的是,在選擇具體的治療方案時,需要考慮到患者的身體狀況。如果患者的身體狀況無法耐受手術切除,在這種情況下,即使腫瘤>3 cm,SR也未必是最佳選擇。
本次研究中存在幾點不足之處:首先,由于數據庫本身的缺陷,很多指標均未被收錄,包括治療相關的并發癥、住院時間、腫瘤生物學行為及術后輔助治療等等,因此,在本研究中,我們嘗試了PSM、MI以及競爭風險模型等統計學方法來提高結果的穩定性。其次,在此次研究中,我們更多來地關注于治療本身對患者預后的影響,由于整個分析的復雜性,我們并未呈現其他因素對患者生存的影響,但我們將在后續的研究中繼續探討。
4 結論
在本次研究中,我們發現當孤立性肝癌最大徑≤3 cm時,SR和RFA具有相似的5年OS,因此在這種情況下均可推薦這兩種治療手段,但RFA具有更加微創的優勢。但是在腫瘤最大徑>3 cm且≤5 cm時,SR可能是一種優于RFA的治療選擇。

