11C-METPET/CT與MRI融合在腦膠質瘤術后放射治療靶區定位中的應用
陳達桂,鄧燕云,林歡,梁衛學
(柳州市工人醫院,1.腫瘤科;2.核醫學科,廣西 柳州 545005)
腦膠質瘤是成人腦部最常見的惡性腫瘤,占腦腫瘤的45%~60%,其中>75%為高級別腦膠質瘤,有較高的致殘率和死亡率[1]。報道[2]顯示,我國腦膠質瘤發病率為5~8/10萬,5年生存率不足5%。手術切除是治療腦膠質瘤的首選方法,但腦膠質瘤惡性程度高,侵襲性強,與周圍組織無明顯界限,加上腦部解剖位置特殊,導致腫瘤切除不完全,術后幾乎100%復發[3]。術后輔助放射治療是腦膠質瘤標準治療方案,可有效降低術后局部復發率,提高中位生存時間。有研究[4]顯示,惡性膠質瘤腫瘤的侵襲范圍大多在腫瘤組織周圍的2 cm范圍內,瘤體周圍低密度水腫帶中浸潤的腫瘤細胞也多在瘤周3 cm以內,且80%~90%的復發部位處于瘤體或周圍2 cm范圍內。臨床發現,擴大靶區體積并不能降低局部復發率和提高總生存率,反而會因嚴重的毒副作用降低患者的生活質量。因此,腦膠質瘤術后的靶區定位很重要,尤其是在無法確定是否有病灶殘留的情況下。MRI是臨床評估腦膠質瘤術后療效的主要方法,但是有些病灶在MRI上無強化表現,導致腫瘤靶區勾畫不準確[5]。正電子發射計算機斷層成像(PET)是一種新型的成像技術,可提供人體組織代謝信息,既有定性作用又有定位作用[6]。11C-蛋氨酸(11C-MET)是腦膠質瘤PET成像應用最多的一類氨基酸類示蹤劑,因腦膠質瘤對氨基酸的攝取率大于正常腦組織,可以區別腦膠質瘤及其周圍組織,但存在邊界模糊效應[7]。隨著圖像融合技術的發展,生物勾畫靶區的概念在放射治療中凸顯了應用價值。本研究旨在通過11C-METPET/CT與MRI圖像融合進行放射治療靶區勾畫,以評估該方法的準確性及可行性。
1 資料與方法
1.1 一般資料
選取2018年1月至2020年12月柳州市工人醫院收治的30例擬行放射治療的腦膠質瘤術后患者為研究對象,其中男性19例,女性11例;年齡22~78歲,平均(51.34±10.58)歲;腫瘤WHO分級:II級15例,III級9例,IV級6例。納入標準:(1)年齡≥18歲;(2)經病理檢驗確診為腦膠質瘤,且已行手術治療;(3)擬行放射治療;(4)臨床資料完整。排除標準:(1)心、肝、腎功能嚴重異常者;(2)存在MRI及11C-METPET/CT檢查禁忌癥者。
1.2 方法
1.2.1 MRI檢查 所用儀器為德國西門子公司生產的Magnetom Skyra 3.0T超導磁共振掃描儀,采用標準16通道頭頸部聯合線圈進行檢查。掃描序列:T1WI、T2WI、DWI、FLAIR、MRA、ASL、SWI。其中DWI掃描參數:擴散敏感系數(b)=0/1 000 s/mm2;SWI掃描參數:使用3DFLASH序列,TE=20 ms,TR=27 ms,翻轉角=15°,FOV=230 mm×197 mm,層厚=1.5 mm,層數=80層;3D-ASL掃描參數:使用3DGRASE序列,TE=35.9 ms,TR=5 000 ms,T1=1 990 ms,FOV=220 mm×220 mm,層厚=3.0 mm,層數=40層。
1.2.211C-METPET/CT檢查 所用儀器為德國西門子公司生產的Biograph S20 mCT掃描儀,檢查前囑托患者空腹6 h以上,在測量空腹血糖、身高、體重后,平靜狀態下通過三通管經患者手背靜脈注入11C-MET 5.5MBq/kg,隨后讓患者在暗室內靜臥1 h左右后排盡膀胱行頭部PET/CT顯像。首先進行CT平掃,相應參數:電壓=140KV,電流=160 mA,螺距=0.75,球管單圈旋轉時間=0.8 s,層厚=5 mm;然后讓患者保持體位不變繼續行PET掃描,每個床位掃描時間為3 min。掃描過程中,讓患者保持平靜呼吸以確保CT掃描圖像與PET相匹配。掃描完成后,將圖像傳輸值計算機工作站進行圖像重建及融合,其中PET重建采用有序子集最大期望值迭代法,衰減校正采用XT掃描數據;CT重建采用標準重建法,重建層厚4.25 mm,之后將重建圖像傳輸至Xeleris工作站進行對位圖像融合。
1.2.3 靶區融合處理 將MRI、11C-METPET/CT圖像傳輸至放射治療計劃系統進行匹配融合,由兩名高年資放射治療醫師分別進行閱片和勾畫靶區。
1.3 觀察指標
(1)11C-METPET/CT圖像、11C-METPET/CT與MRI融合圖像上勾畫的腫瘤靶區體積(GTV)、臨床靶區體積(CTV);(2)靶區重合度:靶區重合度(TC)為GTVA∩GTVB/GTVA∪GTVB、CTVA∩CTVB/CTVA∪CTVB,TC值越接近1,表明重合度越高;(3)兩名醫師勾畫的GTV、CTV。
1.4 統計學分析

2 結果
2.1 兩種方式勾畫的GTV、CTV比較
11C-METPET/CT與MRI融合方法勾畫的GTV、CTV小于11C-METPET/CT,差異有統計學意義(P<0.05)。見表1。

表1 兩組勾畫的GTV、CTV比較
2.2 靶區重合度比較
配對t檢驗顯示,TCGTV=0.63±0.15,t=8.547,P<0.001;TCCTV=0.74±0.16,t=7.259,P<0.001,差異均有統計學意義(P<0.05)。
2.3 不同醫師勾畫的靶區比較
兩名醫師采用11C-METPET/CT與MRI融合、11C-METPET/CT勾畫的GTV、CTV、MTV比較,差異無統計學意義(P>0.05)。見表2。
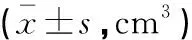
表2 不同醫師勾畫的靶區比較
3 討論
腦膠質瘤是常見的腦部惡性腫瘤,術后復發率高,臨床大多采取手術切除+放療或化療等綜合治療手段[8]。調強放射治療是目前臨床應用最多的放療方案,在給予靶區致死劑量的照射消滅腫瘤細胞的同時,對周圍組織及器官幾乎無影響,可有效降低腦膠質瘤復發率,提高術后生活質量,但前題是精確勾畫靶區[9]。
既往國內臨床主要應用MRI圖像勾畫確定靶區,將MR T1WI顯示的病灶區域定為GTV,由于腫瘤細胞在腫瘤病灶內呈不均勻分布,導致MRI提供的腫瘤解剖結構圖像與實際腫瘤活性細胞分布不一致[10]。PET/CT為新型的影像學技術,可反映腫瘤的生物代謝信息。在臨床高度懷疑腦膠質瘤擬采取組織活檢時,可通過PET成像定位病變代謝活動最強的區域,提高活檢的準確性[11]。此外,PET成像還可用于放療靶區的勾畫。11C-MET為臨床應用較多的一類氨基酸類示蹤劑,其能透過血腦屏障,利用腫瘤組織的高攝取率和正常腦組織的低攝取率,準確分辨腫瘤及周圍組織[12]。有研究[13]顯示,采用示蹤劑標記的PET檢查界定的腦膠質瘤范圍比MRI增強掃描界定的范圍更準確,且以PET影像為依據切除MET高濃聚區域,可提高腦膠質瘤患者中位生存時間。由于CT具有較高的空間分辨率,在放療的靶區勾畫時,一般將CT影像與11C-METPET融合進行模擬定位。Mahasittiwat等[14]采用該方法對16例腦腦膠質瘤術后患者進行GTV勾畫,結果發現,勾畫的GTV比MRI勾畫的要小。研究[15]顯示,參照11C-METPET/CT高攝取區勾畫的GTV大于參照MRI增強區勾畫的GTV體積,且存在明顯正相關性,該研究認為MRI低估了腫瘤體積,將11C-METPET/CT與MRI提供的腫瘤信息進行綜合,可進一步提高腦膠質瘤靶區的勾畫。本研究結果證實,與單純11C-METPET/CT相比,11C-METPET/CT聯合MRI勾畫的GTV、CTV更小(P<0.05),二者聯合勾畫的GTV更接近真實腫瘤體積。
進一步比較11C-METPET/CT、11C-METPET/CT聯合MRI勾畫的靶區重合度發現,二者不完全重合,與既往報道[16]結果一致,說明采用11C-METPET/CT聯合MRI的方法勾畫腦膠質瘤靶區更精確,有助于實現精準放療。有研究者[17]認為,MRI的加入彌補了11C-METPET/CT的低軟組織分辨率及邊緣模糊效應,聯合應用可以為靶區勾畫提供更多的信息。理想的靶區融合勾畫方法不僅具備準確性,還需要有良好的重復性。對比不同醫師勾畫的腦膠質瘤靶區發現,二者勾畫的GTV、CTV無明顯差異(P>0.05),說明11C-METPET/CT聯合MRI進行靶區勾畫可操行強,可在臨床推廣應用。
綜上所述,11C-METPET/CT與MRI融合在腦膠質瘤術后放療治療靶區定位中可提高靶區的準確性,減少腫瘤周圍組織的照射,有較好的應用價值。

