手口綜合征3例報道
屠榕,肖偉,張鑫,曾根慧,朱羽,余巨明
(川北醫學院附屬醫院神經內科,四川 南充 637000)
手口綜合征于1914年初次報道[1],臨床表現為單側、雙側或交叉性口角周圍和手的感覺異常。多種病因可導致手口綜合征,包括卒中、惡性腫瘤、顱內動靜脈畸形、癲癇發作、顱內搭橋手術并發癥等。在臨床工作中,由于本病發病率低且病人臨床表現輕,常常忽略對其潛在病因的進一步探索。現對川北醫學院附屬醫院3例手口綜合征病例進行報道,并分析討論其潛在的病因。
1 病例資料
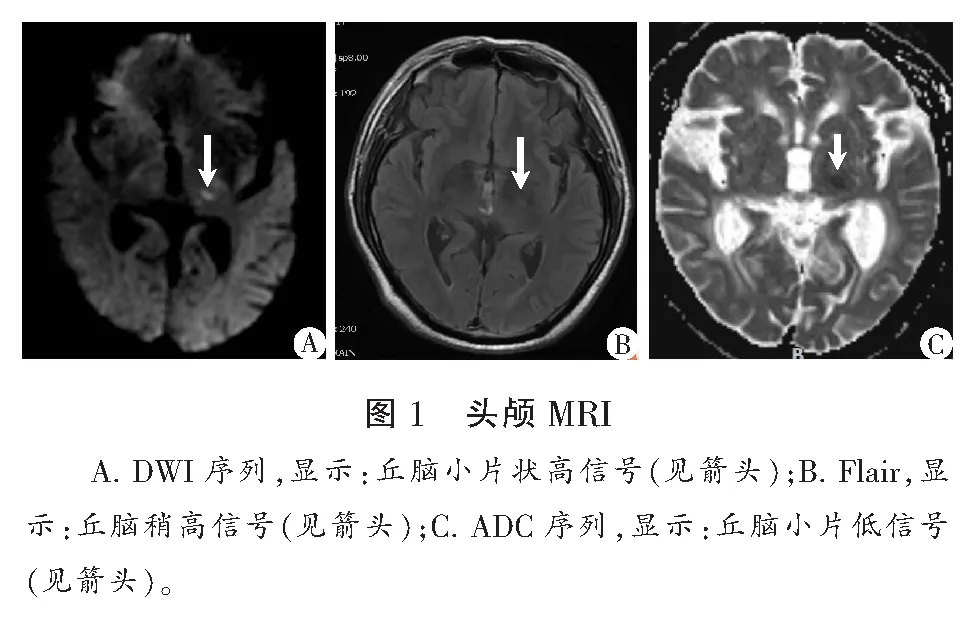
病例1,男性,75歲,因“右側面部、右手手背及大拇指麻木2+h”入院。既往高血壓10+年,服用“硝苯地平控釋片”控制血壓。入院查體:T:37.1 ℃,P.79次/min,R:19次/min,BP:151/84 mmHg,右側面部、右手手背及大拇指淺感覺減退,余神經查體未見明顯異常。入院后輔助檢查頭顱磁共振:左側丘腦急性腦梗死(圖1A)。顱內血管未見明顯狹窄,血糖、甲功、凝血未見明顯異常。入院后診斷為急性腦梗死,予以抗血小板聚集、改善循環、調脂固斑、營養神經及對癥治療,患者病情穩定后出院。半年后電話隨訪患者仍感右側面部、右手手背及大拇指麻木。
病例2,男性,62歲,因“右側口角、右側遠端肢體麻木2+月”入院。入院前2+月患者無明顯誘因出現右側口角、右側遠端肢體(大拇指、食指、中指至前臂中段)麻木,伴陣發性頭暈,頭暈與體位變化無關。既往史:“不完全性右束支傳導阻滯”20+年,5+年前肺癌手術、放化療史。入院查體:T:36.6 ℃,P:76次/min,R:20次/min,BP:114/98 mmHg,神經查體未見明顯陽性體征。完善頭顱磁共振(圖1B),顱內血管未見明顯狹窄,血糖、甲功、凝血未見明顯異常。入院后診斷為丘腦梗死,予以抗血小板聚集、調脂固斑、改善循環及對癥治療,患者好轉出院。半年后電話隨訪患者口角、肢體麻木好轉。
病例3,男性,79歲,因“右側面部麻木、右手掌麻木12 h”入院,伴有吐詞不清,1月前出現頭暈、行走不穩。既往高血壓病史30+年,服用苯磺酸氨氯地平控制血壓。查體:T:36.5 ℃,P:73次/min,R:20次/min,BP:123/67 mmHg,右側面部、右手痛覺減退,余神經查體未見明顯陽性體征。完善磁共振提示左側丘腦腔隙性梗死灶(急性期)(圖1C),顱內血管未見明顯狹窄。入院后診斷為急性腦梗死,予以抗血小板聚集、調脂固斑、改善循環及對癥治療,患者病情穩定后出院。半年后電話隨訪患者仍感右側面部、手掌麻木。
2 討論
Setting[1]于1914年報道了3例僅表現為單側口、手感覺減退的病例,定義為手口綜合征,之后陸續有關于僅累及感覺異常不伴或輕度運動障礙的病例報道。Chen[2]根據感覺障礙部位將手口綜合征分為4型:I型(71.1%)為同側口角周圍和手感覺異常,II型(14.5%)為雙側口角周圍和手感覺異常;III型(7.9%)為口角周圍和手的感覺異常,其中一項是雙側的,另一項為單側;IV型(6.5%)為口角周圍與手指交叉性感覺異常。其中I型最為常見。本報道中的3例病例均為I型,且病因均為缺血性卒中。缺血性卒中是目前已知的最常見的手口綜合征的病因,次要病因包括出血性卒中、顱內惡性腫瘤、硬膜下血腫、腦炎、動脈瘤,此外,還可由一些罕見的原因引起,包括顱內動靜脈畸形、癲癇發作、顱內搭橋手術并發癥、大腦中動脈狹窄和藥物[3-6]。
手口綜合征可累及不同部位,Chen等[2]回顧了76例手口綜合征患者發現,病變部位累及皮層12例(15.8%),放射冠者1例(1.32%),丘腦16例(21.1%),橋腦21例(27.6%),延髓橄欖4例(5.26%),多部位1例(1.32%),未知部位21例(27.6%)。而本報道中3例病例均為丘腦受累,丘腦是大腦中一個重要的中繼站,幾乎所有投射到大腦皮層的傳入沖動(嗅覺除外)都要經過丘腦,丘腦包含腹后外側核、腹后內側核、前外側核、背內側核、椎板內核、枕核、外側膝狀體核7個核團,其中丘腦腹后外側核(VPL)為內側丘系的中繼站[7],接受對側偏身感覺傳導,丘腦腹后內側核(VPM)為三叉神經傳入支的中繼站,接受對側面部感覺傳導。手的感覺纖維止于VPL內側,口周感覺纖維止于VPM外側,從解剖上看,兩者緊密相連不能嚴格區分,且兩者的血液供應均來自大腦后動脈P2段的下外側分支[8]。因此,局限于此處的梗死就出現口周和手的感覺障礙。
手口綜合征的病因多為腦血管疾病,為防止病情進展,應積極完善神經影像學檢查。頭顱CT對腦出血敏感度高,多為患者診療的首選檢查。但頭顱CT往往不能發現早期腦梗死異常,因此對于已經排除腦出血、懷疑腦梗死的患者,可行頭顱MRI明確患者是否有腦梗死以及梗死部位、梗死面積。除了明確病變部位,評估患者的血管情況同樣重要,可根據情況選擇MRA、CTA或者DSA評估患者是否有大血管狹窄或閉塞、血管畸形、顱內動脈瘤等[9-10],為患者的進一步治療提供依據。
手口綜合征的治療主要是病因治療,急性缺血性卒中患者在時間窗內可予以血管再通治療,包括靜脈溶栓和血管內治療,其他處理包括抗血小板聚集、他汀、神經保護、擴容、并發癥治療,為避免復發,卒中后盡早啟動抗血小板、他汀、控制血壓血糖等二級預防[9]。腦出血患者主要是臥床休息、血壓管理、選擇性藥物止血治療、神經保護等,對于有手術適應癥患者應手術治療,此外,還應避免吸煙、飲酒等不良生活習慣,并控制體重,積極治療阻塞性睡眠呼吸暫停綜合征等以防止復發[10]。而腦膜瘤、顱內動靜脈畸形等以外科手術治療為主[11-12]。
本文報道的3例手口綜合征均為缺血性腦血管病所致,且癥狀均較輕微,但文獻報道手口綜合征患者病程中病情可出現明顯進展,其進展多與大面積腦梗死/大量腦出血、大血管閉塞、皮質受累等病因有關[2]。而僅憑臨床癥狀無法準確判斷手口綜合征的發生部位、病因,也無法預測是否出現病情進展,因此及早的神經影像學檢查有助于早期診斷和及時治療,否則會延遲治療,導致不良預后及增加死亡風險。

