蝶形視網膜色素上皮營養不良患者的多模式眼底影像學特征
鄭志坤,張 娟,黎 鏵,李娟娟,張利偉
0引言
視網膜色素上皮圖形狀營養不良(pattern dystrophy,PD)是一組以各種不同圖形而組成的常染色體顯性遺傳的黃斑疾病,據圖形不同,目前將本病分為5種亞型:成人型卵黃樣黃斑營養不良、蝶形色素上皮營養不良、網狀視網膜色素上皮營養不良、眼底黃色斑點樣多灶性圖形營養不良、黃點狀眼底病變等[1]。成人型卵黃樣黃斑營養不良目前已有較多報道,而其他類型的色素上皮營養不良則發病較少,既往對其的報道認識也較少,并常被誤診為其他類型黃斑疾病[2]。因此我們回顧總結了其中一種亞型蝶形色素上皮營養不良(butterfly-like pattern dystrophy,BPD)的患者,對其眼底多種影像學特征進行分析,現總結報道如下。
1對象和方法
1.1對象回顧性臨床觀察性研究。納入2016-01/2019-07在云南省第二人民醫院眼科經多模式影像檢查確診BPD的患者18例36眼。其中男8例,女10例;年齡48~76(平均51.3)歲。所有患者均為雙眼發病,均以不同程度視力下降就診。BPD診斷標準[3]:(1)眼底彩色照相和紅外照相表現為黃斑區類似蝴蝶形或不規則病灶;(2)眼底熒光造影及自發熒光顯示黃斑區蝴蝶樣改變者;(3)病變區域由于病變進展蝶形改變不顯著者,由對側眼的蝶形病變進行確診;(4)光學相干斷層掃描(optical coherence tomography, OCT)提示視網膜下高反射物質沉積與不同程度色素上皮層中斷、萎縮。診斷不明確或可疑診斷者不納入本研究。本研究遵循《赫爾辛基宣言》并經云南省第二人民醫院倫理委員會審核批準(批文號20130106),所有患者或其監護人對本研究知情同意并簽署知情同意書。
1.2方法所有患者均行最佳矯正視力(best corrected visual acuity, BCVA)、裂隙燈顯微鏡、間接檢眼鏡、彩色眼底照相、紅外照相、自發熒光、頻域OCT。其中10例患者眼底熒光血管造影,4例行熒光造影及脈絡膜吲哚菁綠聯合造影檢查,6例行眼底血流成像OCT檢查(optical coherence tomography angiography, OCTA)。眼底彩色照像采用NIDEK眼底照相機進行。眼底紅外照相、自發熒光及眼底熒光血管造影、脈絡膜血管造影檢查均采用HRA眼底血管造影儀進行,患者散瞳后首先拍攝后極部眼底照像,隨后行用532nm紅外激光和488nm激光波長進行眼底紅外照相和自發熒光掃描,調節敏感度旋鈕,連續采集3~5張圖像,使用Herdelberg Eye Explore軟件處理,得到紅外和自發熒光影像。隨后給予患者靜脈注射10%熒光素鈉2.5mL,快速推注入肘靜脈內(聯合造影者同時注入吲哚菁綠5mL),8~10s后加濾光片進行各個象限拍攝,起初為連續拍攝,后改為間歇拍攝,同步獲取FFA及ICGA像。OCT檢查采用Spectralis HRA OCT進行,掃描參數為:掃描深度5~8mm,掃描部位為以病變部位為中心進行水平掃描。眼底炫彩成像采用炫彩成像OCT進行,在炫彩成像模式下,采用紅外激光(波長532nm)、綠色激光(波長518nm)和藍色激光(波長486nm)同時掃描并疊加至100幀獲得清晰的炫彩圖像。OCTA采用OCTA進行,該裝置的中心波長為840nm,采集速度為85000次A-Scan/s,獲得3mm×3mm的掃描,在掃描過程中采用Eye-Tracking動眼追蹤技術。最后選擇圖像質量與位置較佳的像進行標記保存。
2結果
2.1眼底彩色照相患者18例36眼中23眼表現為較為典型的蝶形色素異常。可見不同程度、范圍的黃白色病灶,黃白色病變沉積于黃斑區視網膜下,伴隨視網膜色素上皮(retinal pigment epithelial,RPE)色素脫失。沉積物通常含有3~5個翅膀樣放射狀改變,在黃斑區形成類蝴蝶翅膀樣病灶形態(圖1A~C)。患者12眼眼底不顯示典型的蝶形改變,由對側眼的病變進行確診,該12眼病變較重,黃斑色沉積物明顯,黃斑區色素紊亂嚴重,形成邊界較清楚的萎縮病變(圖1D、E)。1眼患者合并黃斑顳下血管處的視網膜大動脈瘤病變,大動脈瘤出血,小片出血病灶累及黃斑(圖1F)。
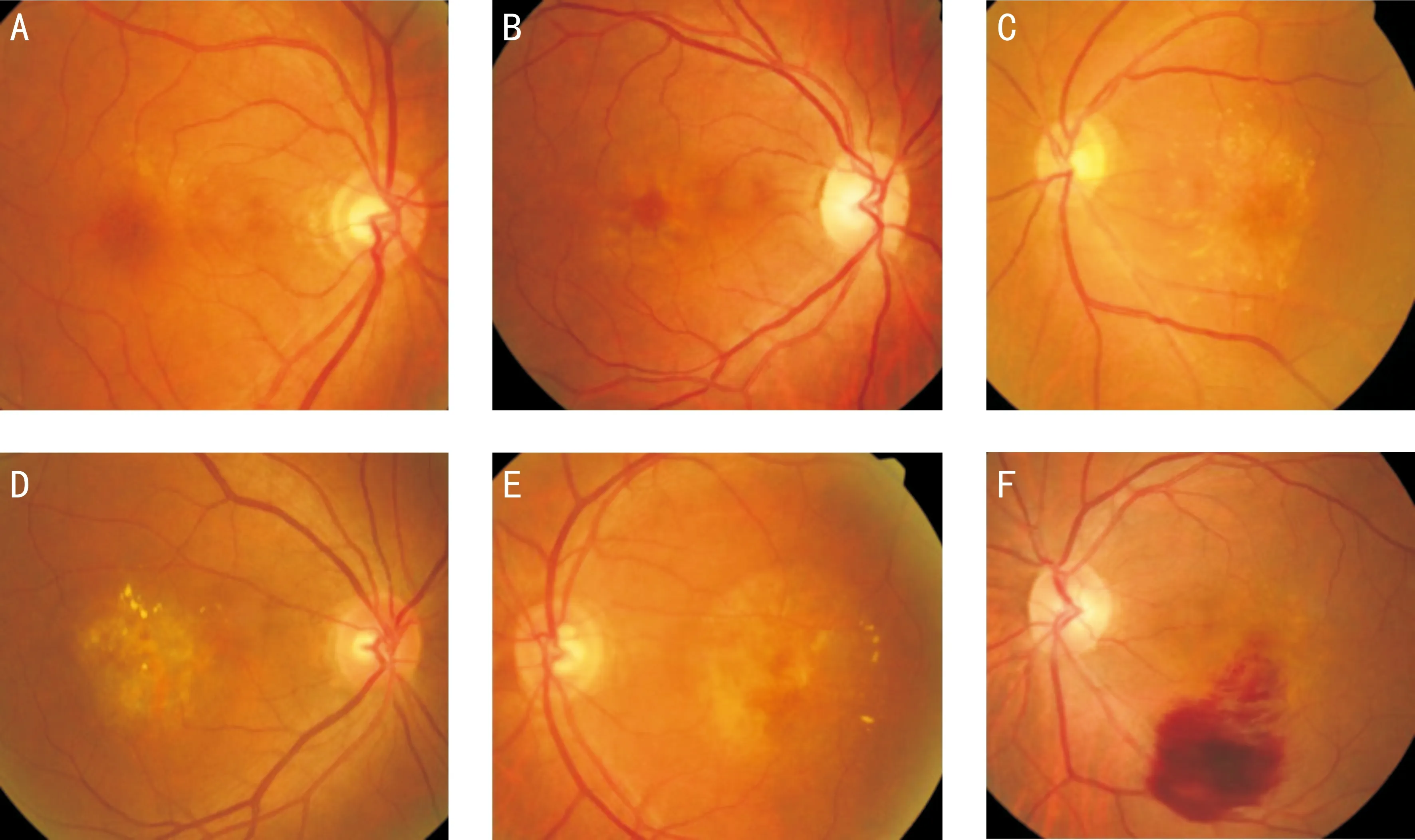
圖1 BPD患者眼底彩色照相 A:病變較為輕微患者眼底彩照,黃斑區見細密點狀黃斑色素物質沉著,尚未形成典型的蝶形改變;B:典型BPD患者眼底彩照,以黃斑中心凹為中心放射向外的黃色病灶,呈多個蝴蝶翅膀樣改變;C:BPD患者眼底彩照,點、線狀黃白色物質沉著明顯密集,部分區域仍可見延伸的蝶翅樣形態;D、E:病變較重者眼底彩照,黃斑區病變加重,形成邊界相對清楚的萎縮樣改變,內部色素不均勻;F:BPD合并視網膜大動脈瘤患者眼底照相,黃斑區蝶形色素改變,顳下血管弓處合并視網膜大動脈瘤出血病變。
2.2眼底紅外照相BPD患者18例36眼紅外照相均可見不同程度和不同數量強紅外熒光,以黃斑為中心呈點狀、線狀分布。23眼較為典型的患者可見紅外照相中明亮的熒光信號勾勒出蝶翅樣外觀(圖2A),其中1眼除蝶翅樣病灶外還可見網狀病灶(圖2B)。12眼病變相對不典型者可見黃斑區密集的點狀高紅外熒光,局部色素上皮萎縮明顯(圖2C)。1眼合并視網膜動脈瘤患者除黃斑區蝶翅樣改變外可見下方出血遮蔽,其內動脈瘤呈點狀高熒光信號(圖2D)。
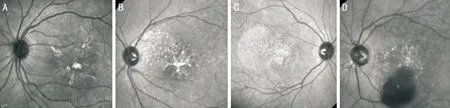
圖2 BPD患者眼底紅外照相 A:典型BPD患者紅外照相,眼底病灶處高亮的紅外熒光信號勾勒出蝶翅樣改變的病灶;B:BPD患者紅外照相,中心處病灶呈明顯蝶翅樣改變,旁邊可見均勻分布的網格樣病灶;C:圖1D患者紅外照相,黃斑區均勻高紅外熒光信號,局部色素上皮萎縮;D:圖1F患者紅外照相,黃斑區蝶翅樣改變下方出血遮蔽,其內動脈瘤呈點狀高熒光信號。
2.3眼底自發熒光照相BPD患者18例36眼自發熒光是由不同程度、數量及大小的強弱自發熒光組成的病灶。其中23眼典型蝶形病變的患者自發熒光中可見點線狀的強自發熒光形成蝶翅樣改變,而周圍則為弱自發熒光信號(圖3A、B)。13眼病變較重者已不可見典型的蝶翅樣改變,可見廣泛的色素上皮破壞形成的萎縮區(圖3C、D)。
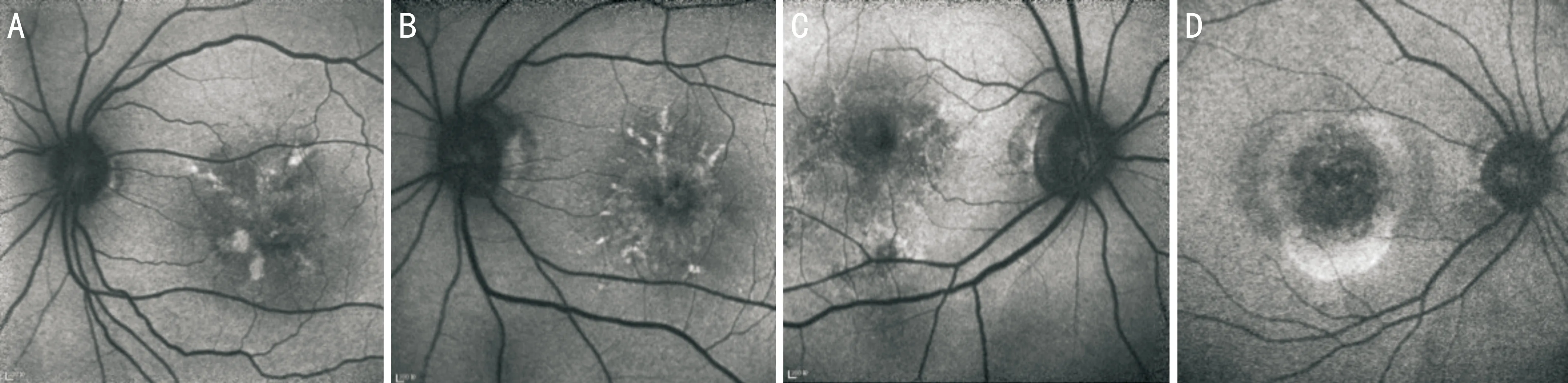
圖3 BPD患者眼底自發熒光照相 A:BPD患者自發熒光,黃斑區點狀、條紋狀高熒光信號呈蝶形改變,周圍低自發熒光;B:BPD患者眼底自發熒光,較為細密的高自發熒光組成放射狀蝶形病變;C:BPD萎縮期患者眼底自發熒光,黃斑區RPE萎縮明顯,可見部分尚存的蝶翅病變;D:BPD萎縮期患者眼底自發熒光,黃斑區中心RPE萎縮的低自發熒光區,周邊圍繞環形高自發熒光,不可見蝶翅樣改變。
2.4眼底熒光血管造影患者18例中14例28眼接受眼底熒光血管造影檢查。其中患者8眼病變較為輕微的造影早期可見黃斑區出現點片狀的斑駁熒光信號,病變集中的部位可見小片的蝶翅樣改變,隨造影過程的進行,色素上皮破壞引起的透見熒光和遮蔽熒光更為明顯,無熒光滲漏(圖4)。患者12眼病變較為典型的造影早期可見自發熒光中高熒光的線條樣改變在造影中呈低熒光信號,而自發熒光中高熒光部分在造影中呈高熒光信號,高低熒光相間形成了典型的蝶翅樣改變,至造影晚期未見熒光滲漏(圖5)。8眼病變較重患者色素上皮破壞嚴重,可見斑駁的高低熒光信號,3眼繼發CNV患者在造影中可見CNV熒光滲漏(圖6)。
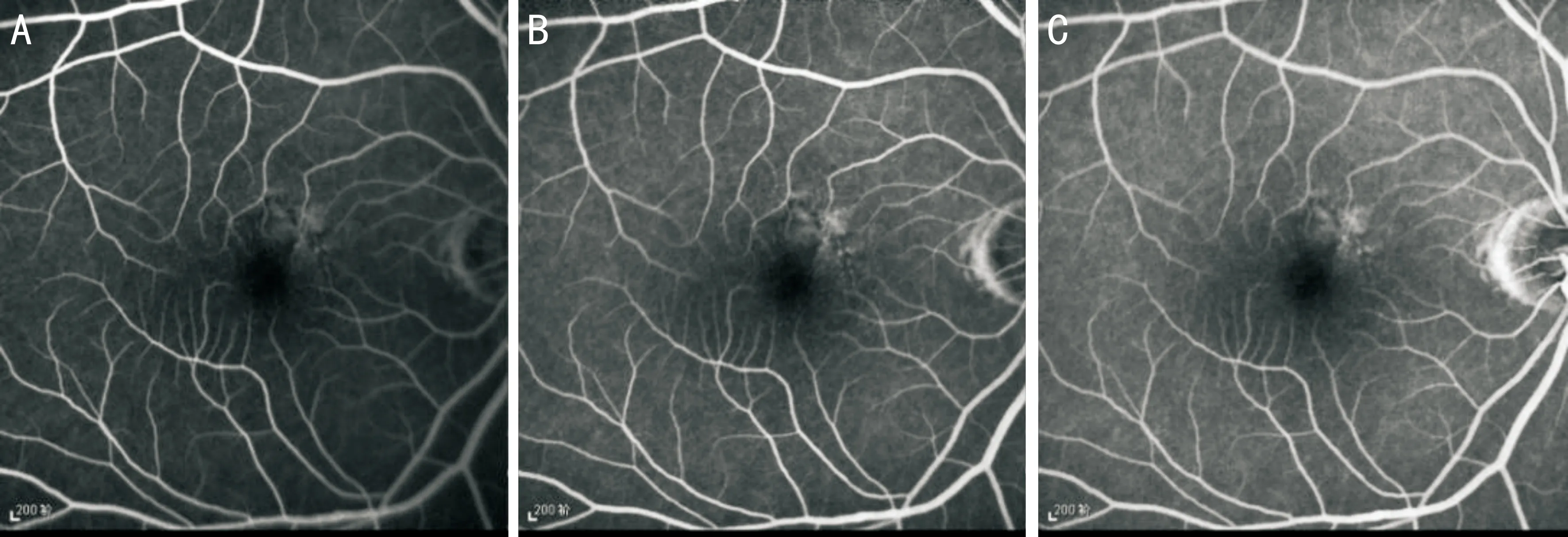
圖4 病變較輕BPD患者眼底熒光血管造影 A:造影早期黃斑區出現點片狀的斑駁熒光信號,局部見小片的蝶翅樣改變;B:隨造影過程的進行,造影中期病變更為明顯;C:造影晚期病灶中無熒光滲漏。
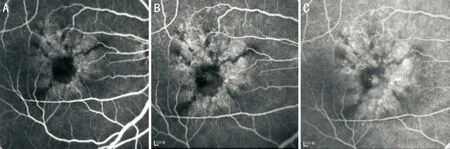
圖5 病變典型BPD患者眼底熒光血管造影 A:造影早期,黃斑區線條狀低熒光區呈蝶翅樣反射狀分布;B:造影中期周圍色素上皮破壞區呈斑駁樣透見熒光;C:造影晚期未見熒光滲漏。
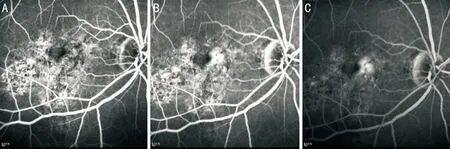
圖6 病情較重BPD患者眼底熒光血管造影 A、B:色素上皮破壞嚴重,造影早期、中期可見斑駁的高低熒光信號;C:繼發CNV患者在造影晚期中可見CNV熒光滲漏。
2.5脈絡膜吲哚菁綠血管造影患者4例8眼進行了脈絡膜吲哚菁綠血管造影檢查。其中3例6眼呈較為典型的蝶形改變,造影早期可見條紋狀低熒光區組織的蝶翅樣改變,周邊為斑駁的點片狀高熒光,造影過程中無熒光滲漏(圖7)。1例2眼病變相對較重的BPD患者造影中可見脈絡膜毛細血管萎縮明顯,粗大的脈絡膜血管顯影,無異常血管滲漏(圖8)。
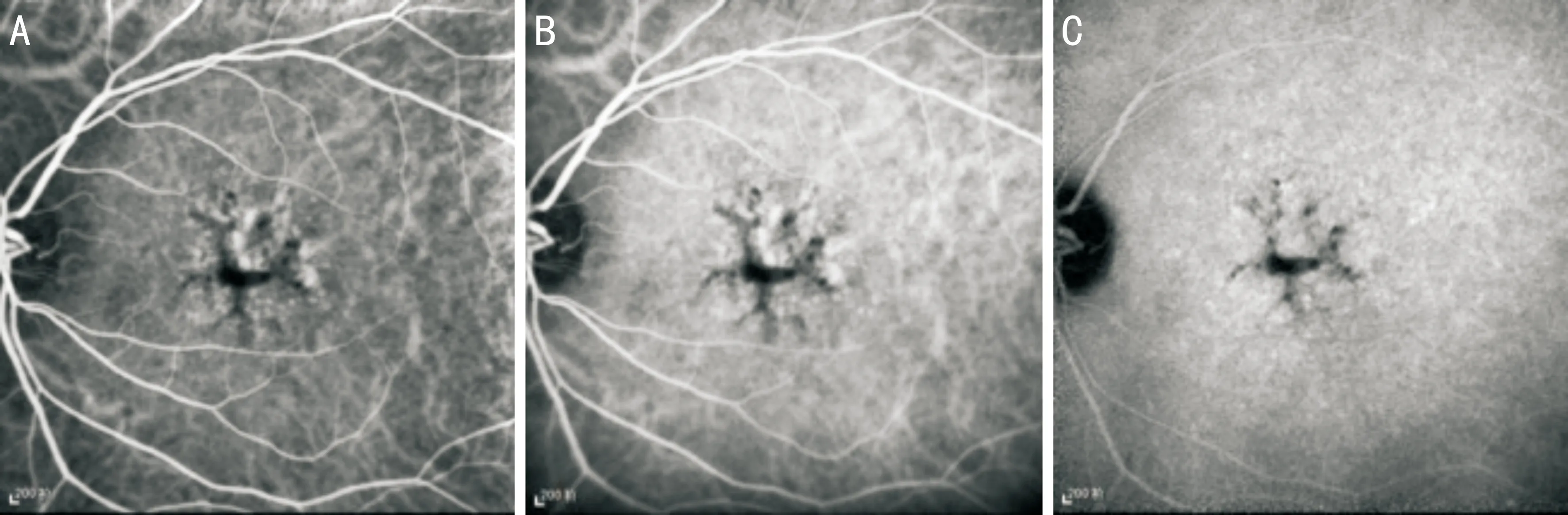
圖7 典型的BPD患者脈絡膜造影圖片 A:造影早期可見條紋狀低熒光區組織的蝶翅樣改變;B:隨時間延長,周邊為斑駁的點片狀高熒光;C:造影晚期無熒光滲漏。
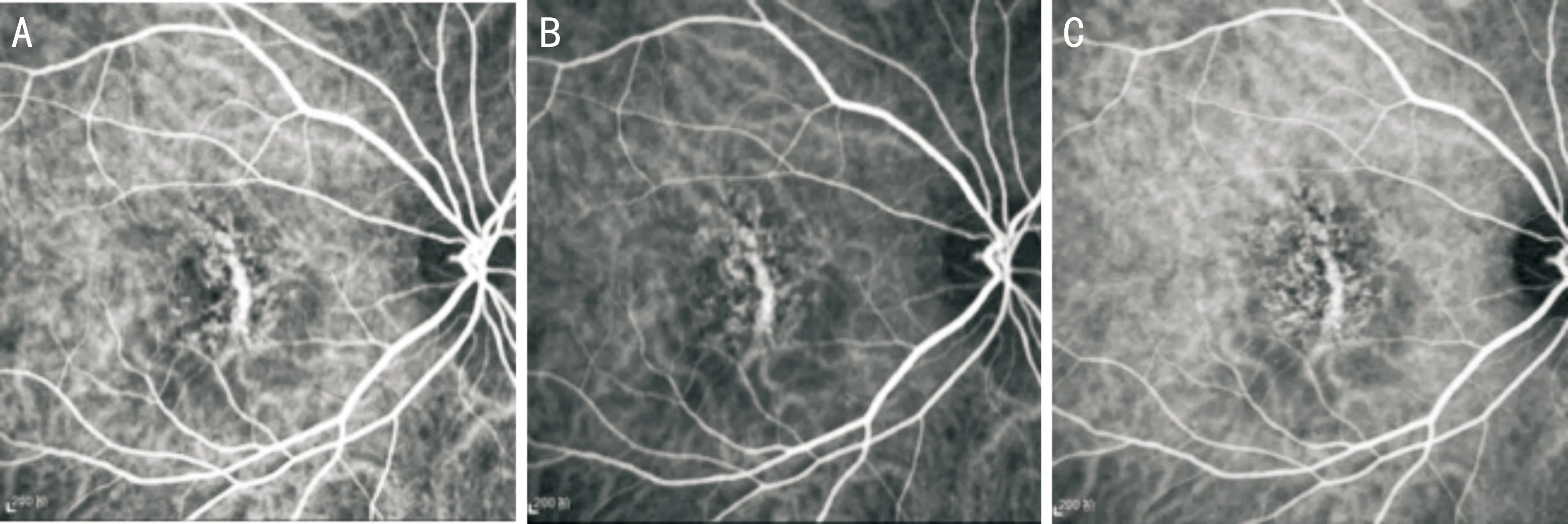
圖8 病變較重BPD患者脈絡膜造影圖片 A、B:脈絡膜毛細血管萎縮明顯,粗大的脈絡膜血管顯影;C:造影晚期無異常血管滲漏。
2.6OCT BPD患者18例36眼中OCT影像見圖9A、B。病變嚴重患者可見RPE瘢痕化增厚,下方脈絡膜毛細血管萎縮,光感受器層廣泛破壞(圖9C)。繼發CNV的患者CNV中可見RPE及神經上皮層下新生血管反射信號,合并黃斑區外層結構的明顯破壞(圖9D)。

圖9 BPD患者OCT影像 A:蝶翅樣病變部位OCT掃描可見相應區域RPE上斑片狀高反射物質積存,視網膜各層結構基本正常;B:病變較明顯處OCT掃描,可見RPE之上明顯沉積的團塊狀高反射信號物質;C:萎縮病變區OCT掃描,RPE瘢痕化增厚,下方脈絡膜毛細血管萎縮,光感受器層廣泛破壞;D:繼發CNV患者OCT掃描,RPE及神經上皮層下新生血管反射信號,合并黃斑區外層結構的明顯破壞。
2.7OCTA 患者6例12眼進行了OCTA檢查,其中9眼為較典型的蝶翅樣改變,OCTA影像中可見視網膜淺層血管及深層血管均無明顯異常,病變區域的脈絡膜毛細血管有片狀血流信號的丟失:部分由于上方沉積的病變遮蔽,部分由于脈絡膜毛細血管萎縮所致(圖10)。3眼繼發CNV患者可見視網膜深層血管層面有沉積的高密度物質反射的血流信號,脈絡膜層次可見CNV的血管影像,下方的脈絡膜血管明顯萎縮(圖11)。

圖10 BPD患者OCTA影像 A:視網膜淺層血管掃描,視網膜血管密度、走形、管徑等均未見明顯異常;B:視網膜深層血管掃描,血管影像正常;C:脈絡膜血管掃描,脈絡膜毛細血管有片狀血流信號的丟失。

圖11 BPD繼發CNV患者OCTA影像 A:視網膜深層血流成像,與蝶形外觀相一致的血流信號,為下方沉積物反射的血管偽跡;B:脈絡膜血管層血流影像,團塊狀的新生血管影像;C:脈絡膜血管血流影像,可見脈絡膜毛細血管萎縮明顯。
3討論
視網膜色素上皮營養不良最早由Sjorgen首先報道,是一組不同圖形表現的遺傳性黃斑疾病[4],BPD是其中一種亞型。即往對BPD的認識和報道較少,同時由于本病基因檢測尚未有明確突變的基因報道,基因型和表型之間關系也并不明確[5],所以本病的診斷仍然主要依據其臨床表現。為增加對BPD臨床特征的認識,我們總結了各類影像檢查在該病的表現,以及病變不同階段的影像學變化。
眼底彩色照相是診斷BPD的主要方法之一。BPD眼底表現為黃色或灰色色素沉積于黃斑區視網膜下,伴隨RPE及光感受器層的缺失。沉積物通常含有3~5個翅膀改變,在黃斑區形成類蝴蝶翅膀樣改變[6]。但我們觀察到蝶形色素變性并不完全為上述所說的典型表現,可有交叉表現。在本組病例中我們觀察到BPD合并有網狀色素的眼底改變。同時,不同病變階段,眼底的色素異常形態會有改變,當色素上皮萎縮加重、色素紊亂嚴重、或繼發CNV時眼底均會失去典型的蝶形改變,例如本組患者中部分眼底表現蝶形不顯著的患者是依據其對側眼和其他檢查進行確診的。相對于眼底彩色照相,眼底紅外照相也在BPD的診斷中表現出了特征性的優勢。眼底紅外照相因為其波長較長的特性,能顯示視網膜較深層組織的影像,因此在觀察視網膜深層沉積物時有較明顯優勢[7]。本組病例觀察發現,紅外照相能清晰地顯示BPD患者的眼底黃色病灶,表現為白色高亮影像,從而更清晰地展示病灶的蝶形特征。
BPD的病理改變是由于脂褐質的異常堆積所致[8],高自發熒光的區域代表該區域的RPE受到損傷、功能異常,低自發熒光區域則代表該區域的RPE完全壞死、功能喪失。本組研究中,BPD的自發熒光可有斑片狀、點狀、環狀、線狀等不同表現,也可有以上特征重疊的表現。與其他眼底影像檢查相似,當病變進展時,自發熒光也不能顯示典型的蝶形改變,但病灶區低自發熒光、周邊高自發熒光可以反映出色素上皮細胞的破壞程度、范圍等情況。與既往研究比較[9],本組研究觀察到了不同階段病變的自發熒光特點,提示自發熒光在診斷和判斷病情進展方面的重要價值。
作為傳統影像檢查手段的眼底熒光血管造影和脈絡膜造影也為我們認識BPD提供了相應的影像信息。與紅外照相和自發熒光相反,造影中的病灶熒光信號表現為:脂褐質沉積的病變部位呈現遮蔽熒光,而周圍RPE破壞部位則為透見熒光顯示的高熒光信號,同樣顯示出蝶形病變。但造影能更為精準地顯示血管病變情況[10-11],在本組病例中,繼發CNV的患者其他影像學檢查均不顯著,需由造影進行確診。
OCT對于本病的影像學價值則在于對病變層次部位的定位和功能評估。根據病理改變,過多的脂褐質沉積于RPE之上和光感受器細胞之下的部位。我們的病例及文獻報道也通過OCT證實其病變層次和部位,即在橢圓體帶區域呈現高反射信號[12]。而這個部位完整性則直接影響黃斑的功能,因此OCT對病變層次和范圍的檢查可評估患者的視功能。OCT在判斷病情程度及進展上也可發揮較大作用[13],在本組病例中我們通過OCT還可觀察到BPD的發展,從病變開始是色素上皮層的沉積物,到色素上皮進一步破壞、CNV形成都在OCT上均有明確的影像學特征。OCTA作為一種新型的眼底影像檢查手段,也為BPD的影像特征提供了新的觀察手段及方法[14]。在本組病例中,我們觀察到在病變早期,僅有蝶形脂褐質沉著時,視網膜及脈絡膜的各層血管形態變化均不顯著,色素沉著的部分可見有致密脂褐質反射的“血流”信號,而其下方則顯示脈絡膜血流信號的遮蔽。當病變進展繼發CNV時,可在相應層次觀察到明顯的CNV形態,同時伴有顯著的脈絡膜血管萎縮。OCT與OCTA相結合可更好判斷病變的部分及其是否發生CNV。既往研究[9]提示結合切面掃描與平面掃描可以更好觀察病灶的位置、范圍,對于判斷病情有一定幫助。本研究中只觀察了OCT的切面掃描,沒有使用OCT的平面掃描模式,后續觀察中將加入平掃模式。
本病臨床上常與年齡相關性黃斑病變(age-related macular degeneration,ARMD)相混淆,從我們本組病例的觀察中,我們認為與ARMD有以下影像鑒別要點:從眼底表現來說,BPD表現為較為典型的蝶形色素異常。可見不同程度、范圍的黃白色病灶,黃白色病變沉積于黃斑區視網膜下,伴隨RPE色素脫失。沉積物通常含有3~5個翅膀樣放射狀改變,在黃斑區形成類蝴蝶翅膀樣病灶形態,ARMD常表現為不規則色素紊亂,周邊常有玻璃膜疣沉積。紅外照相可以將BPD形態更加明確顯現,有助于鑒別;在自發熒光上,BPD病灶常表現為高自發熒光,而ARMD患者病灶處常表現為弱熒光;在OCT上,BPD可見病變位于橢圓體帶,其中蝶翅樣病變部位相應掃描可見,并可見團狀、斑狀高反射物質堆積。而干性ARMD呈現RPE下的高反射玻璃膜疣,合并CNV時可見突破RPE的高反射信號;在FFA上,BPD多數無合并CNV,表現為低至高熒光的增強過程,無熒光素滲漏。而ARMD常因合并CNV造影晚期呈現熒光素滲漏表現;在OCTA上,BPD脈絡膜毛細血管常呈片狀信號丟失,無典型CNV表現,而ARMD常表現為視網膜下不同形態CNV。
綜上所述,多模式眼底影像技術提供了BPD患者病變發生發展的影像特征,有助于臨床醫生更加深入地認識該病。但同時我們本組病例數量有限,僅為回顧性研究,有待更為全面和動態地分析總結。

