不同時期肺表面活性物質聯合NCPAP治療NRDS的臨床療效及安全性分析
李紅軍
許昌市中心醫院兒科,許昌 461000
新生兒呼吸窘迫綜合征(NRDS)是因肺表面活性物質(Ps)缺乏所致的臨床綜合征,多發于早產兒,患兒主要表現為呼吸窘迫并進行性加重,如得不到及時治療還可誘發肺動脈高壓、肺部感染、顱內出血等嚴重并發疾病,極大提升患兒的病死風險[1-2]。近年來,Ps聯合經鼻持續氣道正壓通氣(NCPAP)成為NRDS的主要治療手段之一,但對于其使用時間目前臨床仍沒有明確標準[3-4]。基于此,許昌市中心醫院選取93例NRDS患兒資料進行回顧性分析,探討不同時期Ps聯合NCPAP對NRDS患兒臨床療效及安全性的影響,旨在為NRDS患兒找到最佳的治療時機。
資料與方法
1、一般資料
回顧性研究,選取2020年6月至2021年10月許昌市中心醫院收治的NRDS患兒資料93例,依據治療時間分為早期組51例、晚期組42例。早期組男28例,女23例;胎齡30~37(34.12±1.75)周;體質量1.75~3.10(2.65±0.22)kg;其中順產18例,剖宮產33例。晚期組男22例,女20例;胎齡29~36(33.48±1.64)周;體質量1.69~3.02(2.56±0.31)kg;其中順產12例,剖宮產30例。兩組患者一般資料比較,差異均無統計學意義(均P>0.05),具有可比性。本研究經許昌市中心醫院醫學倫理委員會批準。
納入標準:(1)臨床癥狀及相關檢查均符合NRDS診斷標準[5];(2)12 h內發病且發病后立即轉入重癥監護病房;(3)患兒預計生存期>7 d;(4)臨床資料完整;(5)患兒家屬知情同意,且簽署知情同意書。排除標準:(1)其他原因所致的呼吸窘迫;(2)合并先天呼吸道畸形;(3)合并其他重要臟器功能障礙;(4)合并血液系統疾病;(5)生命體征極不穩定;(6)無法耐受Ps及NCPAP治療。
2、治療方法
患兒轉入重癥監護病房后立即予以改善循環、營養支持及糾正酸堿平衡等對癥治療。早期組于患兒出生6 h內予以Ps聯合NCPAP治療:患兒取仰臥位,氣管插管并清潔氣道后,確認插管已達氣道分叉處后滴入豬肺磷脂注射液(Chiesi Farmaceutici S.p.A.,國藥準字H20181202),200 mg/kg,滴入同時輔以加壓吸氧,使藥物在肺部均勻擴散。完成后拔除氣管插管行NCPAP治療,設置NCPAP呼吸治療儀氧流量至5~8 L/min,呼吸頻率30~40次/min,實時監測患兒血氣指標并適當調整NCPAP相關參數。晚期組于患兒出生6~12 h行Ps聯合NCPAP治療,治療方式及注意事項同早期組。
3、觀察指標
(1)療效判定。治療3 d后評估兩組療效,評價標準如下[6]。顯效:癥狀顯著改善,血氣分析基本恢復正常,可撤除NCPAP治療;有效:癥狀部分改善,血氣指標有所好轉但未達撤機標準;無效:癥狀及血氣指標均無明顯好轉。總有效=顯效+有效。(2)血氣指標。分別于治療前后取患兒橈動脈血3 ml,應用血氣分析儀檢測患兒動脈血氧分壓(PaO2)、二氧化碳分壓(PaCO2)、酸堿度(pH)及氧合指數(OI)。(3)臨床癥狀。治療期間嚴密監測患兒相關臨床癥狀,并記錄其氣促、呼吸困難及三凹征消失時間。(4)輔助通氣及住院時間。記錄兩組患兒行通氣治療及住院總時長。(5)安全性。記錄患兒在治療期間出現的不良反應。
4、統計學方法
應用SPSS21.0軟件進行數據分析,符合正態分布的計量資料用(±s)表示,組間采用獨立樣本t檢驗,組內采用配對t檢驗;計數資料用例(%)表示,行χ2檢驗,以P<0.05為差異有統計學意義。
結 果
1、療效判定
治療3 d后,早期組患兒治療總有效率為96.08%(49/51),高于晚期組83.33%(35/42),差異有統計學意義(χ2=4.280,P=0.039),見表1。

表1 兩組NRDS患兒療效對比[例(%)]
2、血氣指標
治療1 d后,兩組患者PaO2、pH及OI較治療前均有提升,且早期組上述指標均高于晚期組(均P<0.05),兩組患者PaCO2較干預前均有降低,且早期組低于晚期組(均P<0.05);治療7 d后,兩組患者各項血氣指標比較,差異均無統計學意義(均P>0.05)。見表2。
表2 兩組NRDS患兒血氣指標變化比較(±s)

表2 兩組NRDS患兒血氣指標變化比較(±s)
注:早期組患兒于出生后6 h內行肺表面活性物質(Ps)聯合經鼻持續氣道正壓通氣(NCPAP)治療,晚期組患兒于出生后6~12 h行Ps聯合NCPAP治療;NRDS為新生兒呼吸窘迫綜合征,PaO2為動脈血氧分壓,PaCO2為二氧化碳分壓,pH為酸堿度,OI為氧合指數;與同組治療前相比,a P<0.05;與同組治療1 d相比,b P<0.05;1 mmHg=0.133 kPa
組別早期組晚期組t值P值例數 51 42 PaO2(mmHg)治療前44.25±5.36 46.19±6.07 1.636 0.105治療1 d 84.28±8.73a 75.13±7.89a 5.251<0.001治療7 d 95.42±2.10ab 94.63±1.88ab 1.892 0.062 PaCO2(mmHg)治療前66.24±4.37 65.10±4.61 1.221 0.225治療1 d 40.86±3.12a 46.03±2.87a 8.243<0.001治療7 d 31.16±1.28ab 31.75±1.89ab 1.787 0.077 pH治療前6.91±0.21 6.87±0.18 0.974 0.333治療1 d 7.16±0.28a 7.02±0.26a 2.478 0.015治療7 d 7.35±0.17ab 7.32±0.20ab 0.782 0.436 OI(mmHg)治療前138.53±19.23 143.16±20.31 1.127 0.263治療1 d 194.58±17.42a 176.08±21.05a 4.639<0.001治療7 d 412.65±25.33ab 407.56±22.47ab 1.014 0.313
3、臨床癥狀
早期組氣促、呼吸困難和三凹征消失時間均早于晚期組,差異均有統計學意義(均P<0.05),見表3。
表3 兩組NRDS患兒臨床癥狀消失時間比較(d,±s)
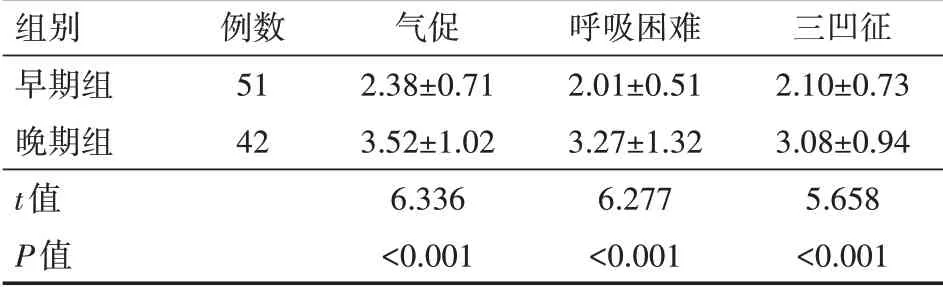
表3 兩組NRDS患兒臨床癥狀消失時間比較(d,±s)
注:早期組患兒于出生后6 h內行肺表面活性物質(Ps)聯合經鼻持續氣道正壓通氣(NCPAP)治療,晚期組患兒于出生后6~12 h行Ps聯合NCPAP治療;NRDS為新生兒呼吸窘迫綜合征
組別早期組晚期組t值P值例數51 42氣促2.38±0.71 3.52±1.02 6.336<0.001呼吸困難2.01±0.51 3.27±1.32 6.277<0.001三凹征2.10±0.73 3.08±0.94 5.658<0.001
4、輔助通氣及住院時間
早期組輔助通氣時間短于晚期組,差異有統計學意義(P<0.05);兩組NRDS患兒住院時間比較,差異無統計學意義(P>0.05)。見表4。
表4 兩組NRDS患兒輔助通氣及住院時間比較(d,±s)
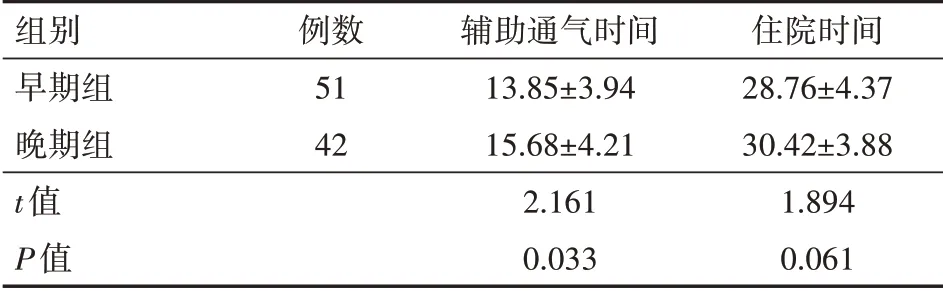
表4 兩組NRDS患兒輔助通氣及住院時間比較(d,±s)
注:早期組患兒于出生后6 h內行肺表面活性物質(Ps)聯合經鼻持續氣道正壓通氣(NCPAP)治療,晚期組患兒于出生后6~12 h行Ps聯合NCPAP治療;NRDS為新生兒呼吸窘迫綜合征
組別早期組晚期組t值P值例數51 42輔助通氣時間13.85±3.94 15.68±4.21 2.161 0.033住院時間28.76±4.37 30.42±3.88 1.894 0.061
5、安全性
治療期間早期組患兒出現鼻損傷2例,支氣管發育不良3例,腹脹1例;晚期組出現鼻損傷1例,支氣管發育不良1例,腹脹2例;不良反應發生率組間差異無統計學意義(P>0.05)。
討 論
NRDS是因Ps含量減少導致患兒肺順應性下降,氣道阻力增加,多在出生后6 h內即出現呼吸窘迫且呈進行性加重,如不進行及時糾正患兒的通氣功能可導致其出現缺氧、呼吸性酸中毒,從而引起肺泡表面形成伊紅透明膜進一步加重患兒氣體彌散障礙,形成惡性循環[7-9]。臨床治療NRDS主要以Ps聯合輔助通氣為主,但在治療施用時機的問題上仍存在一定爭議[10]。
Ps是由Ⅱ型肺泡上皮細胞合成及分泌的一種磷脂蛋白復合物,其附著于機體肺泡表面,起到降低肺泡表面張力,防止肺泡萎縮及穩定肺泡內壓及減少液體滲出的作用[11]。NRDS患兒大多為早產兒,患兒的胎齡越小Ps的合成分泌也越少,導致患兒肺順應性降低,通氣功能顯著下降[12]。本次研究結果顯示,早期組患兒短治療3 d后療效高于對照組,且治療1 d后各項血氣指標明顯優于對照組,但治療7 d后兩組患者通氣指標均有顯著改善,但差異不明顯,說明不同時期行Ps聯合NCPAP治療NRDS均有明顯效果,但早期治療可加快患兒血氣水平的恢復,提升短期內療效。這是因為治療時間的延后可能導致缺氧及呼吸性酸中毒的加重,進而引起肺毛細血管的通透性上升,液體大量漏出使得纖維蛋白大量沉著于肺泡表面形成透明膜,阻礙了外源性Ps的擴散,同時因通氣阻力的提升,也大大降低了NCPAP的輔助治療效果[13]。本次研究還顯示,早期組患兒通氣時間及臨床癥狀消失時間均早于晚期組,也顯示早期行Ps聯合NCPAP治療能加快患兒自主通氣功能的恢復,縮短患兒的康復進程,這一結果可于邢芳華等[14]的臨床研究相印證。
部分學者認為,新生兒的呼吸道發育尚不成熟,過早予以Ps聯合NCPAP治療可能因較強的通氣壓力而阻礙患兒呼吸系統發育成熟,從而對NRDS患兒降低治療效果[15]。本次研究中,兩組患兒并發癥發生率均較低,且組間無較大差異,提示不同時期行Ps聯合NCPAP的安全性并無較大差異。本次結果與過往研究的差異原因可能與樣本量不足有關,因此仍需進一步擴大樣本量進行深入的探討。
綜上所述,不同時期行Ps聯合NCPAP治療NRDS均可有效改善患兒的血氣功能,且安全性較高,但早期治療相較于晚期的短期療效更為顯著,可有效提升患兒康復速度,縮短輔助通氣時間。
利益沖突 作者聲明不存在利益沖突

