熄風定顫湯聯合多巴絲肼治療肝腎陰虛型帕金森病的臨床療效及對腦神經遞質的影響
毛 媛 王 丹 邢曉娟 周 苗
(甘肅省慶陽市人民醫院神經內科,甘肅 慶陽 745000)
帕金森病是中老年人常見的中樞神經系統慢性退行性疾病,臨床主要表現為靜止性震顫、肌強直、運動遲緩、姿勢反射障礙等[1]。多巴絲肼是治療帕金森病的“金藥物”,但不能完全阻斷疾病進展,且長期服用伴有“劑末現象”“開關現象”[2]。帕金森病屬中醫學“顫證”等范疇,總屬本虛標實之證,本為肝腎虧虛,氣血不足,標為風、火、痰、瘀,滋補肝腎、熄風止痙為治療原則[3-4]。相關研究表明,帕金森病患者腦內多種神經遞質代謝紊亂,調節腦內神經遞質水平是治療帕金森病的關鍵[5]。本研究采用熄風定顫湯聯合多巴絲肼治療肝腎陰虛型帕金森病43例,并與多巴絲肼治療42例對照,觀察對腦神經遞質的影響,結果如下。
1 資料與方法
1.1 一般資料 選擇2018年7月至2020年6月甘肅省慶陽市人民醫院神經內科門診肝腎陰虛型帕金森病患者85例,男56例,女29例;年齡56~72歲,病程1~5年;帕金森病Hoehn -Yahr分級[6]:Ⅰ級17例,Ⅱ級39例,Ⅲ級29例。按照隨機數字表法分為治療組43例、對照組42例。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。見表1。
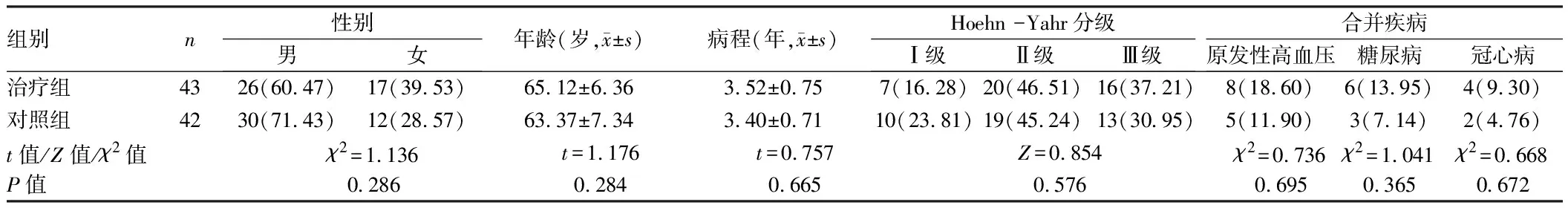
表1 2組一般資料比較 例(%)
1.2 病例選擇
1.2.1 診斷標準 西醫診斷符合《中國帕金森病的診斷標準(2016版)》[7]中的診斷標準。中醫辨證依據《中醫老年顫證診斷和療效評定標準(試行)》[8]肝腎陰虛型的辨證標準,主癥:震顫,肢體拘痙,運動遲緩;次癥:頭暈,失眠多夢,腰膝痠軟,口咽干燥,大便艱澀;舌脈:舌質淡紅少津,少苔或剝苔,脈細數或細弦。符合3項主癥,或2項主癥加1項次癥,結合舌脈即可確診。
1.2.2 納入標準 符合帕金森病西醫診斷及中醫肝腎陰虛型辨證標準;Hoehn-Yahr分級Ⅰ~Ⅲ級;年齡56~72歲;治療前1個月未服用多巴胺受體激動劑,或停藥1周后接受洗脫治療者;告知研究事項后,患者或家屬均簽署知情同意書;本研究通過醫院醫學倫理委員會批準[醫研倫審(2018)第112號]。
1.2.3 排除標準 帕金森綜合征或帕金森疊加綜合征者;合并癡呆或精神疾病者;合并心、肺、肝、腎等嚴重臟器功能障礙者;對本研究藥物過敏者。
1.2.4 剔除脫落標準 依從性差,中途退出者;治療過程中發生嚴重不良反應,中斷試驗者;病例資料缺失,影響療效評估者。
1.3 治療方法
1.3.1 對照組 予多巴絲肼片(上海羅氏制藥有限公司,國藥準字H10930198,規格0.25 g/片)口服,初始劑量為1/4片,每日3次,然后根據患者病情增加至1/2片,每日3次。連續服用3個月[9]。
1.3.2 治療組 在對照組治療基礎上加熄風定顫湯。藥物組成:熟地黃30 g,天麻、酸棗仁各20 g,白芍、川芎、鉤藤各15 g,杜仲、山茱萸、枸杞子、當歸各12 g,僵蠶10 g,甘草6 g。日1劑,水煎2次取汁200 mL,分早、晚2次溫服。連續服用3個月。
1.4 觀察指標及方法 比較2組治療前后中醫證候評分、帕金森病綜合評估量表(UPDRS)[10]評分及腦神經遞質變化。①中醫證候評分。震顫、肢體拘痙、運動遲緩3項主癥采用0、2、4、6分評分,頭暈、失眠多夢、腰膝痠軟、口咽干燥、大便艱澀5項次癥采用0、1、2、3評分。總分0~33分,分值越高,癥狀越嚴重[8]。②UPDRS。包括精神行為和情緒(4個條目)、運動功能(14個條目)和日常活動(13個條目)3個維度共31個條目,每個條目賦值0~4分,最高分為124分,分值越高,相關功能越差。量表Cronbach's α=0.884,本次重測Cronbach's α=0.865。③腦神經遞質。采用北京同仁光電技術公司ML2001型腦電超慢漲落分析儀檢測,包括S1譜系γ-氨基丁酸(GABA)、S4譜系5-羥色胺(5-HT)、S7譜系去甲腎上腺素(NE)、S11譜系多巴胺(DA)。
1.5 臨床療效和中醫證候療效標準 參照《中國帕金森病的診斷標準(2016版)》[7]、《中醫老年顫證診斷和療效評定標準(試行)》[8],分別以UPDRS減分率、中醫證候減分率判定。痊愈:減分率≥95%;顯效:95%>減分率≥70%;有效:70%>減分率≥30%;無效:減分率<30%。減分率=(治療前積分-治療后積分)/治療前積分×100%。有效率=(痊愈例數+顯效例數+有效例數)/總例數×100%。為保證UPDRS、中醫證候評分評估的公平性,邀請3名未參加本研究的醫師(副主任醫師)進行評估,取3名醫師評估的均值為最終評估結果。

2 結果
2.1 2組臨床療效比較 治療組43例,痊愈0例,顯效9例,有效28例,無效6例,有效率86.05%;對照組42例,痊愈0例,顯效5例,有效23例,無效14例,有效率66.67%。2組臨床有效率比較差異有統計學意義(χ2=4.435,P<0.05),治療組臨床療效優于對照組。
2.2 2組中醫證候療效比較 治療組43例,痊愈0例,顯效11例,有效27例,無效5例,有效率88.37%;對照組42例,痊愈0例,顯效5例,有效24例,無效13例,有效率69.05%。2組中醫證候有效率比較差異有統計學意義(χ2=4.753,P<0.05),治療組中醫證候療效優于對照組。
2.3 2組治療前后中醫證候評分比較 治療后,2組中醫證候各項評分及總分均低于本組治療前,且治療組震顫、肢體拘痙、運動遲緩、失眠多夢、腰膝痠軟評分及總分均低于對照組,比較差異均有統計學意義(P<0.05)。見表2。
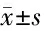
表2 2組治療前后中醫證候評分比較 分,
2.4 2組治療前后UPDRS評分比較 治療后,2組UPDRS精神行為和情緒、日常活動、運動功能評分及總分均低于本組治療前,且治療組均低于對照組,比較差異均有統計學意義(P<0.05)。見表3。
2.5 2組治療前后腦神經遞質比較 治療后,2組GABA均低于本組治療前,5-HT、NE、DA均高于本組治療前,且治療組GABA低于對照組,5-HT、NE、DA均高于對照組,比較差異均有統計學意義(P<0.05)。見表4。
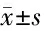
表3 2組治療前后UPDRS評分比較 分,

表4 2組治療前后腦神經遞質比較
3 討論
帕金森病與心腦血管疾病、腫瘤并稱威脅中老年人健康的“三大殺手”,全球近1000萬帕金森病患者中,我國有超過300萬[11]。目前西醫尚缺乏特效治療藥物,臨床多以對癥治療、恢復性治療為主,常選擇多巴胺受體激動劑、抗膽堿藥,以補償腦內缺失的DA,抑制乙酰膽堿水平,促進腦內神經遞質平衡,進而發揮治療作用。多巴絲肼是由左旋多巴與芐絲肼組成的復方制劑,可通過血腦屏障進入腦內被神經元攝取后轉變為DA,補償大腦中DA的不足,但進入血腦屏障有明顯的量效關系,左旋多巴因脫羧反應絕大多數難以到達基底神經節[12],長期應用有“療效遞減”現象,增加劑量又會誘發“劑末現象”“開關現象”及惡心、嘔吐等不良反應[13]。
帕金森病屬中醫學“震顫”“顫振”“振掉”等范疇。《證治準繩》之“顫,搖也。振,動也”,《赤水玄珠》之“顫振者……手足搖動,如抖擻之狀”,《千金要方》之“積年八風五痙,舉身蟬曳,不得轉側,行步跛蹙,不能收攝”等描述,均與帕金森病癥狀相似。《素問·至真要大論》有云“諸風掉眩,皆屬于肝”。《醫學綱目》云:“風顫者,以風入于肝臟經絡,上氣不守正位,故使頭招面搖,手足顫掉也。”《赤水玄珠》論“顫振者,非寒噤鼓慄,乃木火上盛,腎陰不充,下虛上實”。《醫宗己任編》載“氣血俱虛,不能榮養筋骨,故為之振搖,而不能主持也”。《張氏醫通》曰“栗則陽氣不復,故為顫。骨者髓之府,不能久立,行則振掉,骨將憊矣”。縱觀歷代醫家觀點,帕金森病屬本虛標實之證,肝腎虧虛為本,風、火、痰、瘀為標。肝藏血主筋,腎藏精主骨,年老體衰,肝腎漸虧,肝腎精血虧虛,陰液不足,水不涵木,肝風內動而引起震顫;肝陰虧虛,筋脈失養,則肢體拘攣顫動[14]。治宜滋補肝腎,熄風止痙。熄風定顫湯方中熟地黃性溫味甘,能滋陰養血,補肝益腎,生精填髓;山茱萸性溫味酸澀,能補益肝腎;枸杞子性平味甘,能滋補肝腎,益精明目;杜仲補肝腎,強筋骨,四者共為君藥,滋補肝腎,補血益精。當歸補血活血;白芍養血斂陰,柔肝平肝;天麻熄風止痙,平抑肝陽;鉤藤熄風定驚,清熱平肝,四者共為臣藥,養血柔筋,熄風止痙,也可助君藥滋補肝腎,填精益髓。酸棗仁養血安神,清熱除煩;僵蠶熄風止痙,瀉熱化痰;川芎行氣活血,祛風止痛,三者共為佐藥,清熱化痰,行氣活血。甘草調和諸藥,為使藥。全方所選中藥以性味溫甘為主,陽中求陰,陰陽平衡,共奏滋肝養腎、填精益髓、熄風止痙之效。本研究結果顯示,治療后治療組主癥震顫、肢體拘痙、運動遲緩和次癥失眠多夢、腰膝痠軟評分以及總分均低于對照組(P<0.05),UPDRS 3個維度評分及總分也均低于對照組(P<0.05),臨床療效和中醫證候療效均優于對照組(P<0.05)。說明熄風定顫湯聯合多巴絲肼能更好地改善肝腎陰虛型帕金森病患者臨床癥狀,提高治療效果。
目前,帕金森病的發病機制尚不明確,黑質-紋狀體多巴胺能通路受損是帕金森病發病的主要病理生理基礎, 腦內DA含量減少是帕金森病最顯著的神經生化學特征,其減少程度與黑質致密區神經元脫落明顯相關,同時也伴有其他神經遞質的改變[15]。相關研究表明,帕金森病患者腦內GABA表達升高,5-HT、NE、DA表達異常降低[16]。GABA屬于抑制性神經遞質,參與視空間及執行功能,并與抑郁情緒的產生密切相關。5-HT、NE為興奮性單胺類神經遞質,其中5-HT參與運動和自主神經功能的調節,其水平降低可增加帕金森病患者抑郁癥狀的發生,并可抑制DA的合成,有報道證實帕金森病患者5-HT能神經元丟失早于DA能神經元的退行性變[17]; NE能激活神經元的興奮性,提高NE的表達有助于改善帕金森病的臨床癥狀。現代藥理研究表明,熟地黃水提物可通過調節GABA、谷氨酸(Glu)等途徑,發揮抗焦慮的作用[18];天麻的主要活性成分天麻素有調節神經遞質、拮抗神經損傷、改善神經功能的作用[19];川芎生物堿(川芎嗪、黑麥堿)能上調5-HT受體表達[20]。中藥具有多成分、多靶點藥理效應,也是其能夠改善腦神經遞質水平的主要原因[21-22]。本研究結果顯示,治療后治療組GABA低于對照組(P<0.05),5-HT、NE、DA均高于對照組(P<0.05)。
綜上可見,熄風定顫湯聯合多巴絲肼治療肝腎陰虛型帕金森病可能通過調節腦內神經遞質水平等途徑,改善臨床癥狀,提高治療效果。需要指出的是,本研究治療時間較短,缺乏對患者的長期隨訪研究,同時缺乏熄風定顫湯影響腦內神經遞質機制的深入分析,需要后續研究中不斷完善。

