平均血小板體積/血小板比值對急性腦梗死嚴重程度及預后的評估價值
左晨羲, 王孟坤
急性腦梗死(ACI)是顱內動脈閉塞造成的腦組織缺血缺氧損害,具有高致殘、易復發的特點。在臨床實踐中,準確評估ACI的病情及預后有助于進行風險分層及個體化干預,進而有助于降低疾病的致殘率及復發率[1,2]。在ACI的發病過程中,血小板的激活及聚集造成了血栓形成、血管閉塞,血小板參數可能發生變化,對ACI的病情及預后具有評估價值,其優勢是檢測步驟簡單、缺點是評估的靈敏度和特異性不足[3,4]。在血栓形成的過程中,血小板消耗增加、大量富含顆粒的血小板釋放進入血液循環,可能造成MPV、PLT及MPV/PLT比值的變化。已有多項心血管相關的研究證實MPV/PLT對冠心病患者PCI治療的預后及并發腦卒中均具有預測價值[5,6]。本研究將分析MPV/PLT對ACI嚴重程度及預后的評估價值。
1 對象與方法
1.1 對象 選擇2019年1月-2020年12月期間我院收治的128例ACI患者作為研究對象,納入標準:(1)符合指南中ACI的診斷標準[7];(2)首次發病且發病時間≤72 h;(3)接受保守治療;(4)臨床資料完整。排除標準:(1)接受溶栓或介入治療的ACI患者;(2)既往有腦出血、腦梗死病史;(3)既往有介入治療使;(4)合并惡性腫瘤、自身免疫性疾病。根據指南中NIHSS評分標準評估ACI患者入院時的病情嚴重程度,根據評估結果將其分為NIHSS評分≤5分的輕度組(n=72)以及NIHSS評分>5分的中重度組(n=56)。本研究獲得醫院倫理委員會批準,取得患者知情同意并簽署知情同意書。
1.2 方 法
1.2.1 臨床資料的收集 根據ACI患者的病歷收集臨床資料,一般資料包括年齡、性別、體質量指數(BMI)、吸煙史、飲酒史、糖尿病史、冠心病史;實驗室指標為入院當天的血常規及生化指標,包括血紅蛋白(Hb)、白細胞計數(WBC)、血小板計數(PLT)、平均血小板體積(MPV)、總膽固醇(TC)、甘油三酯(TG)、低密度脂蛋白膽固醇(LDLC)、高密度脂蛋白膽固醇(HDLC)、葡萄糖(Glu),計算MPV/PLT。
1.2.2 ACI預后的評估 出院后3個月時進行門診復診或電話回訪,采用改良Rankin量表(modified Rankin scale,mRS)進行評估,mRS 0~3分為預后良好、mRS 3~6分為預后不良。
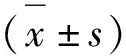
2 結 果
2.1 輕度組與中重度組ACI患者一般資料的比較 輕度組與中重度組ACI患者年齡、性別、BMI、吸煙史、飲酒史、糖尿病史、冠心病史的比較,差異無統計學意義(P>0.05)(見表1)。
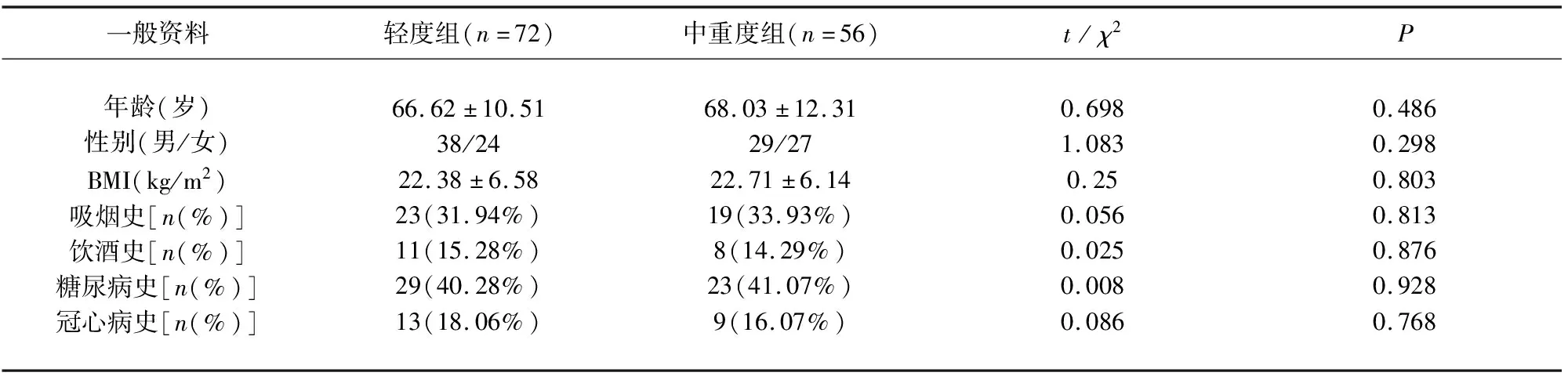
表1 輕度組與中重度組ACI患者一般資料的比較
2.2 輕度組與中重度組ACI患者實驗室指標的比較 輕度組與中重度組ACI患者Hb、WBC、PLT、TC、TG、LDL-C、HDL-C、Glu的比較,差異無統計學意義(P>0.05);中重度組ACI患者的MPV水平、MPV/PLT水平均高于輕度組(P<0.05)(見表2)。

表2 輕度組與中重度組ACI患者實驗室指標的比較
2.3 MPV、MPV/PLT評估ACI嚴重程度的ROC曲線分析 MPV、MPV/PLT評估ACI嚴重程度的ROC曲線(見圖1),曲線下面積分別為0.790(95%CI0.719~0.860)、0.850(95%CI0.787~0.912),靈敏性分別為69.64%、71.43%;特異性分別為83.96%、85.42%。
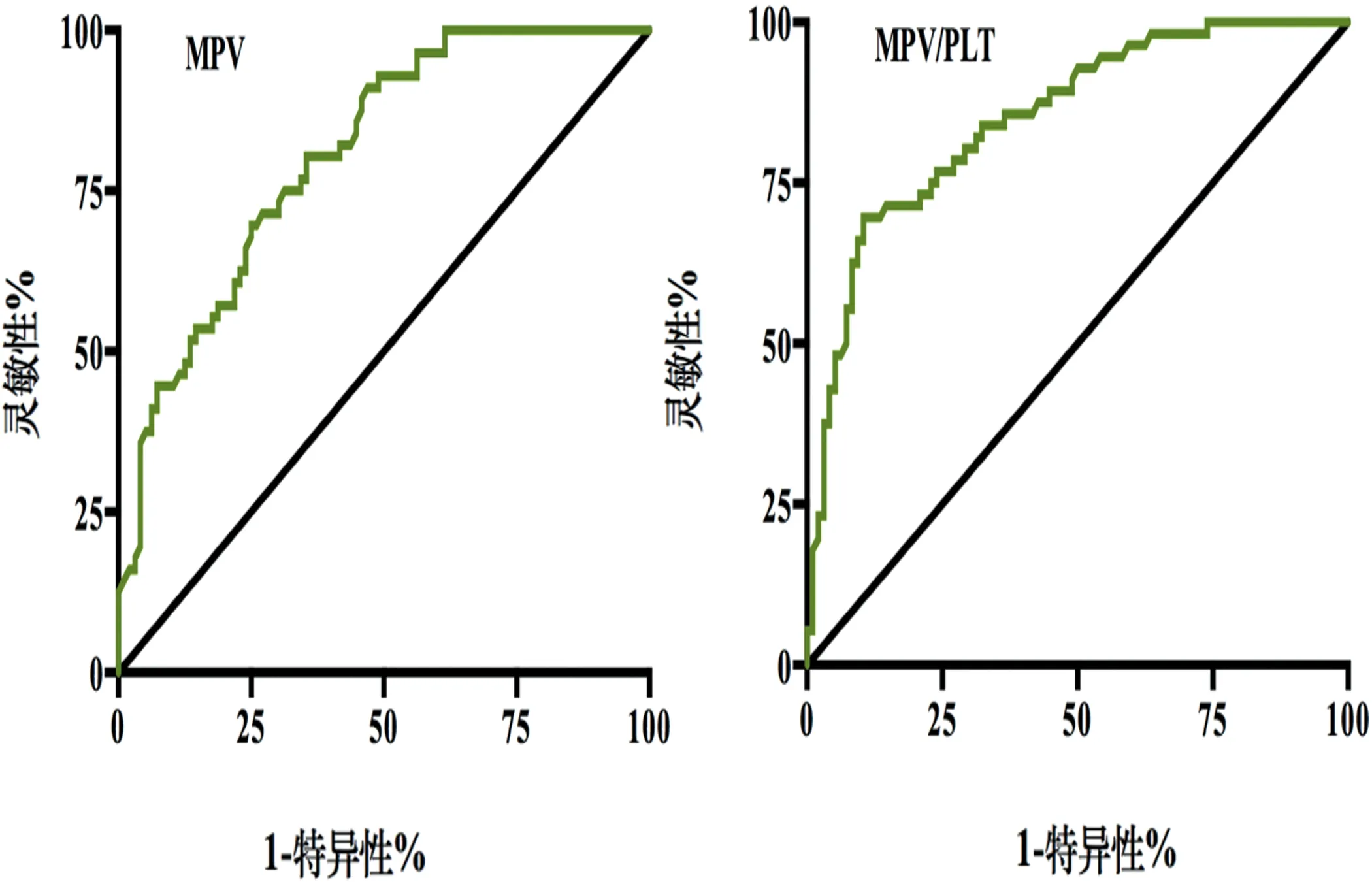
圖1 MPV、MPV/PLT評估ACI嚴重程度的ROC曲線
2.4 預后良好與預后不良ACI患者一般資料的比較 預后良好與預后不良ACI患者年齡、性別、BMI、吸煙史、飲酒史、糖尿病史、冠心病史的比較,差異無統計學意義(P>0.05)。
2.5 預后良好與預后不良ACI患者實驗室指標的比較 預后良好與預后不良ACI患者Hb、WBC、PLT、TC、TG、LDL-C、HDL-C、Glu的比較,差異無統計學意義(P>0.05);預后不良ACI患者的MPV水平、MPV/PLT水平均高于預后良好ACI患者(P<0.05)。
2.6 MPV、MPV/PLT預測ACI患者預后的ROC曲線分析 MPV、MPV/PLT預測ACI患者預后的ROC曲線(見圖2),曲線下面積分別為0.857(95%CI0.785~0.929)、0.903(95%CI0.835~0.971),靈敏性分別為78.13%、87.50%;特異性分別為80.21%、87.50%。

圖2 MPV、MPV/PLT預測ACI患者預后的ROC曲線
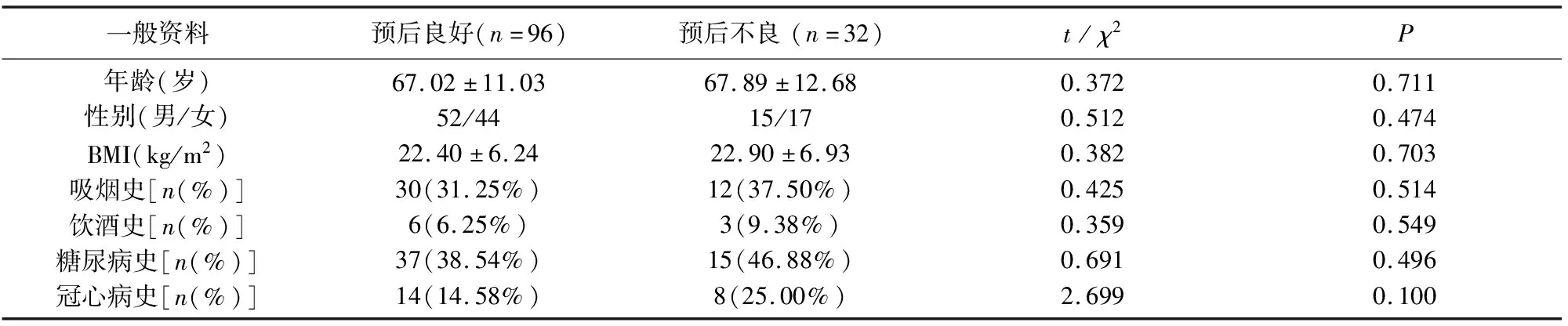
表3 預后良好與預后不良ACI患者一般資料的比較
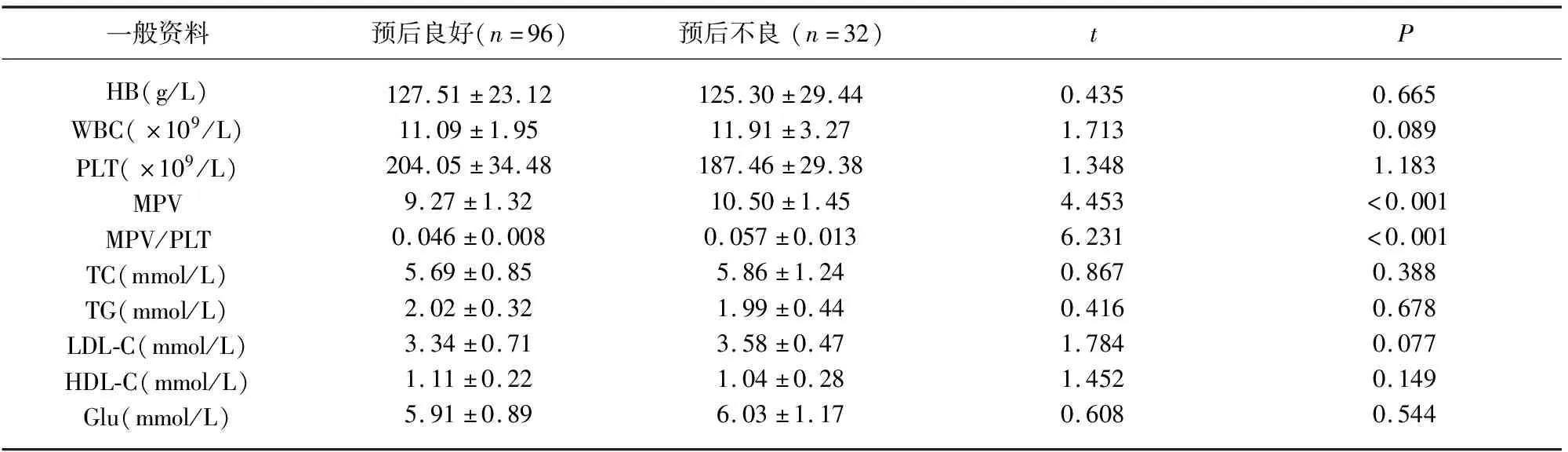
表4 預后良好與預后不良ACI患者實驗室指標的比較
3 討 論
ACI是臨床常見的心腦血管疾病,由顱內動脈血栓形成或血栓栓塞引起,表現為腦組織缺血缺氧損害引起的神經功能缺損。該病具有較高的致殘率,對患者的日常生活造成不利影響,需要進行積極干預[8,9]。已有研究報道,ACI發病后早期進行高壓氧治療、肌電生物反饋治療有助于促進神經功能恢復、改善預后[10~12]。因此,在臨床實踐中,ACI發病后盡早評估病情及預后、篩選可能發生預后不良的高危患者并進行針對性干預對優化治療結局、降低致殘率具有積極意義。
血小板的激活和聚集是血栓形成的關鍵步驟,PLT、MPV等多項血常規指標能夠反映血小板的數目及功能。當血小板在血栓形成過程中不斷激活和聚集時,血液循環中血小板的消耗增加,進而可能出現PLT的降低;同時,骨髓巨核細胞代償性增生活躍并產生富含顆粒且體積增大的血小板,表現為MPV的增加[13,14]。與正常體積的血小板比較,體積增大的血小板更加容易發生聚集、對腺苷二磷酸激活作用的反應性增強、對前列環素抑制作用的反應性減弱。在ACI、心肌梗死等血栓相關疾病的發病過程中,MPV的增加一方面是血栓形成后造成的結局;另一方面也能夠加速血栓形成、使組織缺血的病情加重[3,4,15]。已有研究使用MPV進行ACI病情及預后的評估,雖然通過分析明確了MPV的評估價值,但缺點是評估的靈敏性和特異性較弱。
血小板在血栓形成過程中的消耗會造成不同程度的PLT水平下降,雖然目前多項研究未能在ACI、急性心肌梗死患者中發現PLT水平的顯著性變化,但通過PLT水平對MPV進行標準化、計算MPV/PLT可能可以更加準確的反映血栓形成過程中血小板功能的變化。目前MPV/PLT的相關研究主要集中在心血管疾病。荀一驪通過回顧性隊列研究證實MPV/PLT的升高與冠心病患者PCI后全因死亡、心源性死亡、MACE發生率的增加有關[5];周銀芳病例對照研究證實MPV/PLT的升高對冠心病患者發生腦卒中具有預測價值[6]。
本研究將MPV/PLT用于ACI的病情評估,通過NIHSS評分將ACI患者分為輕度和中重度,進而比較MPV和MPV/PLT的差異可知:中重度ACI患者的MPV水平、MPV/PLT水平均高于輕度ACI患者,表明在ACI病情加重的過程中MPV及MPV/PLT的水平均明顯增加。進一步通過ROC曲線分析兩項血常規指標對ACI病情的評估價值可知:MPV及MPV/PLT均對ACI的嚴重程度具有評估價值,并且MPV/PLT用于評估的靈敏度和特異性均優于MPV,這一結果為今后使用血常規評估ACI的病情提供了新的指標。
ACI的致殘率高、整體預后情況不理想,目前臨床研究常用發病或出院后90 d的mRS評分作為評估預后的方式[16],本研究根據ACI患者出院后90 d時的mRS評分將其分為預后良好和預后不良,與預后良好的ACI患者比較,預后不良的ACI患者MPV及MPV/PLT的水平均明顯增加。進一步通過ROC曲線分析兩項血常規指標對ACI患者預后的評估價值可知:MPV及MPV/PLT均對ACI的預后具有評估價值,并且MPV/PLT用于評估的靈敏度和特異性均優于MPV,這一結果表明MPV/PLT不僅能夠用于ACI病情的評估、還能用于預測的評估,進一步明確了MPV/PLT在ACI臨床評估中的應用價值。
綜上所述,ACI患者的MPV水平、MPV/PLT水平均隨著病情嚴重程度的增加、預后的惡化而增加,入院時檢測MPV水平、MPV/PLT水平對ACI的嚴重程度及預后均具有評估價值并且MPV/PLT水平的評估價值優于MPV,具有更高的靈敏度和特異性。

